PAD
PAD? あまり聞き慣れない言葉かもしれません。Peripheral Arterial Disease(末梢動脈疾患)のことで全身(主に下肢動脈等の末梢血管)の動脈硬化性疾患のことを指します。 以前はよくASO(Arterio-sclerosis Obliterans:閉塞性動脈硬化症)という言葉が使われていましたが、海外ではPADという疾患名が一般的で、最近はより広い疾患概念であるPADという言葉に変わりつつあります。
心筋梗塞や脳梗塞になりやすい人をどうやってみつけますか?
結論から書いておきます。足背動脈、後脛骨動脈を触知してみましょう。触知できれば、有意なPADは否定できます。(足のしびれや跛行があっても他の原因によるもの)もし触れなければ、ABI測定をします。
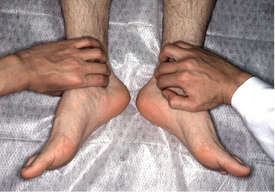
足背動脈 後脛骨動脈
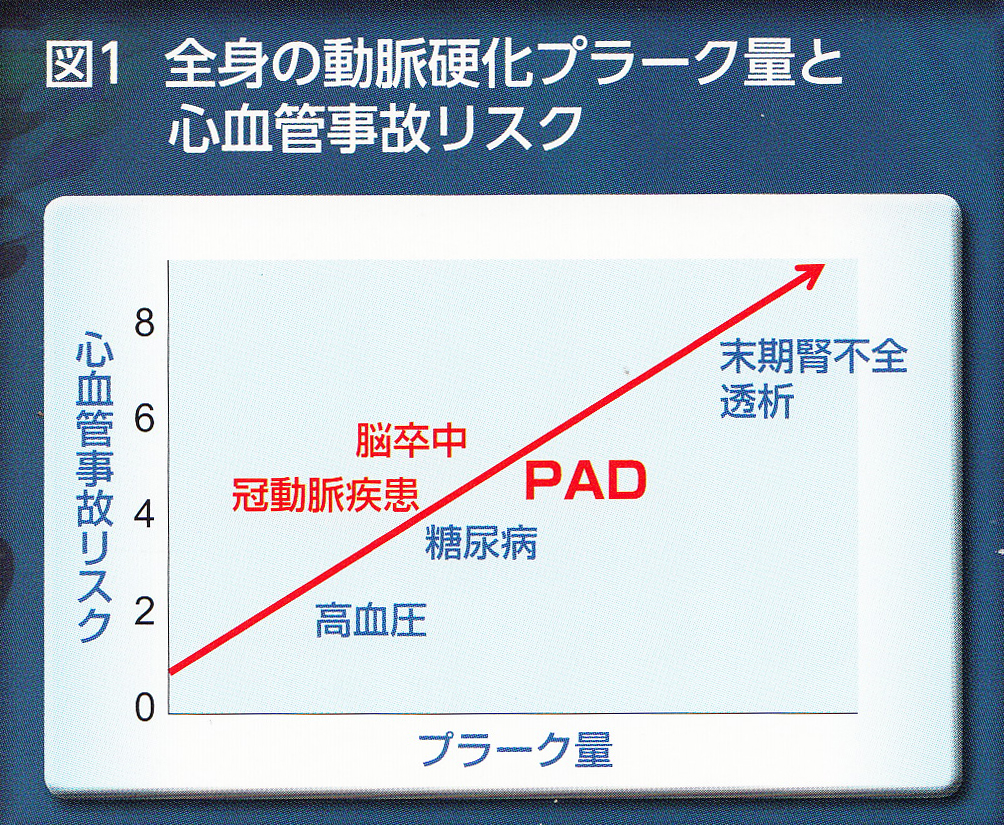
日本人の死因の第1位はがんですが、2位と3位は心疾患と脳血管疾患が占めており、その原因は動脈硬化です。動脈硬化の危険因子として、年齢や喫煙、高血圧、脂質代謝異常症、(特に低HDL血症、高LDL血症)糖尿病などがあります。我々、かかりつけ医と言われる診療所には、これら生活習慣病と言われる慢性疾患の患者さんが、たくさん外来通院されているわけですが、これらの大勢の患者さんの中で、誰が心筋梗塞、脳梗塞になるのでしょうか?みんながみんな、大きな病院で詳しい検査をするわけにもいきません。この人は危ない!という人は、どうやって目星をつけたらいいでしょうか?実は、脳梗塞の既往がある、心筋梗塞の既往があるって人は再発のリスクは当然高いわけですが、それよりも足の血管がつまっているかどうかが一番確率が高いって信じられますか?
高血圧や脂質代謝異常症、糖尿病などの患者さんは、動脈硬化を起こしやすいわけで、体中の動脈に影響が及びますが、その中でも動脈硬化を起こしにくい血管と起こしやすい血管があります。動脈硬化の比較的起こしにくい血管としては、冠動脈バイパス術にも用いられる内胸動脈と橈骨動脈があります。動脈硬化を起こしやすい血管は、心筋梗塞、脳梗塞という病気が多いように、心臓の血管と、頭の血管ですが、その他として腎臓の血管と足の血管が動脈硬化をおこしやすいとされています。
そこで、今回のテーマ、PAD(末梢動脈疾患)が、最近、注目を集めるようになってきました。PAD、たかが足の病気でしょう?最悪、切断、死にゃあしないでしょう・・・って考えがちですが、おっとどっこい違うようです。「がんです」と言われたら、ショックですよね。PADの5年生存率は、乳がんや大腸がんよりも予後が悪いんです。
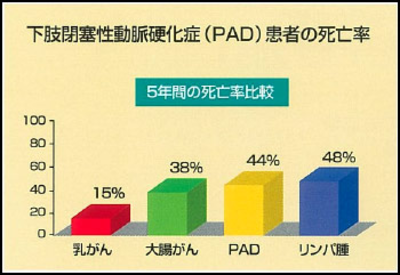
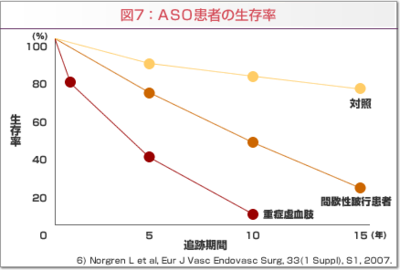
PAD患者さんの生存率は、間欠性跛行を有する患者さんの5年、10年生存率は、70%、50%で、さらに安静時疼痛、下肢潰瘍、壊死を呈する重症下肢虚血の患者さんの5年、10年生存率は、40%、10%と極めて予後が悪い。
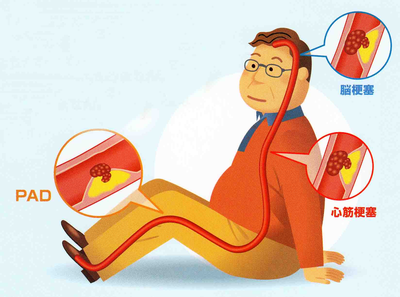
なぜこんなに死ぬのでしょうか? ちょっと不思議ですよね。足の病気でそんなに死ぬわけではないですよね。実は、死亡原因の2/3(66.2%)は、心疾患と脳血管疾患を含む血管性イベントなんです。PADと診断された患者さんをフォローよると1年で3%の人が心筋梗塞か脳梗塞になっていると報告されています。
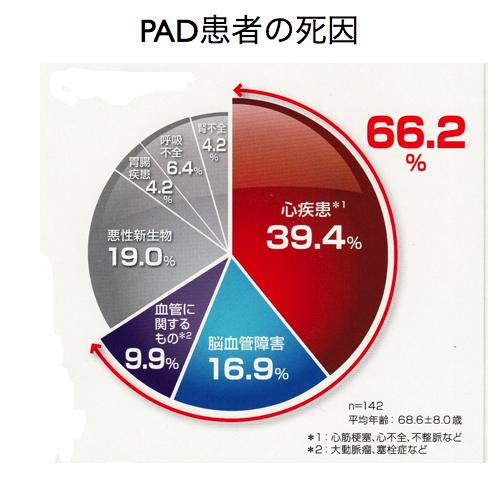
足の病気なのに、なんで心臓で死ぬのか?Aronowらの報告によるとPAD患者さんの56.4%に冠動脈疾患を合併、33.3%に脳血管疾患を合併、20.5%は冠動脈疾患、脳血管疾患両者とも有しておりました。(日本でも報告もほぼ同様の結果)反対に、冠動脈疾患から見ると、32.3%にPADを合併、脳血管疾患から見ると31.0%にPADを合併と少なめです。つまり、足の血管が詰まっている人は、冠動脈疾患をを合併している場合が多いわけです。冠動脈疾患(脳血管疾患)になりやすい人を効率的に見つけるためには、PADの患者さんの冠動脈を精査しておくことがきわめて重要なのです。
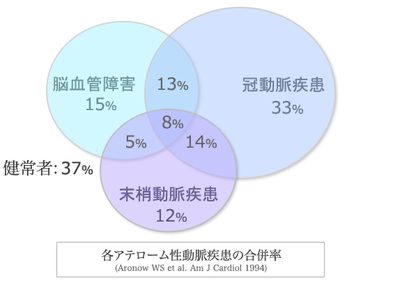
動脈硬化性疾患を考えるときに重要なのは全身疾患であり、全身の動脈にプラークが存在し、たまたまどこの血管が詰まるかによって病気の名前が違ってくるだけで、同じ病気であるということです。プライマリケア医は、うっすら感じている方も多いと思いますが、動脈硬化には発症する順番があって、最初に発症するのが冠動脈疾患(狭心症、心筋梗塞)です。そして、おおよそ5〜10年遅れて脳血管、それから末梢動脈の順です。
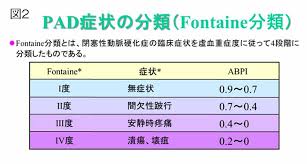
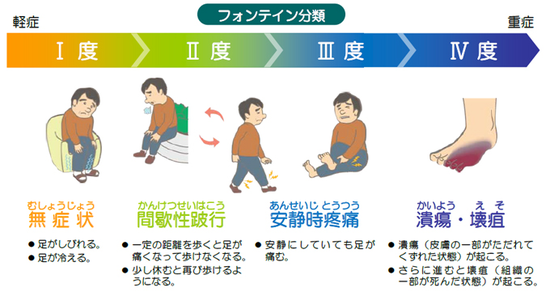
では、PAD患者さんなんて、そんなに沢山いるのでしょうか?足がしびれたり、痛くなって、歩けなくなる疾患には、PAD以外にも脊柱管狭窄症や骨・関節疾患や深部静脈血栓症などがあります。一般的に重症度については、フォンティン分類が使われます。
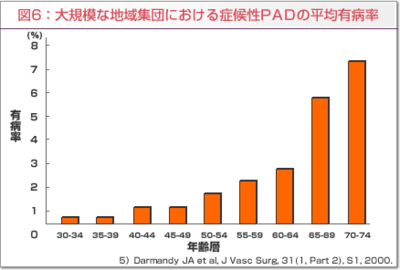
わが国の大規模な疫学調査はありませんが、PADの有病率については、3〜10%程度と言われています。(高血圧や糖尿病、脂質代謝異常症などの生活習慣病、喫煙、腎不全などのリスクの高いグループではもう少し高いかもしれません)しかし、間欠性跛行を有する患者さんは少なく、無症候性のものが75%を占めています。
あなたのABI値は?
心臓や脳の血管に異常があるかどうかを調べるために、大きな病院で、冠動脈CTや頭部MRAという検査もありますが、被爆や医療費(費用対効果)の問題もあり、生活習慣病の全員に行うわけにもいきません。比較的簡単にできるのが、身体の表面に近い動脈を調べる検査で、頸部血管エコー検査とABI検査(ankle brachial index 足関節上腕血圧指数)があります。頸動脈エコー検査は、トレーニングを受けた医師もしくは技師が数10分かけて頸動脈のIMT(Intima Media Thickness:内膜中膜複合体厚)を測定して、動脈硬化の程度を調べます。ABI検査は、看護師や技師さんが誰でも簡単に5分ほどででき(器械が勝手にやってくれる)スクリーニングには、優れています。
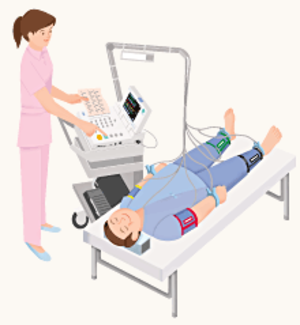
この検査は、あお向けに寝た状態で両腕・両足首の血圧(と脈波)を測定します。動脈の硬さと詰まり具合を測定します。(硬さについてはここでは説明を省く)足の動脈の詰まりを表すのが、ABIです。足首の血圧は、腕の血圧と同じくらいか少し高い値となります。しかし足の動脈が詰まっていると、腕の血圧に比べて足首の血圧は低くなります。そのため、腕の血圧と足首の血圧の比をみて足の動脈の詰まりを診断します。
ABI値が0.9未満であると詰まっている可能性が高く、その値が低いほど重症になります。反対に、1.3以上でも、透析や糖尿病で血管がガチガチに石灰化している場合は、高値になるので中止が必要です。
足の血管が詰まっている患者さんは、心臓や頭の血管も危ないかもしれません。
どういった患者さんに、ABI検査を勧めたらいいでしょうか。
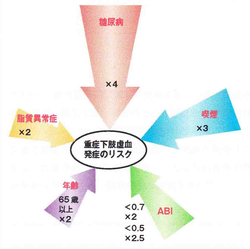
PADの最もリスクが高いのは、糖尿病です。糖尿病は10人に1人はPADと言われています。その他の因子としては、禁煙、高血圧症、脂質異常症、慢性腎不全などがあります。喫煙者がPADになると、間歇性跛行の症状が約3倍も高まるといわれています。糖尿病の患者さんも、PADが重症化しやすく、足を切断する下肢切断率が5倍になると報告されています。

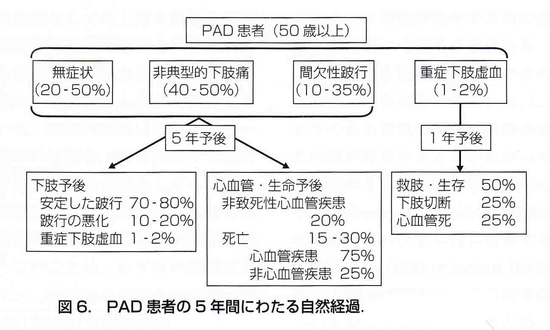
ほとんどの患者さんは、無症状か間欠性跛行です。フォンティン分類で言うと、1度〜2度の方で、重症下肢虚血の患者さんは極わずかです。1度〜2度の方の予後はどうかというと(ABIが0.9以下の人)5年間フォローしていくと、足の方については、安定した跛行までの方が70〜80%、跛行が悪化した方が10〜20%、重症下肢虚血にまで進む方は数%しかいませんでした。ところが、生命予後については、5年後には約20%が心血管疾患を発症し、死亡する人も10〜30%いて、その原因でそのうち75%は心筋梗塞で亡くなっているわけです。重症下肢虚血の患者さんの予後は圧倒的に悪い訳ですが、決して、無症状(しびれ、冷感)のPADの患者さんの予後も良いとは言えないわけです。
治療
最も大事なことは、全身の動脈硬化のリスク管理なので、禁煙指導が一番大事です。それから脂質管理、血圧管理、血糖管理、抗血小板薬投与です。抗血小板薬の使い方について大切なことがあります。ある患者さんに、アスピリンとシロスタゾールが処方されているときに、このふつたの抗血小板剤の役割は全く違うと言うことです。アスピリン(クロピドグレル)は、全身性の動脈硬化で血栓症のリスクが高いための予防薬として投与されています。つまり生命予後に対しての治療です。(しかしメタ解析でもわずかな差しかありませんが)一方シロスタゾールは、間欠性跛行の改善のための対症療法として使われています。痛みやしびれ、潰瘍などの諸症状に対して処方されているわけです。(脳梗塞の発症後の再発抑制の保険適応もあり)また、クロピドグレルとシロスタゾールの併用においては、出血性の副作用を増やすことはあまりないと言われています。


閉塞性動脈硬化症の原因
Aメタボリック症候群とも密接な関係があります。特に、糖尿病の人は糖尿病で無い人に比較して、下肢切断が7倍の頻度で発生します。糖尿病を持たない人の大きな関節での切断の頻度は100万人当たり200〜280人ですが、糖尿病の人は頻度が高くて、100万人当たり3000〜3900人です。糖尿病のコントロールの悪い方(特に血中HbA1C(ヘモグロビン・エーワン・シー)の高い方は要注意です。
喫煙をすると、ASOの病態を悪化させ、跛行の増悪、下肢の虚血、切断、インターベンション治療を必要とすることとなります。
閉塞性動脈硬化症の症状
ASOの症状として、最も多いものが間歇性跛行です。
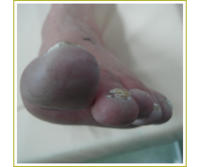
これは「歩くと足が痛く、重くなって歩けなくなり、休むとよくなる」というものです。他に足の冷感、シビれ、色調不良(灰色、黒色)などの症状もみられることが少なくありません。但し、脊椎菅狭窄症、糖尿病による神経障害などでも同様の症状がみられることがあります。
ASOでは、足に血を送る動脈がつまってきて血の巡りが悪くなるので、足の甲やつけ根で触れる脈が弱くなり、足で測定した血圧も下がります。このような状態を外来ですぐに調べることができるのがABIという検査項目です。これは足首の収縮期血圧を上腕の収縮期血圧で割って算出します。(これをABI=Ankle Brachial Indexと言います。)ABI検査では同時に、ASOによって血管がつまっているかどうかの他、動脈硬化による血管の硬さや血管年齢を知ることもできます。脊椎菅狭窄症や糖尿病性神経障害では、ASOと似た症状が出現しても、ASOはほぼ正常なので、この点で区別できます。
60歳以上の5%(男性)、2.5%(女性)にASOによる間歇性跛行がみられますが、ABI検査を用いれば少なくともその3倍の患者が見つかると思われます。間歇性跛行など自覚症状がなくとも、ASOはABI検査によって見つけられます。つまり、ABI検査をすると症状のほとんどない軽症のASOを早期に発見することができます。一般にABI=0.9以下がPAD診断の基準値となっています。