高血圧症
子曰、由誨女知之乎。知之為知之。不知為不知。是知也。(論語)

「知らざるを知らずと為す是知るなり」知っていることを知っていることとし、知らないことを知らないとするのが、知っていることである。自分が知っていることと知らないことを、きちんと認識しているのが「知っている」ということ。つまり、まずは自分がなにもわかっていないということを知ることが、わかっているということなのです。

私は平成2年にセカンドローテーション(後期の研修)として、香川県立中央病院の循環器科に赴任しました。 医師になって3年目でしたが、血圧を下げると心筋梗塞は減らせるんだとなんの疑いもなく信じこんでいました。 ある医学雑誌に「ニフェジピンバッシング」が特集され、高血圧症にカルシウム拮抗剤(当時、一番多く処方されている降圧薬)を投与すると心筋梗塞が増えるというショッキングに記事でした。 高血圧症の治療をしても、心筋梗塞の死亡率が減ることがまだわかっていないという事実を知ったことは、カルチャーショックでした。 現在は、否定されていますが、そういった論争が起こるほど、高血圧の治療は微妙なものなのです。
血圧が高いと、心筋梗塞や脳梗塞などの病気を起こすことが多いということは、多くの疫学調査で明らかにされています。だからといって##血圧を下げると心筋梗塞が減るかといえば、全く別の問題なのです。(逆は真では
ない)##
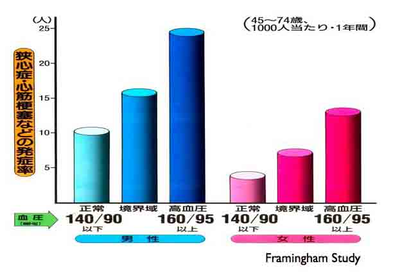
その道で偉いと言われていた人が、そう考えていて、みんなも漠然とそう思っていただけなのです。高血圧治療について知っているとは、どういったことが明らかにされていて、どういったことがまだわかっていないのかを知っていることが大事なことなのです。(思い込みで知っていると勘違いしていることが、結構あるのです。ちょっと回りくどかった?)
さて、高血圧の治療はなんのためにするのでしょうか?
医者が患者さんに薬を出す時は多くはふたつの理由しかありません。ひとつは、痛みを取ったりすること、つまり患者さんの苦痛を和らげて、生活の質を上げることです。もうひとつは生命予後をよくすること、つまり長生きできるようにするということです。高血圧自体は基本的に痛くもかゆくもありませんから、後者の心筋梗塞や脳卒中を予防して長生きさせることができなければ、薬を飲む意味もないわけです。
日本では、麻疹や破傷風などで亡くなる人は少ないですが、世界の多くの国、特に発展途上国と呼ばれる国ではまだまだ、そういった予防接種で予防可能な病気を含む感染症で亡くなる人が大勢いるのです。
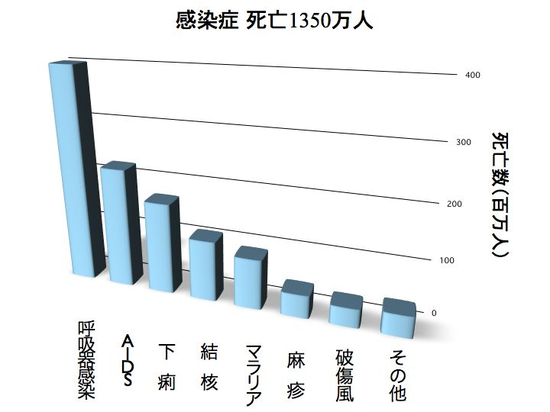
たとえば、麻疹。麻疹の予防接種をした人10人、していない人10人を麻疹の流行っている幼稚園に通わせると1週間もしないうちに、結果は歴然としたものです。また、肺炎球菌による肺炎に対して、抗生剤を投与した100人、投与せずに治療した100人、1ヶ月もすれば結果は明らかなのです。難しい臨床試験などは全く必要ありません。
高血圧はどうでしょうか。 ABCD ALLHAT BEST CAPRICORNCHARM CIBIS COMET CONSENSUSCOPERNICUS ELITE HOPE HOT LIFE MERIT OPTIMAAL PRAISE PREVENT PROGRESS RALES RENAALSAVE SCOPE SHEP SOLVDSTOP-Hypertension Syst-Eur Val-HeFTMeta analysis etc・・・・・・。数え切れないぐらいの大規模な臨床試験が行われています。だいたい5000〜10000人ぐらいの規模で5〜8年ぐらい見なければ結果がわかりません。しかも、結果はばらばらです。それぐらい、高血圧の治療というのは微妙なのです。200人ぐらいの高血圧の患者さんに血圧をさげる薬を飲んでもらうと1人ぐらいは飲まないよりはましかなという程度なのです。医療者は、血圧の治療というのがどういったものかを理解した上で、全人的な介入を行う必要があるのです。
日本は、世界一の長寿国になりました。戦後まで人生が50年の時代は、高血圧やがんの治療は必要ありませんでした。長生きをするようになって、亡くなる病気の種類が違ってきたのです。だから、高血圧症という病気自体が、最近生まれてきた病気で、人類はどうやって治療したらいいのかいろいろ試行錯誤しながら、考え中なのです。
血圧とは?

血圧とは、心臓から拍出された血液が血管内壁を押す力のことで、一般的には動脈の圧力を指します。1733年、イギリスの牧師ハーレスが世界で初めてウマの頚動脈にガラス管を挿入して その高さにより血圧を測定しました。ちなみに、血液は、直立させたガラス管を2.7mの高さまで上がったと記録されています。こんなに大がかりな装置で血圧を測定するのも大変なので、1896年にイタリアのリバロッチが、現在の血圧計と同じ原理で上腕カフを用いた水銀圧力計による血圧測定法を考案しました。血圧の単位はmmHg(水銀柱)が使用されるようになりました。
たとえば、公園の噴水が1.5mの高さまで吹き上がっていたとすると、どれくらいの圧でしょうか?Hg=水銀 13.6g/cm3なので、水銀柱を110mmHg押し上げる、つまり人の血圧はこれくらいの圧というわけです。血液を2.7m押し上げたということは、ウマの血圧は、200mmHg近くあるわけです。

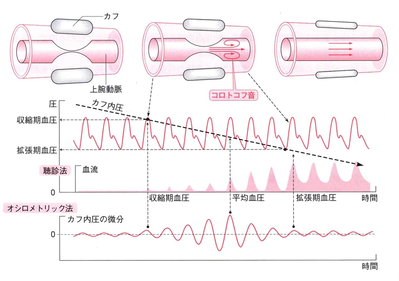
コロトコフ音
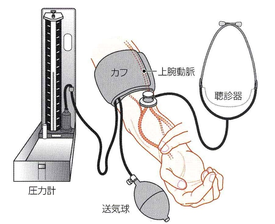
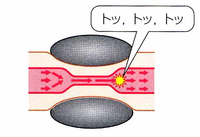
カフで上腕部を圧迫して動脈を閉塞したあと、カフを減圧していくと、動脈が少し開いて遮断されていた血流(血液)が流れ出すと、遮断された時に末梢側の血液とぶつかることによって発生する「トントン」というタップ音がコロトコフ音です。1905年にロシアの軍医が、聴診器で聞き取りながら血圧を測定する方法を発見しました。さらにカフ圧を減圧していくと、ある時点で音が聞えなくなります。コロトコフ音が聞え始めたときのカフの圧力を最高血圧(収縮期血圧)音が消えたときの圧力を最低血圧(拡張期血圧)とします。
オシロメトリック法
家庭で普及している自動血圧計は、オシロメトリック法を使用して血圧測定を行う方法です。カフで圧迫して動脈を閉塞するところまではコロトコフ法と同じですが、そのあとカフを減圧していく過程で血管壁に生じる振動(脈波)を用いて血圧を測定します。カフを減圧していくと、ある時点で脈波が徐々に大きくなり、その後小さくなり、ある時点からあまり変化しなくなります。その脈波が変化率(昔、微分とかいいましたよね)から、収縮期血圧と拡張期血圧をはじき出します。
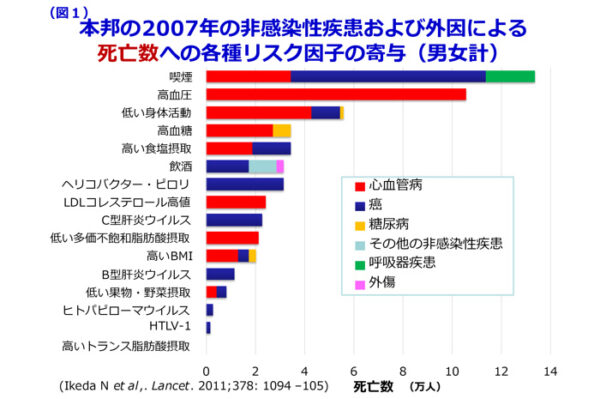
高血圧は、喫煙とともに脳心血管病の最大の危険因子であり、高血圧治療の最大の目標は適切な降圧治療によりリスク低減することです。食塩摂取量の多いわが国では、高齢化や肥満とメタボリックシンドロームの増加に伴い高血圧罹患率は依然高率です。
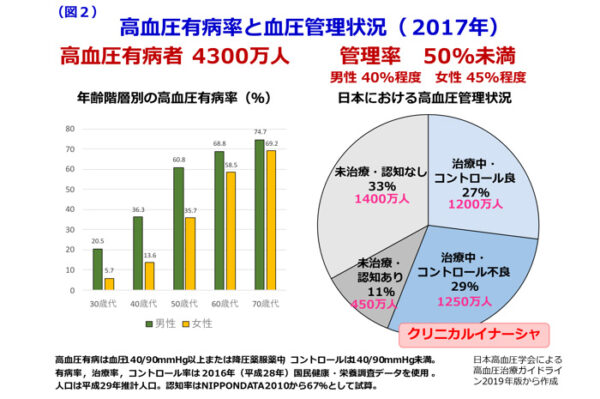
2016年の厚生労働省による国民健康・栄養調査によりますと、高血圧の患者数は4300万人にのぼりますが、実際に治療を受けている患者が57 %(2450万人)と少なく、さらに治療を受けている患者のうちわずか50 %程度(1200万人)しか血圧が140/90 mmHg未満にコントロールされていません。高血圧、脂質異常症、糖尿病などの疾患に対し、医療提供者が治療目標を達成できていないにもかかわらず、原因を検索しない、あるいは治療を強化せずにそのままに様子をみている状態をクリニカル・イナーシャといいます。
医療者の問題:高血圧の病態を把握していない、二次性高血圧等の診断が適切になされていない、降圧目標が多少未達成であることを許容している
患者の問題:病識の欠如、アドヒアランス不良、副作用等のため治療の強化が困難、経済的理由
SPRINT試験(N Engl J Med 2017)は、50歳以上で糖尿病外の複数の心血管系疾患危険因子を持つ高血圧患者約9,000例を対象に、収縮期血圧120mmHg未満を目標にした強化治療群では、140mmHg未満の標準治療群に比し全死亡が27%、心血管系疾患死亡43%、心不全発症が38%少なくなったと報告され、米国では、2017年 ACC/AHA高血圧治療ガイドラインの改定に合わせ、高血圧の診断基準が130/80mmHgに引き下げられました。我が国でのエビデンスは不十分であること、多くの患者の血圧コントロールが不十分な状況での基準値引き下げの社会的影響や医療経済への影響を考慮し、高血圧治療ガイドライン2019(JSH2019)では、高血圧基準は140/90mmHgと据え置かれました。
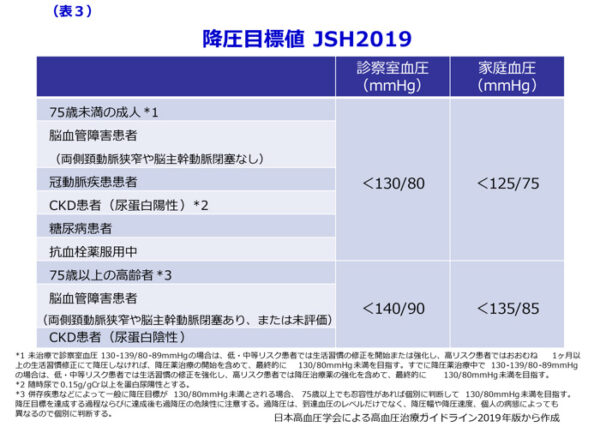
家庭血圧は診察室血圧よりも信頼性や再現性が高く、脳心血管合併症予後予測精度に優れていることから降圧治療において家庭血圧が重視されました。そこでJSH2019では、家庭血圧における降圧目標が設定され、家庭血圧を指標とした降圧治療の実施が強く推奨されました。
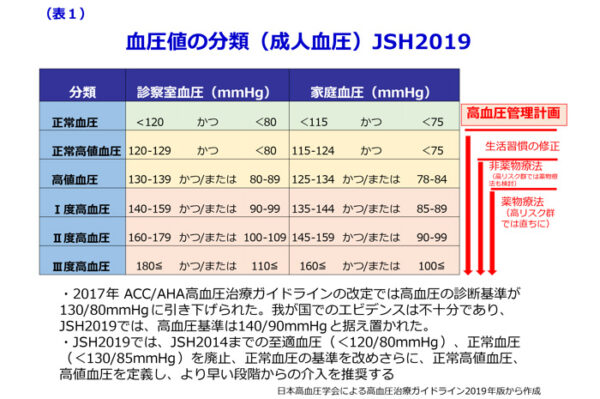
JSH2019では、個々の背景やリスクに応じて降圧目標が修正されました。具体的には75歳未満の成人、冠動脈疾患患者、両側頸動脈狭窄や脳主幹動脈閉塞ない場合の脳血管障害患者の降圧目標値がそれぞれ130/80mmHg未満へと引き下げられました。75歳以上の後期高齢者の降圧目標値が140/90mmHg未満とより厳格な値と変更されたうえで、併存疾患などがあり高リスクの場合、忍容性があればさらに低いレベルの130/80mmHg未満を目指すとされました。
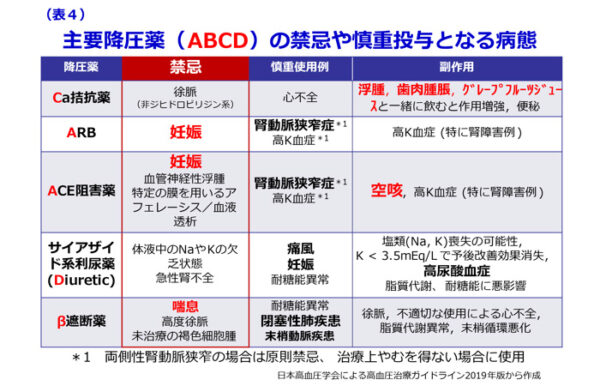
血圧値以外の脳心血管病のリスクとなりうる合併症や併存症、禁忌もしくは慎重投与となる病態に応じて、適切に選択します。積極的適応となる病態がなければ、Ca拮抗薬、ARB/ACE阻害薬、サイアザイド系利尿薬の3つのカテゴリーから選択し、降圧目標に達しない場合は3つのカテゴリーを順次併用します。

高齢者の高血圧有病率は非常に高く、また高齢そのものがリスクであることから高齢者高血圧が脳心血管病発症に及ぼす影響は大きいです。年齢(75歳以上)はすでに中等リスク以上であり、さらに臓器合併症(脳心血管疾患、蛋白尿を伴うCKD)や危険因子(糖尿病、非弁膜症性心房細動)が一つでもあれば高リスクとなります。一方、高齢者は身体的、精神的、社会的背景が多様です。また、高齢者では若年・中年者と異なり、高血圧の特有の病態(病態に個人差が大きく非典型的、血圧動揺性、多数の併存疾患や臓器障害など)があることから降圧療法の恩恵がすべての高齢者に同様にもたらされるわけではありません。

このため、高齢者高血圧においては、個々の患者が有する多くの背景因子を総合的に判断して降圧療法の適応や降圧目標を設定する必要があります。JSH2019では超高齢化社会における高齢者高血圧に関して、自力で外来通院可能な健康状態にある患者には高齢者特有の病態に留意しながら、非高齢高血圧患者に準じた降圧治療を行いつつも、自力での外来通院が困難なフレイル、認知症、要介護状態、エンドオブライフにある高齢者に関しては、一律の降圧目標は設けず、降圧剤の中止を含めた個別判断が提案されました。

治療抵抗性高血圧の病態精査(二次性高血圧のスクリーニングやABPM等による血圧変動パターンの評価、高血圧性臓器障害の評価など)や診断治療(食事・運動指導や適切な投薬内容の見直し)また超高齢化社会において、ガイドラインに当てはまらない高血圧患者さんには、高齢者高血圧の特徴や病態を個別に精査し、医学的観点のみならず社会的背景や心理的背景にも配慮した個別の診療が大事です。

血圧とは?
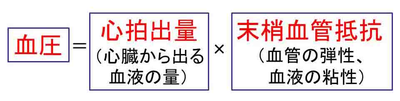
血圧は、心拍出量と末梢血管抵抗のどちらかが大きくなれば上昇します。心拍出量とは、心臓から押し出される血液の量です。末梢血管抵抗は、血管のしなやかさが低下したり、血管が強く収縮していたり、血液がドロドロになっていたりといった状態です。
心拍出量が増加すると
甲状腺機能亢進症がその典型例ですが、収縮期血圧だけが高い
大動脈のstiffness 収縮期血圧だけが高い 拡張期血圧を下げる
全身血管抵抗 抵抗細動脈200μ 拡張期血圧を挙げる
塩分感受性 塩分の撮り過ぎ 糖尿病、肥満
糖尿病では、インスリン抵抗性でインスリン濃度が上昇すると腎臓でのナトリウム再吸収が増えている
肥満例
循環血液量が増えている 相対的に 拡張期血圧が増える
持続的、夜間高血圧 早朝高血圧
圧受容体反射(血圧の値を一定の範囲に保持するためのシステム)の源弱により、モーニングサージを起こしやすいさらに拡張期圧高値
塩分を控えて、やせなさいということが前提
高齢者 大動脈のstiffness 心拍出量の変化に影響され、収縮期血圧だけが高い 拡張期血圧を下げるちょっと労作で収縮期血圧が上がる、ちょっと脱水や長時間の座位で、血圧が下がる
測るポイントが多いほど正確になります
外来血圧 ガイドラインは
家庭血圧
24時間血圧
夜間血圧が夜間に上がる
夜間に10〜20%下がる
夜間に10%以上低下がない non-dipper
血圧の測定方法に3種類あります。一般的には診察室血圧で判定されています。最近は自動血圧計の進歩で家庭でも正確に血圧が測定できるようになり家庭血圧も高血圧の診断基準になりました。しかし測定機器は上腕測定機器であることや正確な測定方法が守られていることが重要です。
血圧は1日中一定ではなく、刻々と変化しています。 健康な人の血圧は、夜寝ている間は低く、朝方にかけて上昇しはじめ、昼間起きている時間帯は高くなります。 ところが最近、降圧薬を服用して昼間の血圧が正常でも、朝の血圧が特に高くなる「早朝高血圧」の人が多いことがわかってきました。 「早朝高血圧」の血圧の動きには、2パターンあります。1つは、夜の血圧は低く、朝目が覚めると同時に血圧が急上昇する 「モーニングサージ」とよばれるタイプです。もう1つは、夜の血圧が下がらないまま、 なだらかに上昇して朝方にピークを迎えるタイプです。 心疾患だけでなく、脳卒中なども早朝から午前中に多く起こることから、早朝高血圧と関係があると考えられています。 早朝高血圧のなかでも、朝の血圧が急激に上がる「モーニングサージ」タイプの人では脳卒中の発症率が19%であったのに対し、 モーニングサージがない人では7.3%であったことから、モーニングサージがあると 脳卒中の危険性が約3倍も高くなることがわかりました。
1日のなかで血圧が変動するのは、血圧に影響を与える神経などの活性が変化するからです。 なかでも、心臓の動きを活発にしたり、血管を収縮させる交感神経は、早朝の血圧上昇に影響を与えます。 普通、夜になると交感神経の動きが弱まり、血圧は低くなります。早朝、交感神経が活性化しはじめ、血圧が上昇し、 昼間になると血圧が1日中で最も高くなります。このことから、早朝に血圧が急に上がるのは、 起床時間に交感神経の活性が特に強くなっていることが原因と考えられています。 また、交感神経の活性が高まると、血圧上昇だけでなく、血管の収縮により血液が流れにくくなり、血液が固まりやすくなります。 このことから、早朝高血圧は、脳卒中や心筋梗塞といった生命にかかわる病気の引き金になる可能性がありますので、 注意が必要と考えられています。
1911年、アメリカの生命保険会社が加入時に血圧測定を推奨し、予後を調査し始めた。(心筋梗塞や脳卒中との関連が推測されたため)
血圧変動が激しい場合
暖かい時、リラックスしている時は血圧は低く、寒い時、活動している時やストレスがある時、食事の直後や入浴の直後でも血圧が高くなりやすいです。肉体労働・運動・歩行・食事などで血圧は上がり、睡眠中や排尿などで血圧は下がります。精神的な興奮やストレスなども血圧を変動させる要因になります。ちなみに夜に眠れないと、交感神経が高ぶったままになってしまう為、夜の血圧が下がらないだけでなく、朝や翌日の血圧まで高くなってしまいます。また、眠れないというストレスが血圧に悪影響を与えることもあります。
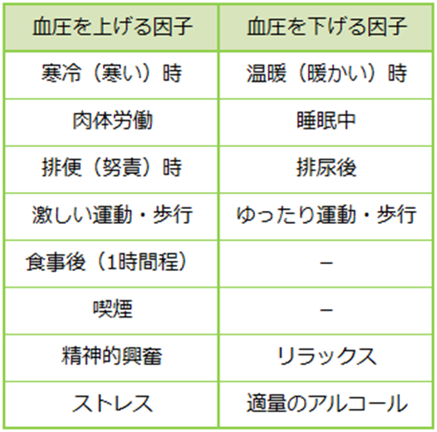
つまり血圧日内変動には自律神経が大きく関係しているのです。季節や時間帯によって血圧は変動するため、家庭に血圧計を用意し、治療中も継続して計測するようにすると良いでしょう。
また、血管が硬くなって弾力性を失った動脈硬化の状態では、血圧の変動は大きくなります。ちょっとしたストレスで『血圧サージ(ジェットコースターのように血圧が乱高下すること)』が起こり、普段の血圧が正常の方でも動脈硬化や心臓肥大が進んでしまいます。また動脈硬化が進めば進むほど、血圧変動は激しくなります。
食後に血圧が大幅に下がっ ていることです。これは以前から研究 されていまして、食後低血圧と呼ばれ ています。高血圧の中で特に高齢者や 自律神経障害を持っている患者さんに 多く認められる現象なのですけれども、 この症例でもあてはまるのではないか。
実は食事が一番血圧を 下げるのです。お水を飲んだだけで、 胃を膨らませただけではあまり血圧は 下がりません。あるいは、糖分が上が って、血糖が上がったことによってイ
胃が膨らむという刺激ももち ろんあるのです。 私がやらせていただいたのは、糖を 飲んでもらう、同じ量の水を飲んでも らう、ほぼ同じ量のお食事を召し上が っていただく、どれが一番大きく血圧 を下げるかを検討させていただいたの ですけれども、実は食事が一番血圧を 下げるのです。お水を飲んだだけで、 胃を膨らませただけではあまり血圧は 下がりません。あるいは、糖分が上が って、血糖が上がったことによってイ
が強く出てくるのでしょうか。 下澤 典型的に多いのはシャイ・ド レージャー症候群のように、神経疾患 に自律神経障害を伴った患者さんです。 糖尿病性の自律神経障害を持った患者 さんは非常によく出やすいということ です。 ただ、これぐらい血圧が下がっても、 患者さんは意外とけろっとしているこ ともあります。ですから、そのときに 低血圧で倒れてしまわないように、ご 家族に注意していただかなければいけ ない。あるいは介護施設や老健施設な どでもこういった問題は散見されます ので、気をつけていただきたい点です。 池脇 たまたま今回はお昼過ぎに下 がるということでしたけれども、理論 上はどの食事でも、下がりうると考え
ンスリンが出て、何かそれが作用する のではないかということも考えたので すけれども、それだけではなさそうで す。 ですから、ご指摘のとおり、消化、 吸収するために腸に血流が流れること、 そして消化を助けるために副交感神経 が働くこと、それに伴ってレニンやアルドステロンといった昇圧物質が抑制されてしまうことなど
が強く出てくるのでしょうか。 下澤 典型的に多いのはシャイ・ド レージャー症候群のように、神経疾患 に自律神経障害を伴った患者さんです。 糖尿病性の自律神経障害を持った患者 さんは非常によく出やすいということ です。 ただ、これぐらい血圧が下がっても、 患者さんは意外とけろっとしているこ ともあります。ですから、そのときに 低血圧で倒れてしまわないように、ご 家族に注意していただかなければいけ ない。あるいは介護施設や老健施設な どでもこういった問題は散見されます
起立性低血圧orthostatichypotension (OH)・体位性頻脈症候群postural tachycardia syndrome (PoTS)・神経調節性失神neurally mediated syncope (NMS)は,起立によって立ちくらみ症状を生じる近縁の病態で,いずれも心・血管系の自律神経調節(広義の圧受容器反射)に何らかの機能異常があり,起立時に重力の作用による下半身の静脈系への血液貯留を代償することができない1,2>. 発生機序の詳細は割愛するが,交感神経活動に注目すれば,OHでは活動低下,PoTSでは活動尤進,NMSでは発作前駆期の活動充進と発作時の活動停止がみられる.本稿ではOHとPoTSの治療方針を概説する.1. 起立性低血圧(OH)の治療とevidence-basedmedicine (EBM) 2006年,欧州神経学会連合EuropeanFederation of Neurological Societies (EFNS)のOH治療ガイドラインが公表された(Table 1)3~ 本稿の記述のうち,とくに文献引用のない箇所は,このガイドラインとその公表以降に出版された英文の総説4~9)(および筆者の経験)に基づいている.欧州心臓学会による失神のガイドライン(2009)10>, 日本循環器学会など関連6学会による失神のガイドライン(2007)ll)の中にもOHについての記載がある.しかしながら,OHの治療は本来,EBMや標準化にはなじまない問題である.その理由は以下の通りである.⑰Hの原因疾患は多岐にわたる上、鴫・,同一疾患によるOHでも症例’-とに病態生理が異なり,同一症例であが変容する.それゆえ,っても経過と共に病態生理OHの治療におし当該症例の病態生理ヽては画ー的な対応でなく,(および患者の生なオーダーメイドの対応が必要である.活状況)に基づいたきめ細かはなく,qualityof Life ② OH治療の目的は血圧の数値の改善で(QOL)の向上にあるので,たとえ起立時の血圧下降幅が大きくても,症状が軽微であれば治療の必要はなしDHに関する全ての治馳け曲斤.,…,..,_ j,J.. _… ・・—、(治療すぺきでない).
OHに関する全ての治験は血圧の数値を指標としているが,治療効果を血圧の数値で評価することに大きな意味はない.③最も重要なことであるが,OHの薬物治療は多かれ少なかれ,臥位高血圧を惹起する(後述)ので,長期の投薬は脳血管障害や心筋障害の危険を増大し,間違いなく生命的予後を悪化させる.効果が大きい治療薬ほどその危険も大きい.極言すれば,Q且の薬物治療_七は-LQO_Ll:生命の引き替え」であり,長期的予後についての検討が十分集積されるまでは,治療法を標準化すべきでない.2. 起立性低血圧(OH)と臥位高血圧OH患者は圧受容器反射が破綻しているので,もともと臥位高血圧を伴う症例が多い上,OHの薬物治療の目標は血圧の「底上げ」であるので,治療が奏効すれば,臥位高血圧が必発である.すなわち,OHを治療すれば臥位高血圧が増悪し,高血圧を治療すればOHが増悪するという重大なジレンマが存在する12,13)_ OHの診療においては,とくに夜間臥床時の血圧に留意し,可能な砂4時間自動血圧測定を実施する.H中は臥位にならないこと,夜瓜も頭部を15-25cm挙上して就寝することを指導する.もともと臥位高血圧を伴っている場合なるべく作用時間の短いOH治療薬(例えばmidodrine)を選び,午後6時以降の服薬を避ける.一方,
降圧薬は朝でなく就寝前に服用させる.夜間の臥位高血圧が高度なときは,就寝時にnitroglycerineパッチを貼付し,起床時にはずす方法がある12,13). 3. 起立性低血圧(OH)の非纂物療法OHの治療においては可能な限り,臥位高血圧を惹起する薬物療法を避けるべきで,QOLを改善するためのきめ細かな生活指導が最優先である(Table1). EFNSのガイドライン公表以降に,吸気時に唇をすぼめる,鼻から吸気する,吸気時の流入量だけを選択的に抑制する装置を用いるなどの方法で呼吸ポンプを賦活し,過換気を抑制すると,OHが改善することが報告された23). 4. 起立性低血圧(OH)の薬物療法;, Table 2に主要なOH治療薬を示す.これらのうち,etilefrine, dihydroergotamine (経口剤),ameziniumの3薬は,ドイツなどでrandomized controlled studyがなさ加工ビデンスレベルIIal,8本でもOH治療薬として承認されているが,英語圏では未発売である.この3薬に加えて,EBMの概念が登場する前から汎用されていたfludrocortisone丘デスレ勺目玩(本邦では保険適応未承認;薬価が安いため,適応の申請が行われる見込みもない)とephedrine IエビデンスレベルIVI(保険適応未承認・覚醒剤取締法適応対象)も,新薬に比べるとEBMに基づく治験が少ない.いずれにしても,これほど多数のOH治療薬が試みられている事実は,逆にいえば,OHの薬物治療の困難さを意味するものである.第1選択薬としては,2006年以降に執筆された英文の総説6編中4編4,6, 7, 9) (うち2編6,7)は同じ著者が執筆)がfludrocortisone,1編8)を推奨してがmidodrine+ pyridoetigmine, 1編6)がpyridostigmineいる.ただし,いずれの総説も効果が不十分のときは,最初に用いた薬物の用量を増加するより,fludrocortisoneとmidodrineの併用• midodrine・pyri-を勧めており,現在のところ,fludrocortisone dostigmineの3薬がが日□竺?~竺、薬::る~!と~~。よ:~うり口
第1選択薬としては,2006年以降に執筆された英文の総説6編中4編4.1.7, I) (うち2編..7)は同じ著者が執筆)がfludrocortisone,1編8)がmidodrine+ pyridostigmine, 1編&)がpyridoetigmineを推奨しているただし.いずれの総説も効果が不十分のときは,最初に用いた薬物の用量を増加するより,ftudrocortieoneとmidodrineの併用を勧めており,現在のところ,fludrocortieone·midodrine•pyri. doatigmineの8薬が最も標準的なOH治療薬であるといえよう.Fludrocortieone24~29> (保険適応未承認)は類aldosterone作用による循環血養量の増加作用を有し,同時に血管壁a1受容体の感受性を高める作用もある.半減期が7時間と作用時間が長いこと,低k血症を惹起するという重篤な副作用があることに注意が必要である.それゆえ,~.lg (1錠), 1 X朝の少量処方とすること(英語圏では’t.Og/日まで増量可能とされている),定期的に血清K値の追跡を行うことが不可欠である.Midodrine87-41>は血液脳関門を通過せず,作用時間も短い選択的q肩激薬で,非特異的な交感神経刺激薬(ephedrine,phenylpropanolamine, droxidopaなど)に比べて安全である.標準3薬の中で最も高いエビデンスレベル1を有し,しかも日本で唯一保険適応が露められているので,日本では本薬が第1選択薬とされる場合が多いと凰われる..0.41 (2錠),2X朝,午後(6時前)の処方で開始し,最大P~sl日まで増量可能である._,:・I鵠U,-80!(保険適応未承認)は重症筋無力症に用い害薬で,交感神経節前線維の作用を賦活し,~e放出を促進するとされる.臥位小さいが,理論上,交感神経節後縁Jllll蜜砿しか効果が期待できない(“などにも麒当する).籍告された
高血圧症の中でも高齢者で動脈硬化が進んでいたり、糖尿病やパーキンソン病など自律神経障害を持っている患者さんは、起立性低血圧や食後低血圧を合併して血圧の変動が激しくなります。食後低血圧は、糖質を摂った後に起きやすいですが、消化吸収するために腸に血流が流れること、そして消化を助けるために副交感神経が働くこと、それに伴ってレニンやアルドステロンといった昇圧物質が抑制されてしまうことなどが複合的に絡まって起こるとされています。その時に低血圧で倒れてしまわないようにご家族は注意してもらわなければなりませんが、血圧が下がっても患者さんは意外にケロッとしていることが多い様です。症状がなければ、原則、治療の対象にはなりません。血圧変動が激しい場合の降圧治療は、朝夕2回に分けて投与したり、半減期の長いCa拮抗薬に変更したり、α1遮断薬は起立性低血圧の患者さんには控えたり、朝の服用に切り替えたりする。β遮断薬は少量で処方したり、利尿剤はサイアザイド系が効果が長く続き、夏は1日おきにしたり、1/4量に減量したりする工夫をしています。