小児肺炎球菌
| 小児用肺炎球菌ワクチン(プレベナー)
注意)肺炎球菌ワクチン(ニューモバックス)とは、全く違うワクチンです。 ニューモバックス(PPSV23)は莢膜ポリサッカライド(多糖体)を主成分としており、2歳未満の免疫力が未熟であると十分が抗体を誘導することができません。
|
 |
| 区分 | 任意 ワクチン接種緊急促進基金による公費補助あり |
| 種別 | 不活化 |
| 投与経路 | 皮下注 |
| 1回投与量 | 0.5ml |
| 合計接種回数 | 4回目 |
| 標準スケジュール | 1回目:生後2ヶ月 2回目:1回目の27日後以降 3回目:2回目の27日後以降 4回目:3回目の60日後以降(標準として生後12〜15ヶ月で) |
| Catchupスケジュール | 【生後7〜11ヶ月】 1回目:同定し次第直ぐに 2回目:1回目の27日後以降 3回目:2回目の60日後以降でかつ、1歳以降 【生後12〜24ヶ月(1〜2歳)】 1回目:同定し次第直ぐに 2回目:1回接種の2回目の60日後以降 【2〜9歳】 1回のみ、同定し次第直ぐに |
| ブースタースケジュール | 不要 |
| 接種料 | 1回 8000円(補助のない場合) 平成23年1月から予防接種費用の助成が始まりました。 対象者:生後2ヶ月以上5歳未満 接種料:無料 |
日本でも、2010年2月より接種できるようになりました。肺炎球菌ワクチンは、世界の100カ国以上で承認され、すでに45カ国で定期接種に導入されているワクチンです。 肺炎球菌感染症に対するワクチンとして「ニューモバックス」というワクチンが、主にお年寄りの肺炎を防ぐために接種されています。しかしこのワクチンは、肺炎球菌の莢膜の成分(多糖体)を抗原とするワクチンのため、細胞性免疫がほとんど動員されず、乳幼児に接種しても十分な抗体が作られませんでした。小児用肺炎球菌ワクチン「プレベナー」は、多糖体に蛋白を結合させて、 B細胞による認識能を高めて、低年齢でも抗体産生が起こるように工夫されています。
原則として、健常な幼少期の肺炎球菌の予防には「プレベナー」を使用し、高齢者には「ニューモバックス」を使用します。ただ、小児でも摘脾したや鎌状などの場合は保険適応になります。
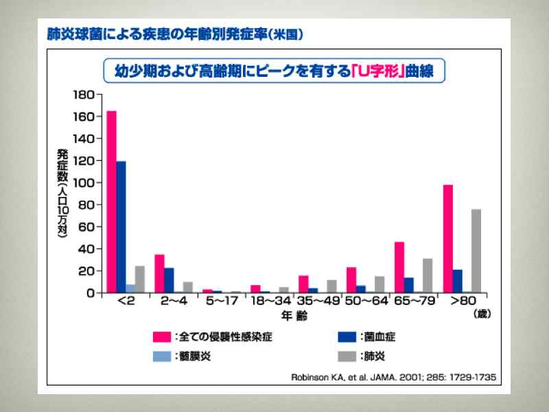
生まれたばかりの乳児は母親からの移行抗体によって細菌やウイルスによる感染から守られています。しかし、移行抗体は次第に失われていき、インフルエンザ菌による感染症は生後2カ月から、肺炎球菌による感染症は少し遅れて3カ月前後から発症するようになります。一方、発育とともに小児の生体の免疫能が整うと抗体が産生されるようになり、5歳以降になるとインフルエンザ菌による感染症はほとんど起こらなくなりますが、肺炎球菌による感染症は成長しても一定の頻度で発症しています。
肺炎球菌、インフルエンザ菌は小児期の細菌感染症の二大起炎菌です。肺炎球菌は鼻咽腔内の常在菌の一種であり、実は幼稚園や保育園に通う年齢になると、ほとんど全ての児から検出されるといわれています。鼻咽腔内の肺炎球菌が上顎洞の嗅覚神経を経由して髄膜炎を発症するリスクは高くなり、菌血症も起こしやすく、肺炎を発症するリスクが上昇します。 肺炎球菌髄膜炎は、けいれんや意識障害を起こし、抗生剤の効きにくい耐性菌が多く、治療は困難を極め、 ヒブ髄膜炎より症状や後遺症の程度がやや重く、死亡が約10%、後遺症は40%と報告されています。病気が重いだけでなく、 ヒブ髄膜炎と同様に早期診断が大変難しいので、ワクチンを受けられる年齢になったらすぐに接種しましょう。 子どもの重い肺炎球菌感染症(髄膜炎、敗血症、肺炎、中耳炎など)の予防に非常に有効です。
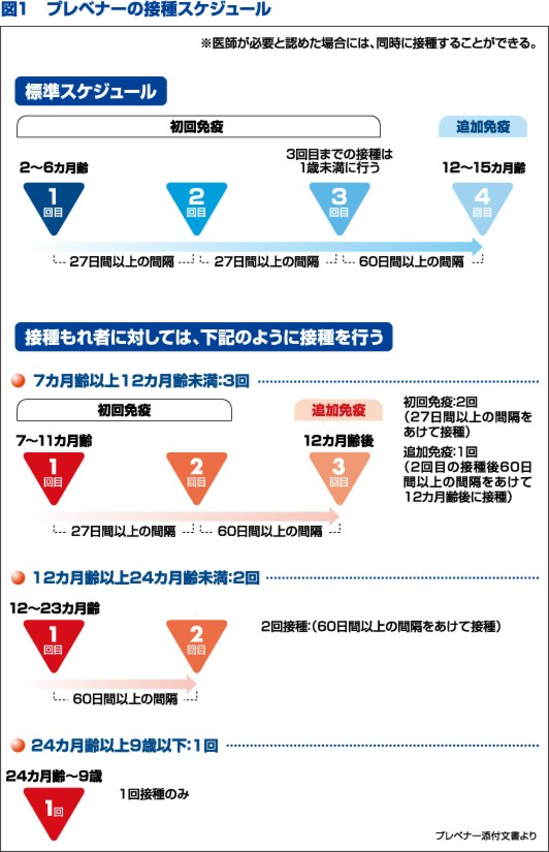
接種スケジュール
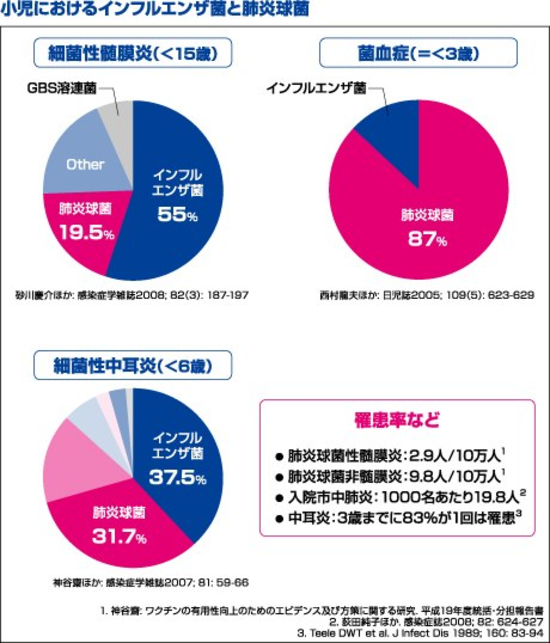
わが国では年間1,000人ぐらいのお子さまが細菌性髄膜炎を発病していると推定されています。そして、その約60%がヒブ(インフルエンザ菌b型)、約30%は肺炎球菌が原因と考えられています。 ヒブワクチンと小児用肺炎球菌ワクチンを同時接種をすれば、年間1,000人といわれるわが国の細菌性髄膜炎患者の約90%は予防できると期待されているのです。
生後2カ月以上9歳以下(10歳未満)の小児が、PCV7の接種対象です。通常は、生後2カ月以上7カ月未満の小児に対して、 2か月の誕生日から開始して、4週(中27日)間隔で3回受け、1歳を過ぎたら追加接種を1回受けます。できれば、2か月でヒブワクチンと同時接種で開始して、3か月からはヒブワクチン、三種混合(DPT)ワクチンとの同時接種で7か月までに最初の3回接種が終わると早く抗体(免疫)ができます。
小児用肺炎球菌ワクチン(プレベナー)は、子どもの肺炎球菌感染症の予防だけでなく、粘膜免疫を刺激し、鼻咽頭での保菌を減少させることから、集団免疫効果が観察され、間接的な効果として、多くの子どもにこのワクチンを接種すると、肺炎球菌感染症の感染機会が減少し、結果的に高齢者の細菌性肺炎など(主な原因が肺炎球菌)が減ることがわかっています。
本邦において使用可能な小児に対する肺炎球菌ワクチンについて
同時接種
乳児期のある一定の時期に複数の予防接種をしようとすると、同時接種は、避けては通れない方法です。三種混合ワクチンとHibワクチン、小児用肺炎球菌ワクチンを同時接種するとなると、1度の受診機会に3本のワクチンを接種することになります。現在わが国で定められている通常の接種部位は上腕伸側ですから、3本を同時接種する際には、片方の上腕に2本接種することが必要です。その場合、2本のワクチンを同一側の上腕に接種する場合は、数センチ以上は間隔をあけて接種しましょう。

小児の肺炎球菌感染症にかかったしょうた君の場合
しょうた君(仮名)は、ご両親にとって3人目のお子さんでした。初めての男の子で、二人のお姉ちゃんにも大変かわいがられていました。生まれて5か月になった頃でしたが、ある土曜日に朝から39℃の熱が出ました。初めての熱でしたが、せきや鼻水もなく、そんなに機嫌も悪くありませんでした。お母さんはそんなに心配していなかったのですが、週末だったので朝のうちに小児科を受診しました。お姉ちゃんたちがいつもかかっているところです。先生はいつもと同じように診察して、「おそらく突発性発しんでしょう。薄着にして水分をよくあげてください。熱が続いたら月曜に受診してください。」と説明してくれました。普段からあまり薬を出さない小児科でしたので、薬は何も出ませんでした。
日曜日も39℃の熱が続いていましたが、お姉ちゃんの突発性発しんのときも同じだったので、特に心配することもなく家で様子をみていました。後から考えると、お姉ちゃんの時よりも、少し機嫌が悪かったかもしれないということでした。日曜の夜も熱は続いていましたが、夜遅くになってぐったりしてきたように思ったので心配になり、地域の夜間救急の病院を受診しました。救急の待合で待っている間に、急にうーっとうめくような感じになり、短い時間でしたがけいれんを起こしました。すぐに診てもらいましたが、顔色もすごく悪くなり、髄膜炎か敗血症だろうと説明されました。緊急に入院して治療をする必要があると言われました。
病室はナースステーションの隣でした。処置が終わって病室に入れてもらうと、しょうた君は点滴につながれ、心電図のモニターや酸素マスクもつけられていました。数時間後に当直の先生からは、入院時の検査結果で細菌性髄膜炎だろうと言われました。お母さんもお父さんも、突発性発しんとばかり思っていたので、頭の中が真っ白になってしまいました。数日後に、最初の髄液から肺炎球菌が見つかったので、「肺炎球菌による細菌性髄膜炎」と説明されました。
しかし、入院後も何度もけいれんが起こるため、麻酔をかけて眠らせた方がよいということで、ICUにうつることになりました。抗菌薬の治療も2週間以上続けられましたが、脳萎縮と水頭症になりました。3か月後に退院しましたが、重い障害が残ってしまいました。髄膜炎になる前は、うつ伏せでしっかり首をあげて周りを見渡していましたが、今では首もすわらず、目も追わないままです。おそらく耳も聞えていないだろうと説明されています。てんかんの診断で抗けいれん薬も飲ませています。
お母さんの話では、最初に受診した小児科の先生は入院中にお見舞いに来てくれたそうです。でも、お母さん自身の気持ちの整理がつかないので、今ではその小児科には行っていないということでした。また、インターネットで「肺炎球菌の髄膜炎はワクチンで予防できるが、日本ではそのワクチンがまだ受けられない」ことを知り、予防できたはずの病気で後遺症が残ったことに憤りを感じているということです。