腫瘍マーカー
そもそも腫瘍マーカーが、癌の早期発見のためのスクリーニング検査として行われていること自体が間違いです。腫瘍マーカーは、「早期がん」で上昇することはほとんどありませんので、腫瘍マーカーのみで癌の早期発見を行うことは難しく、他の詳細な診断の補助的な役割しかありません。逆に、腫瘍マーカーが正常値であったとしても、「早期がん」がないという保証にはなりません。腫瘍マーカーが上昇するのは、「進行がん」です。
健康診断で腫瘍マーカー検査を「オプション」として申し込みできるようになっていますが、受けないことをお勧めします。もし、腫瘍マーカーを測定して異常値が出た場合、精密検査をしないと気持ちが落ち着きませんよね。そして、胃カメラや大腸カメラの検査を行ったり、CT検査をしたりしてほとんどの場合は異常なしです。あなたはどこまで検査をしますか?MRIしてみますか?そしてPETまでやりますか?体じゅうを、くまなく検査しましたが、がんは見つかりませんでした。担当の医師からは、「腫瘍マーカーが高かったのは偽陽性(本当はがんではないのに、検査では陽性の結果がでる)だったようです。異常ありませんよ」と言われてどうでしょうか?すっきりしましたか。なんとなく不安、いろいろ検査をして肉体的にも精神的にも疲れて、気分は晴れることなくもやもやした感じだけが残ったという結果ではないでしょうか。
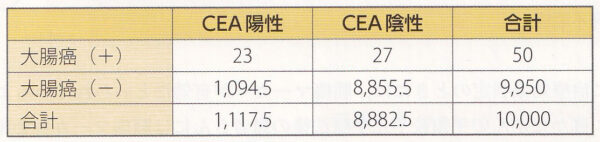
実際にCEAで大腸がんのスクリーニングをしたとして、がんが見つかる可能性はどのくらいあるのでしょうか?10000人の健常人に対して検診を行ったとすると、人間ドック(健常人)の大腸がんの有病率は0.5%なので、50人の大腸がんが見つかることになります。早期の大腸がんに対するCEAの感度は46%、特異度は89%とされています。感度とは、病気がある人を「病気がある(陽性)」と判定できる確率なので、 50人の大腸がんのうち、23人がCEA陽性で、27人はCEA陰性になるわけです。一方で、CEAが陽性なのに大腸がんではない人達が1094人もおられます。つまり、CEAで大腸がんを見つけようとすると、10000人のうち23人を正しく判定できる反面、27人の大腸がんを見逃し、1094人の大腸がんのない人に結構大変な大腸ファイバー検査を強いる結果となります。私たちが本当に知りたいのは、CEAが陽性であった場合、本当に大腸がんである確率、つまり陽性的中率がどれくらいかということですが、CEA陽性が1117人いて、そのうち大腸がんは23人なので、2.1%となります。どうでしょうか?早期では腫瘍マーカーはほとんど上がらないので、患者さんにとっても不利益になる方が圧倒的に多いわけです。さらに、見つかるのは進行がんであり、腫瘍マーカーが死亡率を下げるというエビデンスもなく、進行がんなら症状が出てから治療しても大きな違いはないと思われます。
日本では、健康診断で腫瘍マーカーが漫然と測定され、この数値に翻弄されている方は数多くおられます。前立腺がんのPSAや、卵巣がんのCA125や、肝臓がんのAFPなど一部の腫瘍マーカーは、「早期がん」でも数値が上昇するため、がんの早期発見に活用できる可能性がありますが、検査の目的、精度、検査結果をどう解釈するか、その利益、不利益を理解しながら適切に活用しないと、検診結果によって救われる命があるとしても、それよりもはるかに多い人々が、がんではないのに「偽陽性」となって、余計な不安を与えられ、余計な検査を受けなければいけなかったり、過剰な治療などの不利益が生じる人がたくさん出てくるわけです。
CEA
癌胎児性抗原の基準値は「~5.0ng/mL」です。
CEAは大腸癌の抽出物であり、胎児の消化管にも存在する抗原です。癌胎児性抗原は胃癌、大腸癌で高い数値になります。消化器官の悪性腫瘍を中心に、最も汎用的である腫瘍マーカーで、他の消化器系の癌、食道癌・胃癌・肝臓癌・胆管癌・膵臓癌でも陽性になることが多く、また、肺癌・ 乳癌・甲状腺癌・子宮癌・卵巣癌・泌尿器癌でも陽性になります。いっぱいありますよね。一方で、CEAが偽陽性となる疾患は炎症性疾患・自己免疫疾患、消化器疾患、:甲状腺疾患、加齢、喫煙、糖尿病があります。慢性肝炎、肝硬変、閉塞性黄疸、胆石症、消化管潰瘍などを疑うことができます。腫瘍マーカーの中でも癌胎児性抗原は男女差はありませんが、加齢とともに上昇する傾向があり、基準値を超えたからといって、必ずしも癌が存在しているとは言えません。また、タバコを吸っただけで高値になるケースも報告されています。健康な人でも基準値を超える場合もありますが、基準値の2倍以上で癌の疑いが濃厚で、4倍以上で癌が転移している可能性もあります。癌は進行性ですので約3ヵ月後に再検査を行って、数値に変化がない場合は癌の確率も低くなります。
CA19-9
糖鎖抗原19-9の基準値は「~37.0ng/mL」です。また、日本人の5%はルイス抗原がないためにルイス抗原からつくられるCA19-9は陽性とならないので注意が必要です。
糖鎖抗原CA19-9は消化管や唾液腺、気管支腺などの細胞にわずかに存在するのですが、膵臓癌、胆囊癌、胆管癌になると急上昇します。また、胃癌・大腸癌・卵巣癌・肺腺癌・肝臓癌でも陽性になります。CA19-9が偽陽性になるのは、胆石症、糖尿病、急性膵炎、慢性膵炎、肝疾患、呼吸器疾患、関節リウマチなどです。
糖鎖抗原19-9は、癌がある程度の大きさになるまで陽性を示さない性質があります。数値が少しでも高いようでしたら、早期発見のためにも癌検診の受診が望ましいです。陰性だから癌を否定できる検査ではありません。ただし、他の要因によって陽性を示すこともありますので、数値が高まった場合は経過を観察して、再度検査を受け、数値が低くなるような変化をした場合は癌の確率は低いとされています。

エステラーゼ1
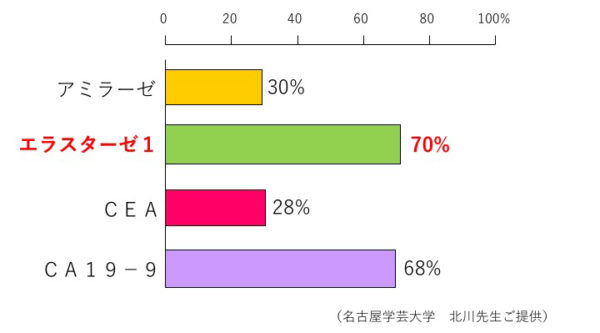
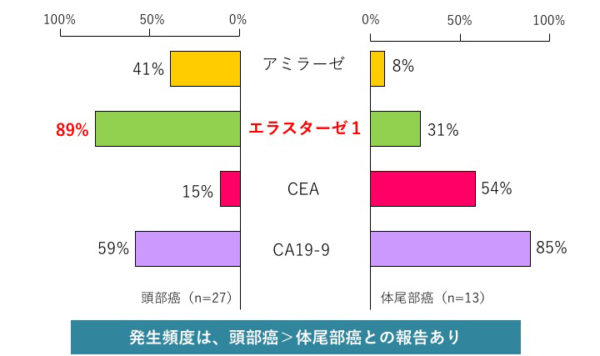
エラスターゼ1は、主として膵に存在する蛋白分解酵素の一つです。膵疾患に特異的な膵酵素で、膵管や膵管分枝が閉塞された場合に鋭敏に上昇します。また、他の膵酵素に比べて血中半減期が長いという特長もあります。そのため、膵疾患の中でも特に、膵癌、急性膵炎と慢性膵炎の代償期で病態を反映するため、臨床的意義が見出されています。膵がんの腫瘍マーカーの診断能について、単独ではエラスターゼ1および CA19-9 の診断能は約 70%とアミラーゼ、CEAの30%に比し高かった。エラスターゼは頭部癌および切除可能な早期癌で診断能が高く、CA19-9 は体尾部癌および切除不能の進行癌で陽性率が高かった。アミラーゼと比較してエラスターゼ 1 が頭部癌および早期癌の陽性率が高い理由としては、膵頭部では黄疸や膵管閉塞による腹痛などの症状が早期に出現するので比較的早く医療機関を受診しかつ膵頭部において主膵管閉塞がおきるために膵液がうつ滞し 膵酵素の血中逸脱が長期におきることなどが考えられる。アミラーゼはたとえ膵管閉塞に伴うっ血中逸脱が起きても半減期が短いために血中高値を認める時間がエラスターゼ 1 に比し短いので異常高値を捕らえることが困難であると考えられる。膵がんでは腫瘍の部位、病期により血中膵酵素の動態が異なる。膵がんにおける血中膵酵素の上昇は腫瘍による膵管閉塞による血中逸脱が原因となる。膵がんが進行し,膵管閉塞が長期になると閉塞性膵炎のために上流膵の萎縮が進み,血中膵酵素は低値 になる。従って血中膵酵素高値例は頭部癌に多く低値例は体尾部癌に多い。また膵実質の荒廃の程度から早期癌では高値例が進行癌では低値例が多い。
膵がんの腫瘍マーカーとしては CA19-9 が感度・特異度が最も高い。腫瘍マーカーは血中膵酵素とは異なり早期癌では低く進行癌で腫瘍が増大するにしたがい高値を呈するようになる。以上より膵がんの血清マーカーによる診断には膵酵素と腫瘍マーカーの組み合わせがよくなか でも陽性率の高いエラスターゼ 1 と CA19-9 の組み合わせの検出率が高く早期癌から進行癌までカ バーできると考えられる。膵がんの診断における血中エラスターゼ1の測定はアミラーゼに比べて感度が高く,膵特異性も優 れていることから有用と考えられている
PSA
PSA値の基準値(タンデム法)4.0ng/ml以下です。
PSAは、前立腺特異抗原(Prostatic Specific Antigen)の略語で、前立腺の上皮細胞から分泌されるタンパクで、多くは精液中に分泌され、精液のゲル化に関係しています。前立腺にがんができると、PSAの分泌量が増えるために、早期がんの発見のスクリーニング検査として行なわれるほか、進行がんの診断や治療経過を見るうえでも大変重要な検査となっています。
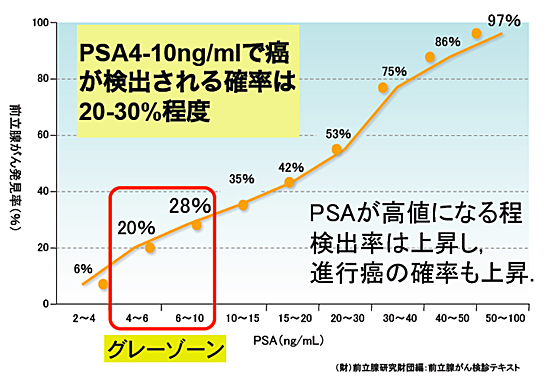
PSAは、値が高くなればなるほど、前立腺がんである危険性も高くなります。4~10ng/mlをグレーゾーンといい、がんの危険性は20~30%、10〜20ng/mlでは約50%の人に、20ng/ml以上の人は約90%の確率でがんが見つかるといわれています。また、前年と比べて、0.75ng/ml 以上または2年で2倍以上になったら、がんに罹っている可能性は高くなります。(全体の2~3パーセントですが、PSA値が基準値内にある前立腺がんも存在します)
さて「PSAが高いと言われた」場合にはどのようにしたらよいでしょう。PSAが高くなる疾患には前立腺癌だけでなく、前立腺肥大症や前立腺炎などもあり、また、かぜや飲酒や前立腺への機械的な刺激(直腸診、尿道バルーン挿入、性交渉、自転車に乗ったなど)でも一時的に軽度上昇(10〜20ぐらい)する場合があります。(半減期は2.4日 2週間後に再検してみる)一般的にはPSAをもう一度測定し、値の変動があるかみることも大事です。直腸診で前立腺が腫大しているかどうか、硬い部分があるかどうかなどをみます。また超音波検査で前立腺のサイズの測定や形態を観察することもあります。そして、がんが疑われたら、前立腺の組織を針で採取して調べる前立腺生検で確定診断をつける必要があります。

PSA検診は受けない方がいい?
日本では、PSA検査を推奨する泌尿器科学会と、推奨しない厚労省で意見が分かれています。厚労省が推奨しない立場をとっているのは、一般集団を対象にした年に1回のPSA検診では、がんの診断率は上がるものの、死亡率が下がるという証拠はなく(6つのRCTをまとめた387286人のメタアナライシス:BMJ.341.c4543.2010))国際的にも一般集団に対してPSA検診の導入を推奨している学会はありません。前立腺がんの多くは進行が遅く、放置しても寿命には関係しない。死亡率を減少させる効果が科学的に証明できないからです。前立腺がんは自覚症状のない早期に発見できれば、適切な治療により根治も可能なことは事実ですが、前立腺がんは高齢になればなるほど発症しやすくなるがんで、例えば80歳代の約4割が前立腺がんを持っており、がんが早期発見で治癒しても前立腺癌はゆっくり進行しるので、他の病気で亡くなる可能性の方が高くて死亡率は下がらないというわけです。すなわち、前立腺がんの一部は、発見、治療が不要なおとなしいがんの可能性が高く、治療が不要ながんである可能性に加えて、積極的に治療した場合、治療の後遺症として尿失禁やインポテンツなどが生じたり、前立腺がんの治療そのものが体に負担をかけてしまい、治療行為により死期を早めてしまう危険性すらあります。また、PSA値が高いとしても必ずしも前立腺がんではなく(PSA値異常の60~70パーセントで異常無し)確定診断(前立腺に針を刺す生検)で出血、炎症などの副作用が生じる可能性もあります。科学的裏付けが無いまま普及が進んでいるPSA(前立腺特異抗原)による前立腺がん検診ですが、今後、個人がPSA検査を受けることの利益・不利益を理解した上で、自己の判断で、PSA検査を受ける・受けないを自己決定しなければなりません。
SCC抗原
SCC抗原の基準値は「〜1.5ng/mL」です。
SCC抗原は子宮頸癌で発見された蛋白質で、子宮頸癌、外陰・膣癌、肺癌、食道癌、頭頸部癌、皮膚癌、口腔・舌・上顎癌など多くの扁平上皮癌で陽性となります。また、新生児は出生直後に6~8ng/mL、生後2年間は2~3ng/mL程度の値を示します。
SCC抗原は正常な扁平上皮にも存在しているため、アトピー性皮膚炎や天疱瘡、乾癬などの皮膚疾患(10.0ng/mL以上の高値あり)気管支喘息や気管支炎、肺炎、結核などの肺疾患、腎不全、透析患者、長年の喫煙者などでも陽性となります。さらに、SCC抗原は肝細胞や胸腺細胞にも発現するため、肝炎、肝硬変、胸腺腫瘍でも陽性となります。ただし、同一個人でも約25%の日差変動を示すので、軽度上昇を評価する際は注意が必要です。2~3回以上連続して上昇した場合は必ず精密検査を行いましょう。また、皮膚表面や汗、口腔内の唾液など扁平上皮に関連して大量に存在するため、採血の際は複数回の穿刺による組織液の混入には気をつけ、測定にあたっては検体の取扱いに十分注意します。
初期癌での陽性率は低く、早期発見を目的としたスクリーニングには適しませんが、SCC抗原の血中濃度半減期は極めて短く、病状変化に伴う変動が速やかで治療の効果判定に有用です。また再発例では臨床症状の現れる数週間前に血中濃度が上昇することが多く、再発・再燃のモニタリングに有用です。
|
肺がん 扁平上皮がん SCC、CYFRA
小細胞がん NSE、ProGRP
腺がん CEA、SLX
CA125
卵巣癌の腫瘍マーカーですが、これも年に1回、年1回CA125の測定および経腔超音波検査を行う群と検診を行わない群に分けて比較したところ診断率も死亡率も有意な差は認められませんでした。しかも偽對性率が8.4%もあり、過度な検査や治療を強いる結果となってしまうリスクがつきまといます。
PIVKAⅡ
PIVKAⅡの正常値(基準値)は,28mAU/ml 以下です。
肝細胞癌の6割は正常な凝固因子を作れず,PIVKAⅡが上昇します。出血した時に,止血するためには、肝臓で作られる凝固因子という物質が必要です。この凝固因子は,12種類知られており,そのうちのⅡ(プロトロンビン),Ⅶ,Ⅸ,Ⅹと名付けられた因子は,ビタミンKの存在下に肝臓で合成されます。ビタミンKは,主に腸内細菌にて作られて,一部は食品より摂取され,胆汁酸とともに吸収されます。ビタミンKを合成する腸内細菌が減少した時,胆道が閉塞して胆汁酸がなくなった時,ビタミンKの作用を阻害する薬物を服用した時は,肝臓でのビタミンK依存性凝固因子の合成が正常に行われなくなり,異常な凝固因子ができてきます。この異常な凝固因子を protein induced by vitamin K absence or antagonist と言います。通常は PIVKA と略し、たとえばⅡ因子の場合は,PIVKAⅡと呼びます。ワーファリンという薬剤は,ビタミンKに拮抗することにより,肝臓での凝固因子の生成を落とし,血栓症を防ぐ働きをします。しかし,その作用故にPIVKAⅡが上昇しますので,要注意です。
AFP(α-フェト蛋白)
肝細胞癌の診断に役立つ検査であり,肝細胞癌の3分の2が陽性になります。PIVKAⅡと AFP は,独立して変動するため,両者を併用すると肝細胞癌診断の感度を上げることができます。AFP の代わりにより肝細胞癌に特異性の高い AFP-L3 と併用することも有用です。
腫瘍マーカーは不要?
だからと言って、腫瘍マーカーは意味ないってことにはなりませんよ。腫瘍マーカーが有効な場面は次の3つです。
(1)がん発症リスクの高い患者への測定
(2)がんの治療効果判定
(3)原発不明癌
腫瘍マーカーが使われる本来の目的は、進行がんの「病気の勢い」の評価(治療効果判定)です。腫瘍マーカーが上がれば、病気の勢いが増していて、治療が効いていないということ、腫瘍マーカーが下がれば、治療が効いているということを示唆します。例えば、大腸癌術後、CEAを定期的に測定することで、再発・転移を感度80%、特異度79%で検出す ることができて、生存率が改善するという報告がなされています。また、結腸直腸癌の肝転移(肝転移巣に対しては手術療法が効果的)を発見するのにCEA測定は有用とされており、stage IIかⅢで肝転移が起こる可能性がある患者には2〜3カ月ごとに測定することが推奨されています。がんの手術後や化学療法後の患者さんには腫瘍マーカーを測ります。癌種によって異なりますが、手術後とか化学療法をしている患者さんでは腫瘍マーカーのフォ ローをしている患者さんもたくさんいます。ただし、腫瘍マーカーは、あくまでも参考にするべきものであって、それを下げることが治療の目的ではありません。腫瘍マーカーが上がったり下がったりするたびに一喜一憂する必要はありません。