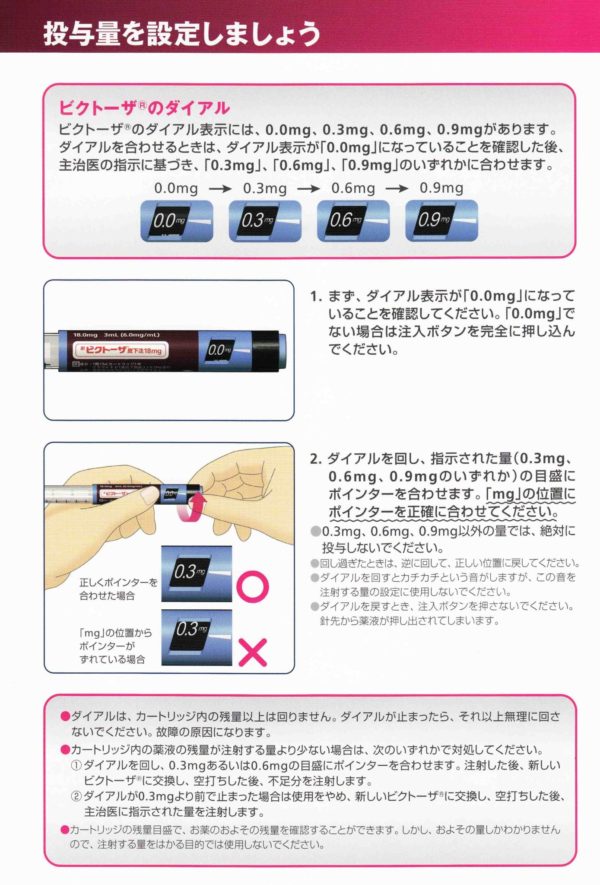
ビクトーザ
【組成・性状】リラグリチド 皮下注18mg 3ml/キット
【効能・効果】2型糖尿病
【用法・用量】1日1回0.3mgから開始、1週間以上間隔を開けて、0.3mgずつ増量し、0.9mg皮下注 朝or夕
未使用時は、冷蔵庫内に保存。使用開始後は、室温保存。
【使用上の注意】併用できるのは、SU剤のみ。副作用、消化器症状(嘔気、嘔吐、下痢、便秘等)
【薀蓄等】
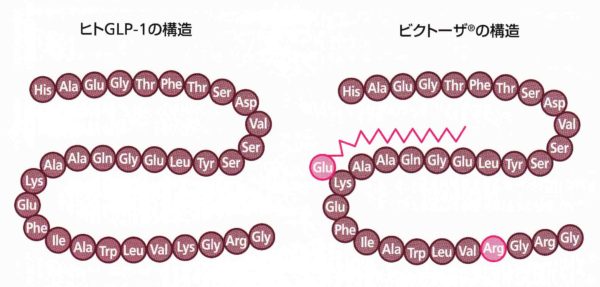
ビクトーザは、小腸から出されるGLP-1の構造を少し変えて作られた薬です。
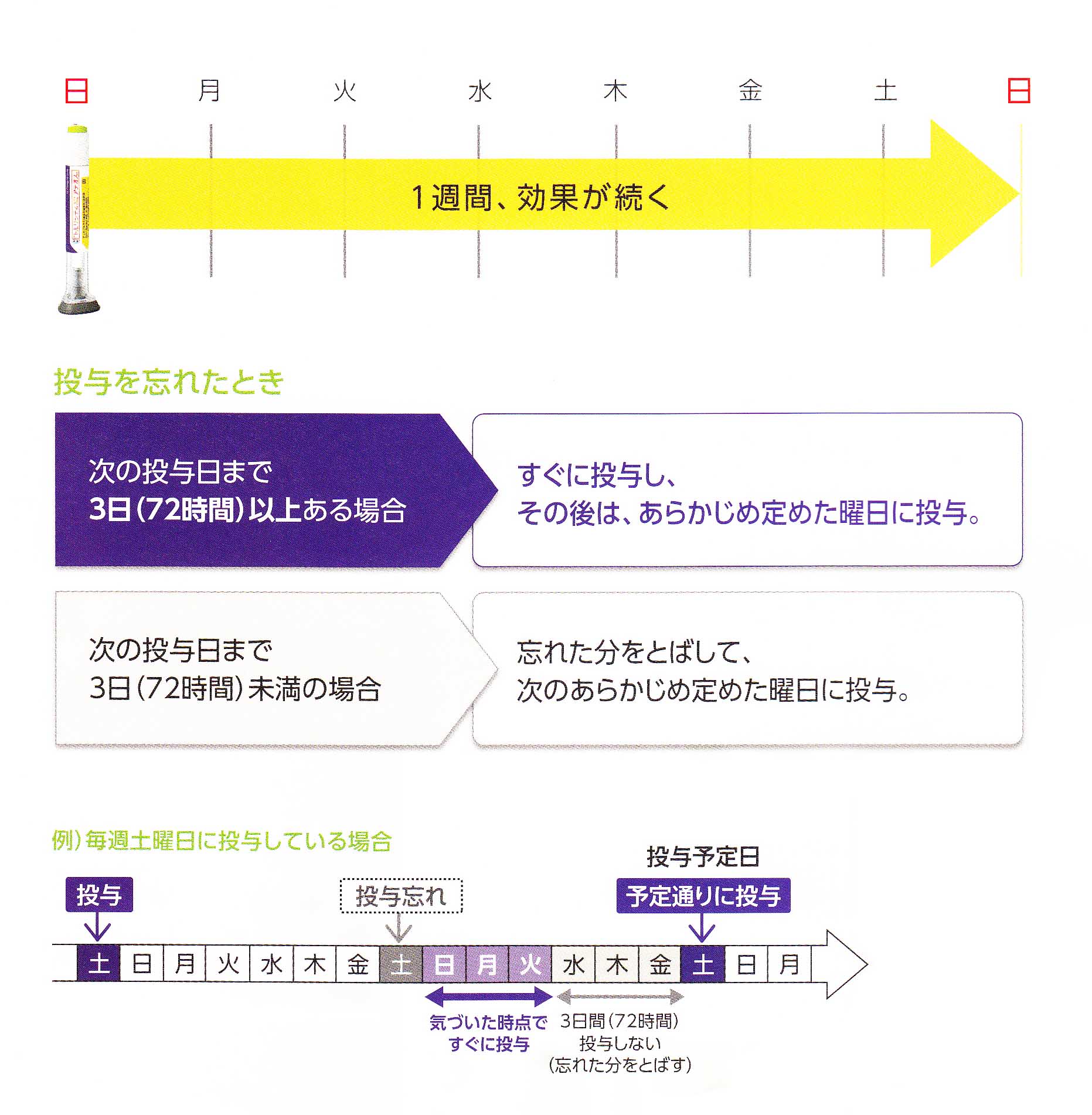
注射し忘れた場合、通常注射している時刻から数時間以内であれば、注射して下さい。それ以上の時間が経っている場合は、その日は注射せず、次の日に1日分注射して下さい。絶対に2日分を一度に注射してはいけません。
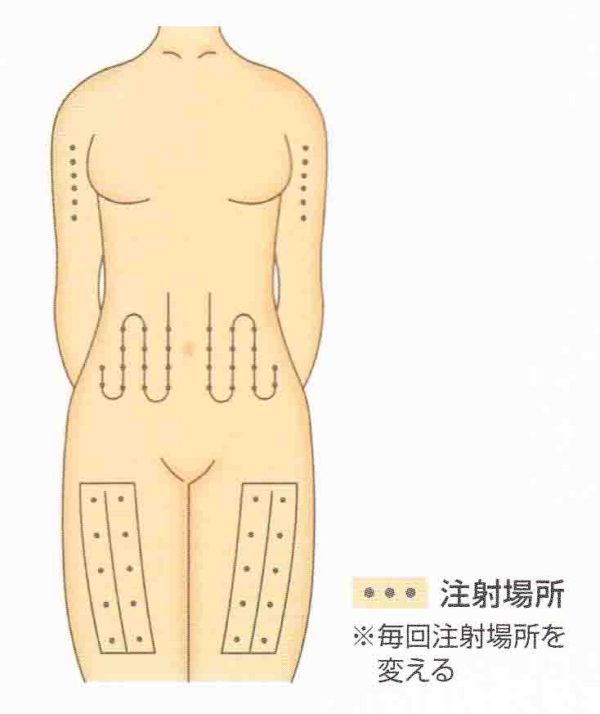
注射部位はおなか(腹壁)上腕部の外側、太もも(大腿部)の外側部が適しています。いつも同じ場所ばかりに注射してしまうとその場所(皮膚)が硬くなってしまい、ビクトーザの効き目が悪くなってしまうことがあります。前回注射した場所より2〜3cm(指2本以上)ずらして注射しましょう。
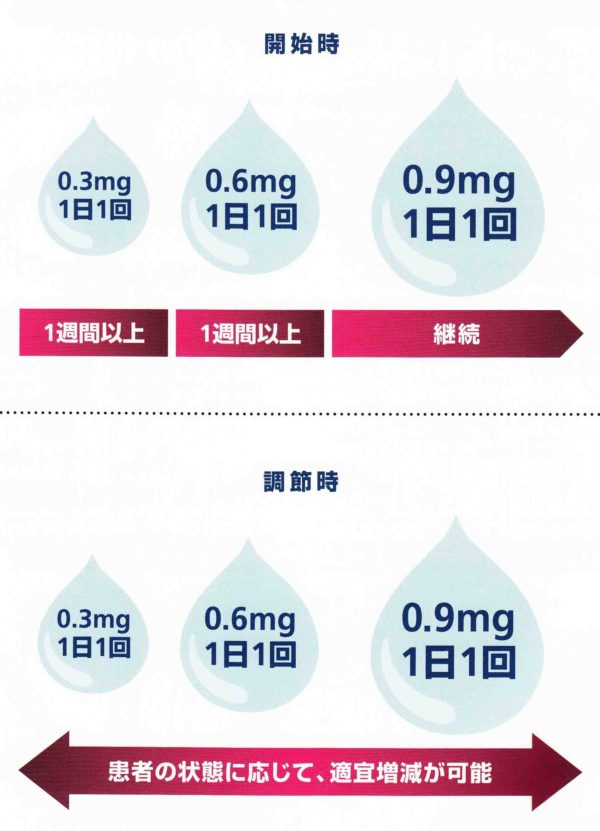
段階的に投与量を増やして下さい。
ステップ1 1日1回0.3mgの投与を1週間以上続けて下さい。
ステップ2 1日1回0.6mgの投与を1週間以上続けて下さい。
ステップ3 1日1回0.9mgの投与をずっと続けます。
ステップ4 用量を0.3〜0.9mgで調整します。
ビクトーザは、胃の中にある食べ物の排出を遅らせる作用があります。このため、体重が増えにくいお薬となっていますが、胃の中に食べ物が普段よりも長い残ることにより、特に使い始めるときにおなかが張ったような感じやむかむかする感じが残ったり、便秘、下痢を招くことがあります。少ない投与量からはじめて段階的に増やしていくことにより、症状を防いだり軽くしたりすることが出来ます。
風邪など(シックデイ )による体調不良では投与量、スケジュールを変える必要はありません。
インスリン(ビクトーザも同じ針です)に使用する注射針は、痛みの軽減と使いやすさを追求してどんどん進化しています。ペンニードル プラスは、32G4mmと細く、肌と面で触れることにより、圧力が分散され、安定し垂直に穿刺しやすく、皮内注射になりにくく、痛みが軽減。
注射針の蓋もつまみやすい形状に改良されました。
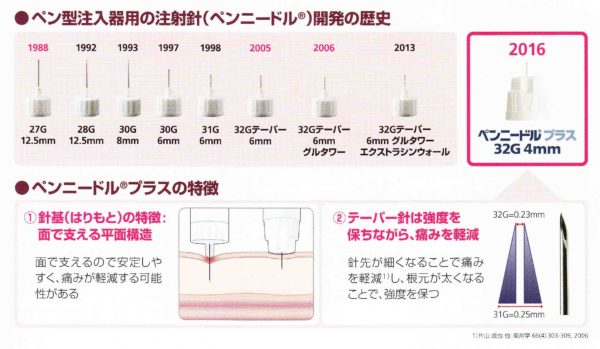
針の太さは髪の毛2本分とほぼ同等です。


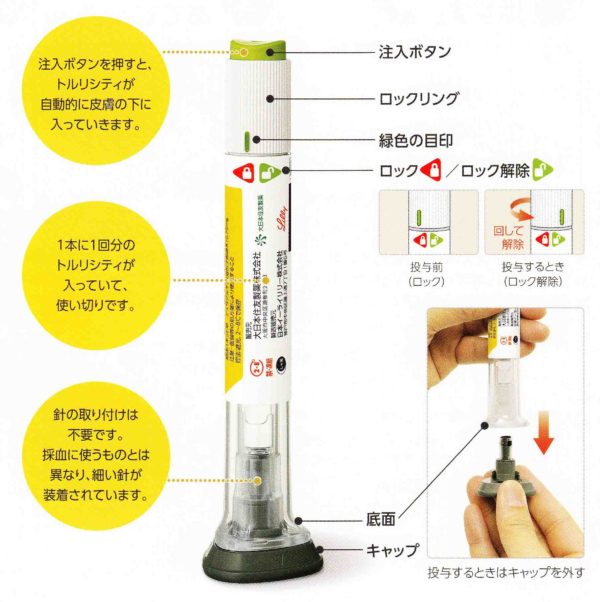
トルリシティ アテオス
【組成・性状】トルリシティ アテオス(ディラグルチド)
皮下注 0.75mg
【効能・効果】2型糖尿病
【用法・用量】0.75mg 週1回皮下注
冷蔵庫(2〜8℃)に保管してください。室温(1〜30℃)では14日間までは大丈夫です。

【薀蓄等】
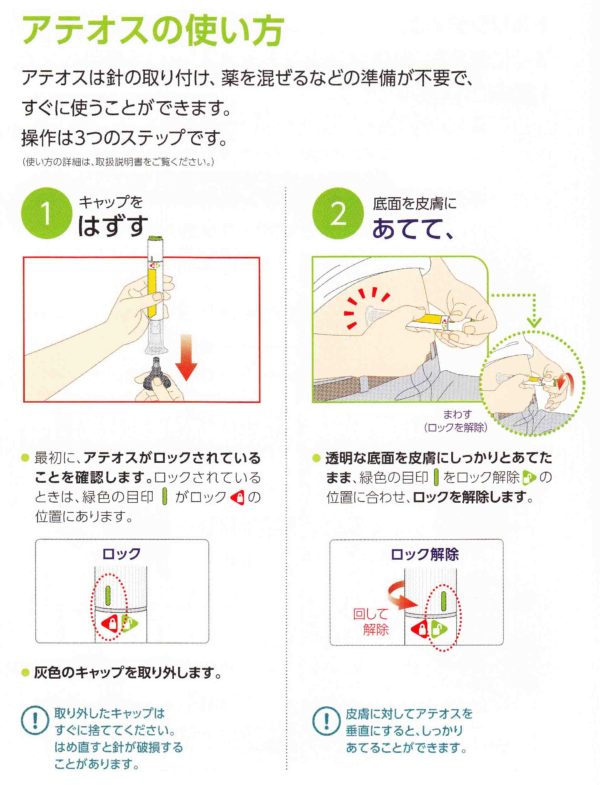
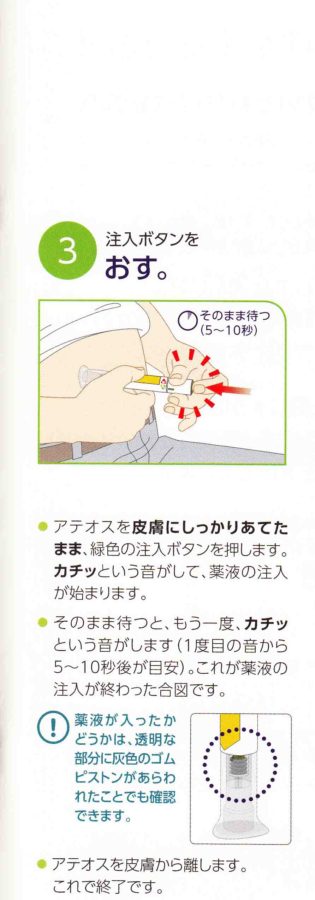
当てて押すだけのアテオス。週1回投与いつでもOKです。簡単な操作で、1回使い切り製剤です。操作は3ステップのみ(針の取り付け、薬剤の混和、空打ちが不要)で、ボタンを押すと自動的に注射します。唯一、間違い易いのは、ロック解除のタイミングです。皮膚に当ててからロック解除です。最初にロック解除して、ボタンを押してしまうと3000円が無駄になります。
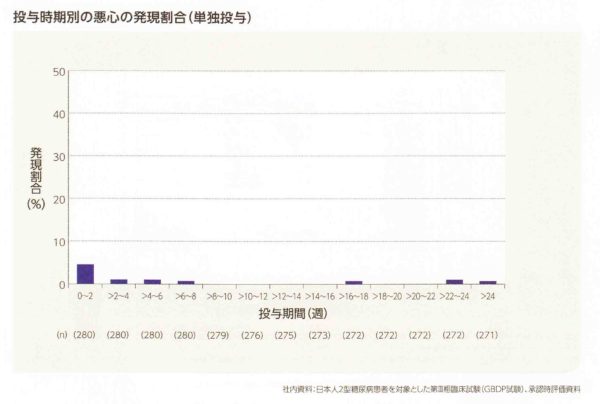
消化管の副作用が少ないかわりに、体重減少もみられません。
ゾルトファイ
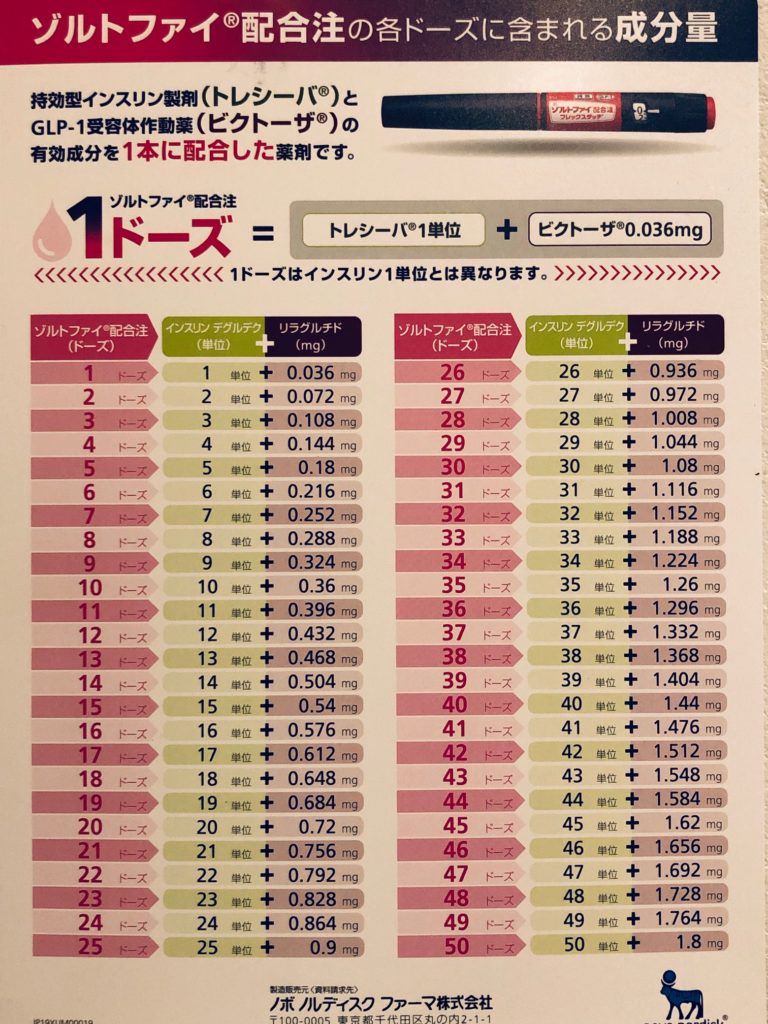
 【組成・性状】ゾルトファイ配合注は、基礎インスリン「トレシーバ®(インスリン デグルデク)」と、ヒトGLP-1アナログ「ビクトーザ®(リラグルチド)」を固定比率で配合した医療用配合剤。このゾルトファイ配合注は2剤を固定比率で配合してるため、一般的にインスリン製剤で用いられる「単位」はなく、「ドーズ」や「クリック」で使用する。1ドーズにはインスリンデグルデク1単位とリラグルチド 0.036mgが配合。配合比率は、トレシーバ50単位に対して、ビクトーザ1.8mgで、例えばトレシーバ25単位とビクトーザ0.9mgをワンショットで打てる(ゾルトファイ25ドーズ)計算になります。日本人の基礎インスリンの注射量は、概ね15から40単位くらいですので、その量のトレシーバを注射すれば、0.5から1.4mgくらいの範囲でビクトーザが自動注入されることになります。日本人の場合、インスリン分泌を促進させるビクトーザの量は、0.6mgくらいあればほぼ十分と考えられますので、15ドーズくらい打てばインスリン分泌促進作用は発揮されますし、30ドーズ以上打てば、体重減少作用も期待できると思います。インスリン抵抗性の強い肥満患者さんで40単位くらいのトレシーバを打っている場合、ゾルトファイに変更すると、内因性インスリン分泌を促進しますので、インスリン量は2割減くらいになりますし、さらに食行動の変容が期待できますので、大幅な体重減も期待できます。
【組成・性状】ゾルトファイ配合注は、基礎インスリン「トレシーバ®(インスリン デグルデク)」と、ヒトGLP-1アナログ「ビクトーザ®(リラグルチド)」を固定比率で配合した医療用配合剤。このゾルトファイ配合注は2剤を固定比率で配合してるため、一般的にインスリン製剤で用いられる「単位」はなく、「ドーズ」や「クリック」で使用する。1ドーズにはインスリンデグルデク1単位とリラグルチド 0.036mgが配合。配合比率は、トレシーバ50単位に対して、ビクトーザ1.8mgで、例えばトレシーバ25単位とビクトーザ0.9mgをワンショットで打てる(ゾルトファイ25ドーズ)計算になります。日本人の基礎インスリンの注射量は、概ね15から40単位くらいですので、その量のトレシーバを注射すれば、0.5から1.4mgくらいの範囲でビクトーザが自動注入されることになります。日本人の場合、インスリン分泌を促進させるビクトーザの量は、0.6mgくらいあればほぼ十分と考えられますので、15ドーズくらい打てばインスリン分泌促進作用は発揮されますし、30ドーズ以上打てば、体重減少作用も期待できると思います。インスリン抵抗性の強い肥満患者さんで40単位くらいのトレシーバを打っている場合、ゾルトファイに変更すると、内因性インスリン分泌を促進しますので、インスリン量は2割減くらいになりますし、さらに食行動の変容が期待できますので、大幅な体重減も期待できます。
【効能・効果】糖尿病
【使用上の注意】
ゾルトファイ開始用量の基本は10ドーズ(インスリン デグルデク/リラグルチドとして10単位/0.36mg)を皮下注。インスリン新規導入患者さんの場合は、患者さんの状態に応じて10ドーズ未満からの投与も考慮します。前治療にインスリンを使用していた患者さんの場合、前治療のインスリン投与量や状態に応じて、16ドーズまでの範囲で増減が可能です。1日50ドーズを超えない範囲で適宜増減し、注射時刻は原則として毎日一定とする。投与を忘れた場合には、本剤の作用持続時間等の特徴から気づいた時点で直ちに投与できるが、その次の投与は8時間以上あけてから行い、その後は通常の注射時刻に投与するよう指導すること 。ゾルトファイ配合注も、他のインスリン製剤と同じ感覚で、使用前に2ドーズでの空打ちを行う。このゾルトファイ配合注は、ミックス注ではなく、配合注。ライゾデグ配合注同様、混合不要。

①食事療法・運動療法に加え、糖尿病用薬による治療で効果不十分な場合に使用。→ 内服薬による治療をしていれば、インスリン導入の第1剤としての使用可能。
②基礎インスリンとの併用は不可。
③GLP-1アナログの配合剤なので、「原則DPP4阻害薬との併用はしない」
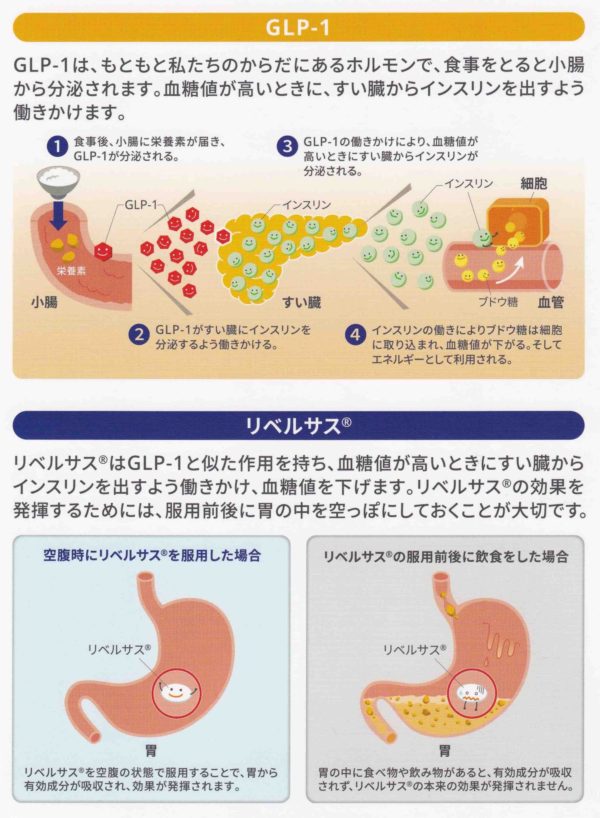
リベルサス
【組成・性状】マグルチド 3mg 7mg 14mg
【効能・効果】2型糖尿病
【用法・用量】通常、成人には、セマグルチドとして1日1回7mgを維持用量として経口投与します。服用し始めは胃腸障害が起きやすいので、比較的少ない量から始めます。1日1回3mgから開始し、4週間以上投与した後、1日1回7mgに増量します。ただし、3mgで効果が十分に感じられている場合はそのままにすることもあります。胃腸障害が出る可能性があると書きましたが、量を徐々に増やす一般的な服用方法で予防することができます。なお、患者さんの状態に応じて適宜増減しますが、1日1回7mgを4週間以上投与しても効果不十分な場合には、1日1回14mgまで増量することができます。
経口セマグルチドは胃で吸収される薬なので、空腹時(1日の最初の飲食前)に必ず服用して下さい。(食事の影響で曝露量が低下するため、空腹時投与)起床時がお勧めです。服用にあたっては、添加剤のサルカプロザートナトリウムが胃内容物の影響を受けやすいため、食後に服用すると吸収が悪くなり、効果が弱くなってしましまいますので注意が必要です。空腹時(1日の最初の飲食の前)に1錠をコップ約半分の水(約120ml以下)とともに服用します。(飲水量については、50mLの水と120mLでは曝露量に大きな影響はありませんでしたが、240mLの場合にAUCが40%低下したことから、飲水量は120mL以下とされています)錠剤をかみ砕いたり粉砕したりしないでください。服用後は、飲み物を飲んだり、食事をしたり、他のお薬を服用したりする場合は、少なくとも服用後30分程度あける必要があるため、注意が必要です。骨粗鬆症治療薬のビスホスホネート製剤と似たような飲み方になります。
14mgを投与する際は、7mg2Tは使用できません。7mg2Tとした場合にSNAC投与量が増加し、リベルサスの曝露量が低下する可能性があるため、と記載されています。また、リベルサスは主な吸収部位が胃であるため、胃全摘をされている場合は十分吸収されない可能性があります。

GLP-1はGlucagon Like Peptide-1(グルカゴン様ペプチド-1)という消化管ホルモンで、小腸や大腸に存在しています。食事をして、消化管の中に食べ物が入ってくると、小腸からGLP-1が分泌され、その一部は、血液の中を流れてすい臓に運ばれます。すい臓にたどりついたGLP-1は、すい臓に働きかけて、血糖値を下げるホルモンであるインスリンの分泌を促します。分泌されたインスリンは、細胞に作用することで血中のブドウ糖を細胞内に取り込み、結果的に血糖値を低下させます。この仕組みはよくできていて、食事をしていないとき、つまり血糖値が高くないときにはGLP-1は分泌されず、インスリンも出てきません。そのため、低血糖を起こしにくいという特徴があります。
リベルサスの錠剤には吸収を補助するためにサルカプロザートナトリウム(通称 SNAC:スナック)と呼ばれる吸収促進剤が配合されています。配合されているセマグルチドとSNACが胃内に到達すると、セマグルチドとSNACが結合します。SNACはリベルサスの胃での吸収を促進し、また、pHを上昇させることで胃酸や消化酵素による分解からリベルサスを保護します。また、すい臓から血糖値を上げるホルモンであるグルカゴンの分泌を抑制することでも、血糖値を下げる働きを持ちます。
GLP-1のすい臓以外への作用
GLP-1はすい臓に働きインスリン分泌を促す以外にも糖代謝に重要な働きをしていることが知られています。
1. 胃運動抑制作用:胃の消化運動を遅らせることで食後血糖値の上昇を抑えます
2. 食欲抑制:中枢神経系に働き、食欲抑制効果を介して体重を減少させます。
インスリンを介しての直接的な血糖コントロール改善効果だけでなく、これらの従来の糖尿病薬にはない体質改善効果ともいうべき働きもあることからGLP-1製剤は注目されています。
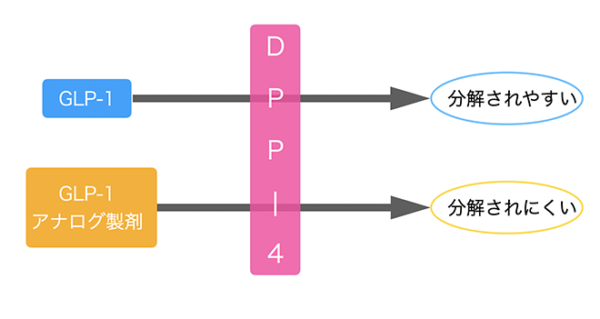
通常、生体内のGLP-1はDPP-4という酵素によって速やかに分解されてしまいます。そこでセマグルチドに代表されるGLP-1受容体作動薬は、GLP-1の構造に少し手を加え、DPP-4に分解されにくくしています。そのため、すぐに分解されず、長時間作用することができるのです。GLP-1そのものではなく、お薬として利用できるように構造を少し工夫している、ということで「GLP-1アナログ製剤」とも呼ばれています(アナログとは「類似の」という意味)。
副作用
胃腸障害はGLP-1製剤に共通してみられる副作用です。リベルサスのインタビューフォームをみてみますと、日本人が参加した臨床試験で報告された胃腸障害は25.4%でした。多い順に・悪心(25.4%)・下痢(10.8%)・便秘(4.3%)・嘔吐(4.3%)・腹部不快感(2.4%)などとなっています。容量依存性に副作用が出やすくなるため、少量から開始します。多くの場合、しばらくするとおさまります。その他、重大な副作用として低血糖(頻度不明)が挙げられています。GLP-1受容体作動薬は空腹時には働かず、食事をとって血糖値が高くなったときに働くため、低血糖を起こしにくいといわれています。ただし、SU薬やインスリンと一緒に使う場合は低血糖への注意が必要です。
HbA1c低下については、リベルサス7mgとビクトーザ0.9mgがほぼ同等と読み取れます。HbA1c低下の程度は、トルリシティ0.75mgとリベルサス7mg群が同程度と読み取れます。
マンジャロ
【組成・性状】チルゼパチド 2.5mg/5mg/7.5mg/10mg/12.5mg/15mg

【効能・効果】2型糖尿病
世界初の持続性GIP/GLP-1受容体作動薬「マンジャロ皮下注アテオス」
本剤は、GIPとGLP-1の2つの受容体に単一分子として作用する世界初の持続性GIP/GLP-1受容体作動薬であり、選択的かつ長時間にわたる血糖値の改善が期待されています。
【用法・用量】通常、成人には、チルゼパチドとして週1回2.5mgを4週間皮下投与した後、維持用量である週1回5mgに増量します。患者の状態に応じて適宜増減し、週1回5mgで効果不十分な場合は、4週間以上の間隔を空けて2.5mgずつ増量することができます。最大用量は週1回15mgです。

【副作用】日本人および外国人2型糖尿病患者を対象の本剤5mg投与群において、副作用は544例中232例(42.6%)で報告されています。主なものは、悪心60例(11.0%)、下痢48例(8.8%)、食欲減退46例(8.5%)、便秘44例(8.1%)などでした。なお、重大な副作用として、低血糖(頻度不明)、急性膵炎(0.1%未満)が報告されています。
【患者さんへの指導例】
1.この薬は、GIP/GLP-1受容体作動薬と呼ばれる2型糖尿病の治療薬です。血糖値が高くなるとインスリンの分泌を促進し、またインスリンを効きやすくすることで血糖値を下げます。
2.週1回、同じ曜日に投与してください。オートインジェクター型注入器は1回使い切りです。
3.めまいやふらつき、動悸、冷や汗などの低血糖症状を起こすことがあるので、高所作業、自動車の運転など危険を伴う作業を行う際は注意してください。これらの症状が認められた場合は、ただちに糖質を含む食品を摂取してください
4.悪心、嘔吐、下痢、便秘、腹痛、消化不良、食欲減退が強い場合はご相談ください
5.嘔吐を伴う激しい腹痛が現れた場合は使用を中止し、速やかに受診してください。
6.冷蔵庫内などで光が当たらないように保管してください。凍結は避けて、もし凍結した場合は使用しないでください。室温で保管する場合は、外箱から出さずに保管し、21日以内に使用してください。30℃を超える場所では保管しないでください。

【薀蓄等】本剤は、39個のアミノ酸を含む合成ペプチドであり、単一分子でグルコース依存性インスリン分泌刺激ポリペプチド(GIP)受容体およびグルカゴン様ペプチド-1(GLP-1)受容体の双方に作用する世界初の持続性GIP/GLP-1受容体作動薬です。GIPとGLP-1はいずれも食事が小腸を通過することで分泌されるホルモンで、血糖が高い場合には膵臓におけるインスリン分泌を促進するとともに、食欲減退や満腹感亢進による体重増加の抑制作用が期待されています。注入器のアテオスは、既存のトルリシティにも使用されているオートインジェクターで、1回使い切りのキットです。注射針付きのシリンジがあらかじめ装填されており、空打ちをすることなく、ボタンを押すだけで自動的に投与することができます。医療機関において、適切な在宅自己注射教育を受けた患者さんやご家族は本剤の自己注射が可能です。
主な副作用として、悪心、嘔吐、下痢、便秘、腹痛、消化不良、食欲減退などの消化器症状が報告されており、投与開始時の用量の漸増は、胃腸障害リスクの回避・軽減を目的としています。用量依存的な体重減少も認められているため、過度の体重減少にも注意する必要があります。投与開始時のBody Mass Index(BMI)が23kg/m2未満の患者での有効性および安全性は検討されていません。なお、本剤とDPP-4阻害薬はいずれもGLP-1受容体およびGIP受容体を介した血糖降下作用を有しています。両剤を併用した際の臨床試験成績はないため、併用処方の場合には疑義照会が必要です。
マンジャロの体重減少効果について
日本での臨床試験(マンジャロを52週間使用した変化量)の結果では
マンジャロ5mg:マイナス5.8kg
マンジャロ10mg::マイナス8.5kg
マンジャロ15mg:マイナス10.7kg
となっております。
かなりの体重減少効果が見込めます。
マンジャロ1本にかかる費用です。
2.5mg:1924円(3割負担で577円)
5.0mg:3848円(3割負担で1154円)
7.5mg:5772円(3割負担で1731円)
10mg:7696円(3割負担で2308円)
12.5mg:9620円(3割負担で2886円)
15mg:11544円(3割負担で3463円)
1か月で4本使用した場合、3割負担の方で1か月あたり約2300円~13800円になります。
※5.0mgの投与でかなり治療効果が見込めますので、その場合は約3800円です。
また、クリニックでは再診料や検査料の他「在宅自己注射管理料(650点/3割負担の方で1950円)」がかかります。