WPW症候群
正常な心臓では、心房の興奮は房室結節とヒス束と呼ばれる場所を通って心室へと伝わりますが、WPW症候群(Wolff-Parkinson-White: ウォルフ・パーキンソン・ホワイトの3人の名前から症状が名付けられたのが由来)では、心臓の中に正常の刺激伝導系以外に生まれつき余分な伝導路(ケント束という心房と心室の間の副伝導路)があり、上室性の頻脈性不整脈が起こる病気です。
診断は、心電図検査で行います。
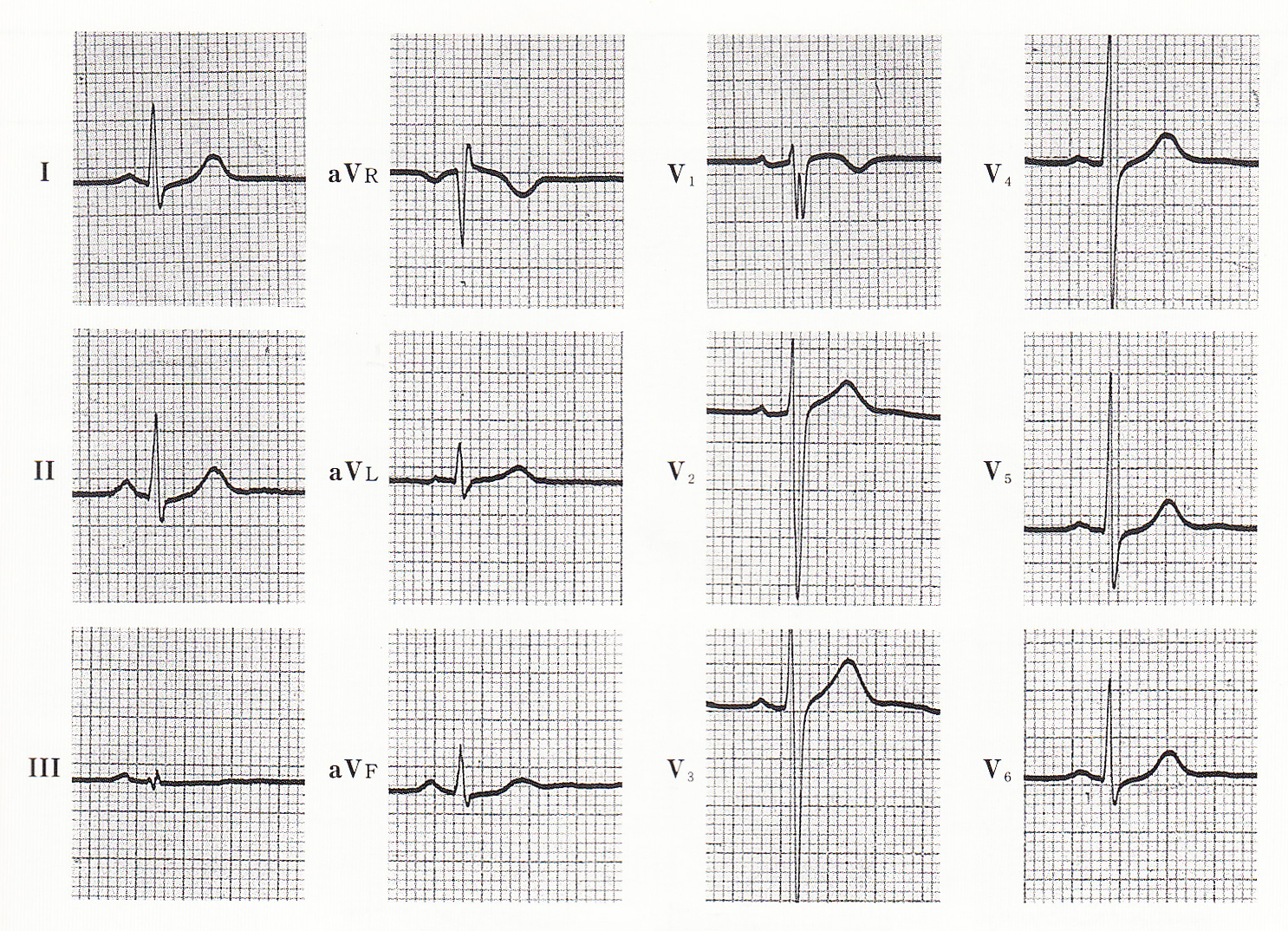
①デルタ波 心房と心室の間にケント束という別の回路が存在するため、ケント束付着部周囲の心室筋が早期に興奮することで、QRS波の立ち上がりの部分がなだらかになるデルタ(Δ)波と呼ばれる特有の波形がQRS波初期に現われます。
②PQ時間の短縮(0.12秒以内) ケント束由来の興奮が、正常伝導路の興奮より早く心室に伝導するため。
③QRS時間の延長(0.12秒以上) ケント束由来の興奮と正常伝導路の興奮が心室で融合し、幅広いQRS波になる。
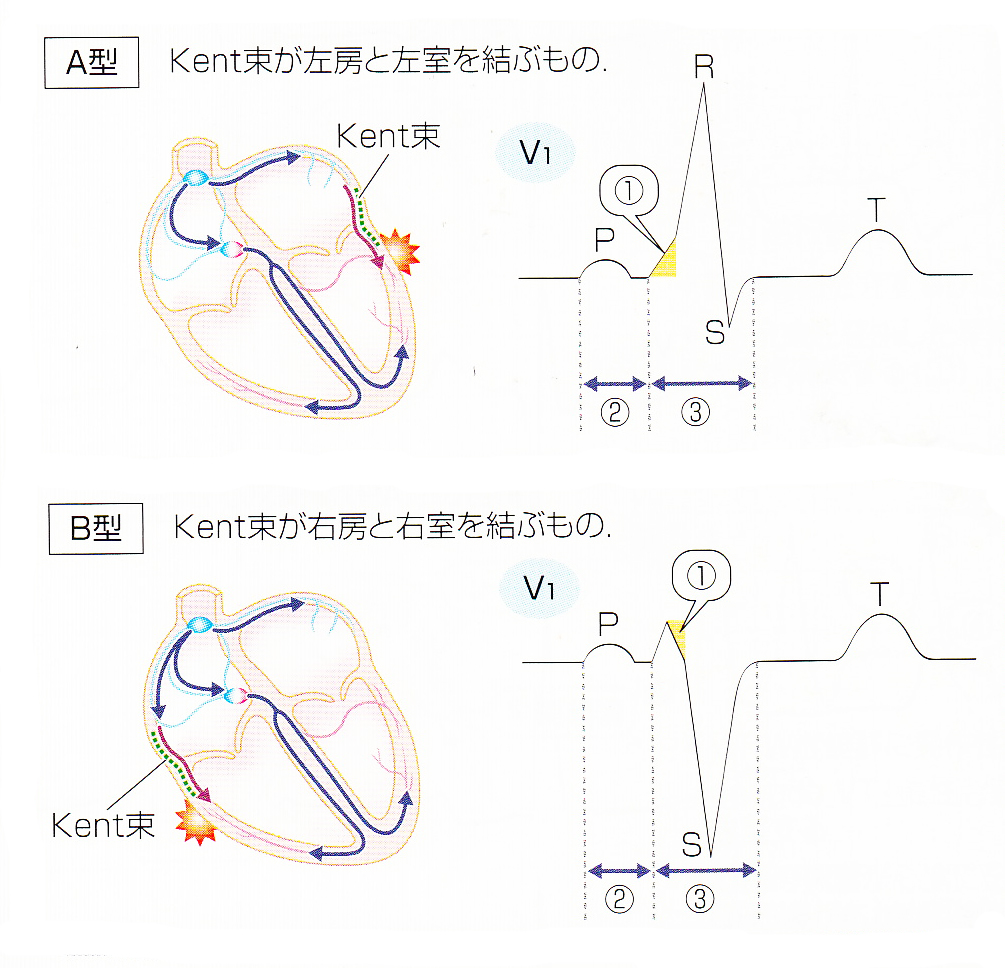
WPW症候群は、正常の伝導路とケント束(副伝導路)が存在するため、ケント束を介する心室興奮のほうが早く心室筋の一部を興奮させ、心房より心室への興奮伝幡による興奮が2カ所より始まります。Kent束の存在部位が右房-右室の場合には、右室が早期に興奮するために、興奮の伝わり方は、右室が先で左室が後となり、心電図波形は左脚ブロック型を示す。これに対して、左房-左室間に存在する場合、左室が早期に興奮するため、興奮の伝わり方は、左室が先で右室が後となり、そのため心電図波形は右脚ブロック型を示す。
A型(ケント束が左室側)
B型(ケント束が右室側)
と思いきや、C型?というのもあるやに聞きます。

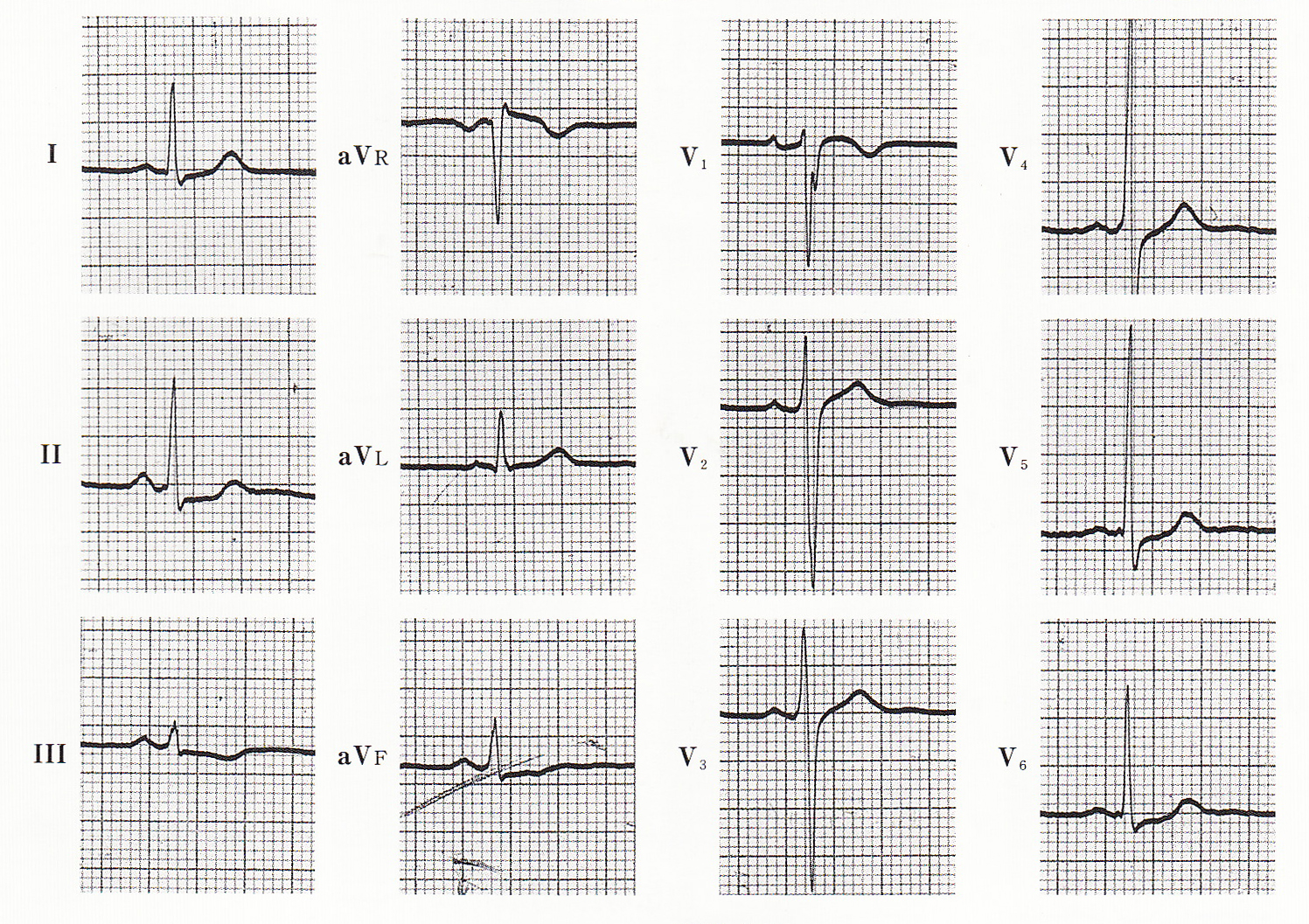
心電図は洞調律で,QRS幅の延長を認め(>120ms)一見左脚ブロックのように見えますが、PQ間隔が短縮しており(<120ms)QRS波の立ち上がりがなだらかでΔ波の特徴である。よって顕性WPW症候群と診断される。Δ波の形状,極性により副伝導路の位置をおおよそ推測できる。特に重要なのがV1誘導で,極性により3つの型に分類される。A型は陽性(R波>S波)のΔ波で左側副伝導路,B型はrS型(R波<S波)のΔ波で右側副伝導路,C型はQS型(R波がない)のΔ波で中隔副伝導路が示唆される。さらに,Ⅱ,Ⅲ,aVFなど下壁誘導も有用で,陽性であれば前壁に,陰性であれば後壁に副伝導路が存在していると考えられる。これらV1誘導と下壁誘導を組み合わせることで,大まかな副伝導路の位置を推定できるアルゴリズムも提示されている。本症例では,V1誘導でQS型のΔ波を認め,aVF誘導で等電位のΔ波を認めることからC型の後中隔の副伝導路が疑われる。
しかし、実際の臨床では、プライマリーケア医としては、アブレーションをするわけでもないので、A型、B型、C型などの分類はさておき、これってΔ波?って思うことが大事で、特に心筋梗塞の鑑別診断として、B型やC型のWPW症候群があることを知っておくことは大切で、Δ波を見逃さず、どうかな?ほんと?ってWPW症候群がたくさんあるので、過去の心電図と比較してみることで診断できる場合もあります。
Δ波を見逃すな
学校心臓検診では、0.1%にWPW症候群が発見される。不顕性のものや間欠性のものもあるので、実際はもう少し高いはずである。心電図で見つかるのは上から下への伝導(順伝導)つまりδ波があるというのが検診で見つかるWPW症候群になります。コンピューター診断では、ひとつの誘導だけにΔ波らしい所見がみられるものもひっかけてきますが、これをすべて副伝導路と決めつけるわけにはいかないが、かなり正常?と思われるものも無視せず、怪しいと思ったら、経過観察として来年の心電図と比較することが重要です。
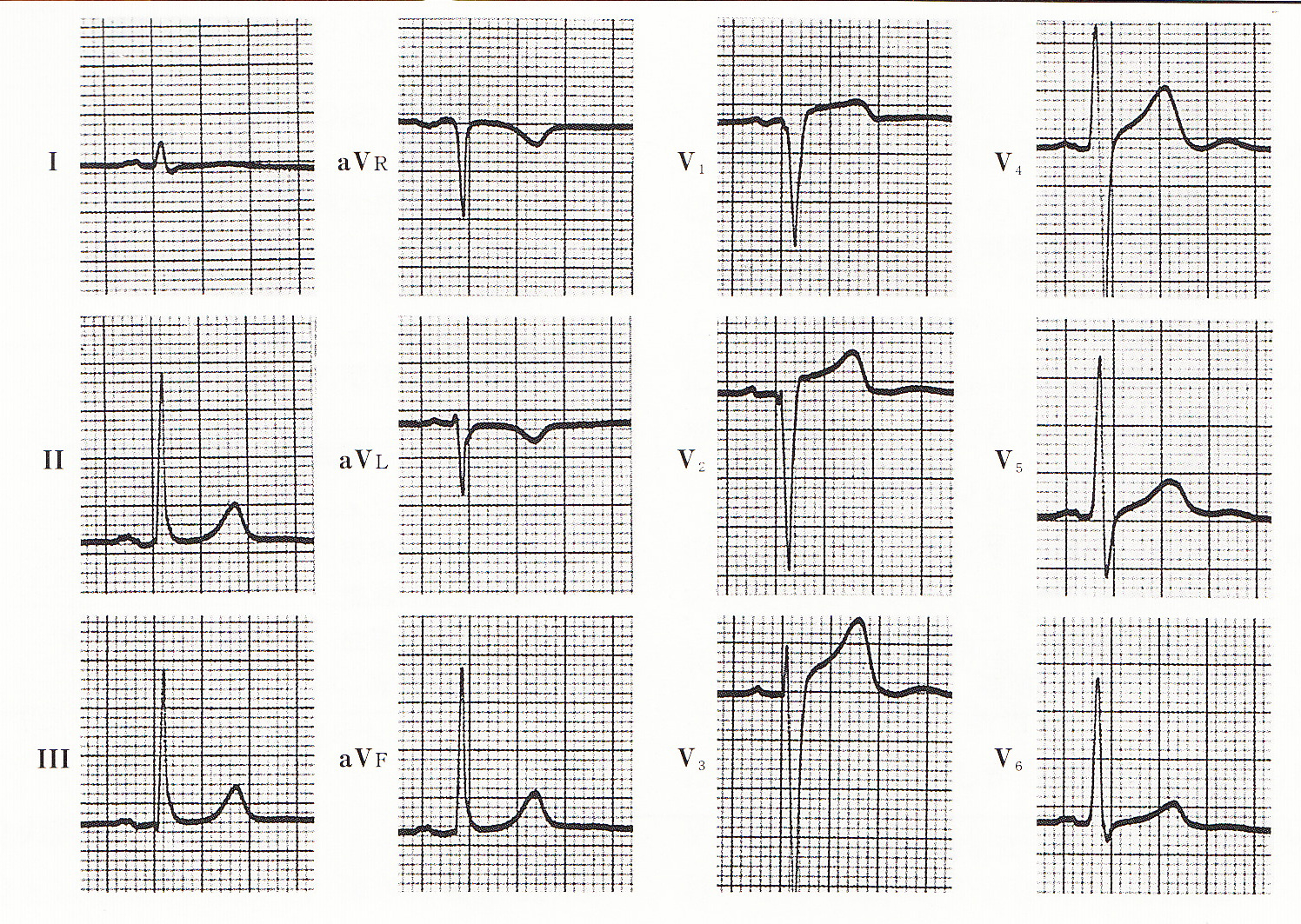
症例1 V4の小さいΔ波様波形
よく見ると、ⅡⅢaVFV2V3のQRSも立ち上がりがやや鈍、V5V6のQRSの起始分にノッチが見られ、ⅡⅢaVFV4V5V6でSTの水平からJ型の下降がみられる。(ほぼ正常範囲内と思われる)頻拍発作の既往もなく、放置もしくは、経過観察とする。
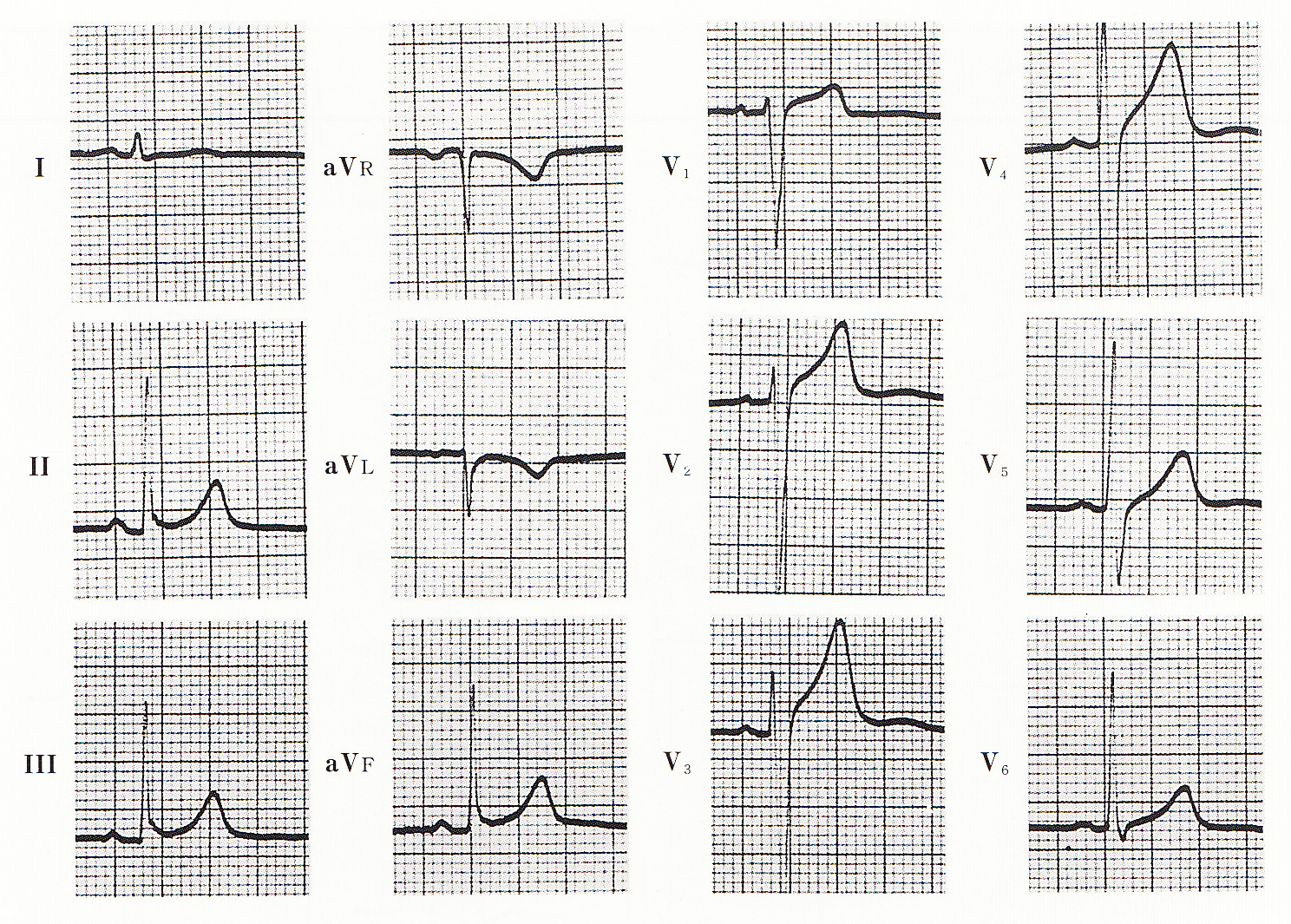
症例1の1年後の心電図であるが、Δ波様の所見はほぼ消失し、同時にST下降所見もなくなっています。つまり、1年前の心電図の小さなΔ波様の所見は、本物の副伝導路の所見であり、そのためにQRS波の幅が広くなった結果の二次的なST変化をともなったものと診断できます。

副伝導路
副伝導路を介する房室伝導により正常房室伝導よりも早期に心室が興奮するが、このような病態をまとめて早期興奮症候群と呼び、LGL症候群とWPW症候群に分類され
ている。副伝導路にはケント束の他にマハイム束やジェームス束などが知られていますが、複数の副伝導路を有するWPW症候群も5〜20%と報告されています。副伝導路の存在部位によりPR間隔やQRS幅、Δ波は様々に変化します。狭義には、ケント束を介するものをWPW症候群と呼ぶが、ジェームズ束やマハイム束を介するものでもWPW症候群(PR短縮、QRS延長、Δ波)を呈するものもある。
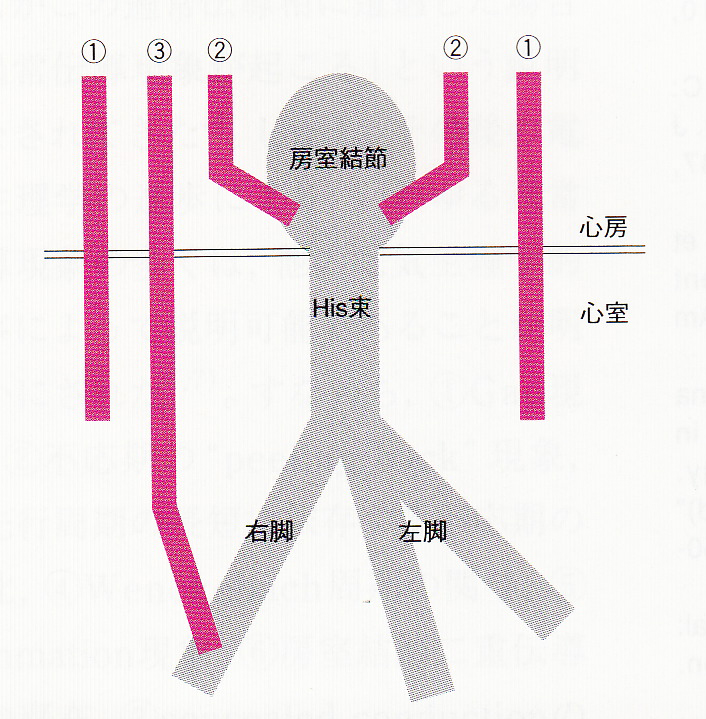 ① Kent束 心房と心室を直接連結する
① Kent束 心房と心室を直接連結する
② Jemes線維 心房から房室結節下部に連結する
③ Mahaim線維 右房から三尖弁輪部を経て右室心尖部側の右脚に連結する(心房からHis束または脚、房室結節から脚、房室結節から心室等も含む)
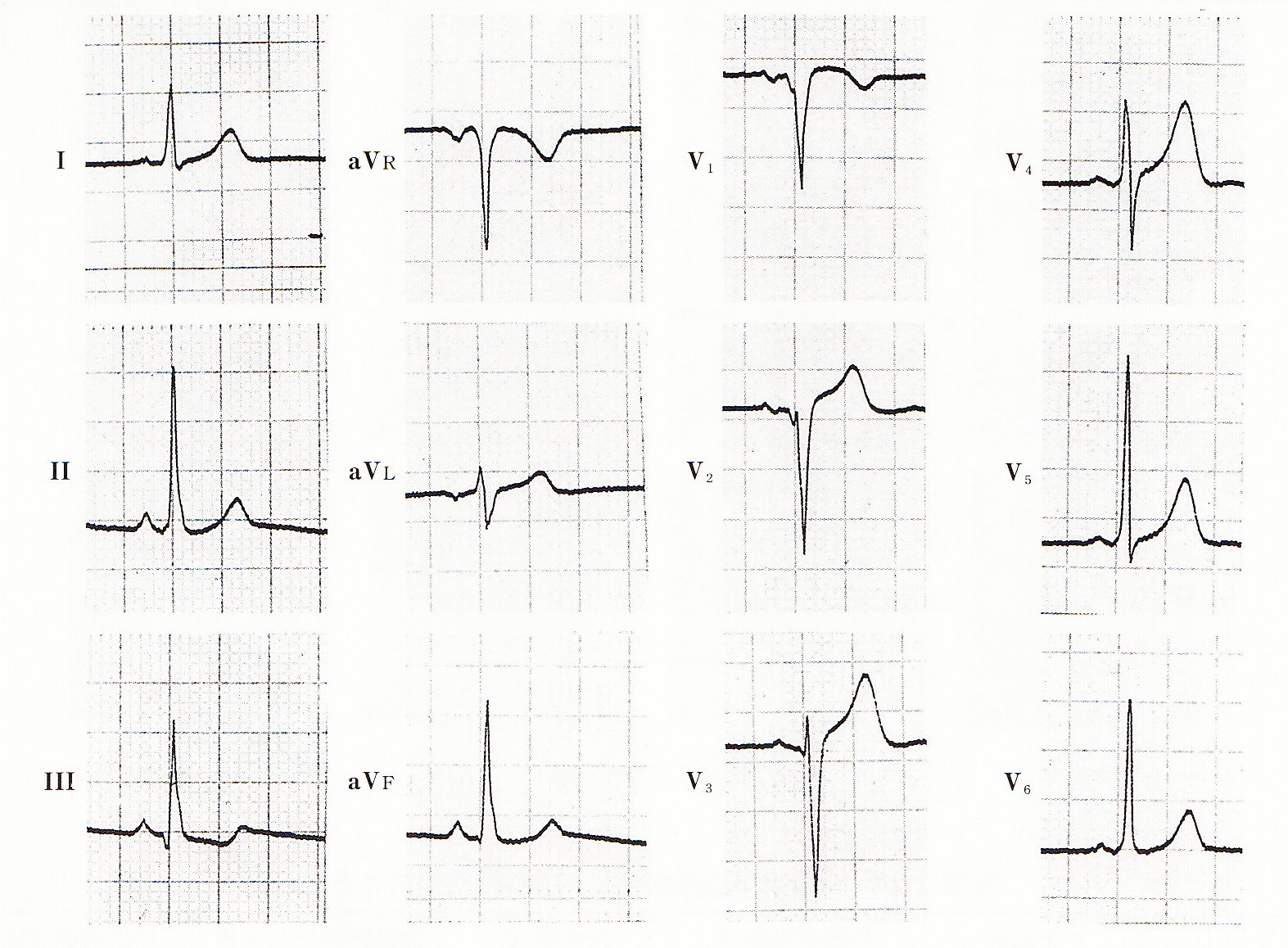
症例2 V1V2のQS 45歳 男性 健康診断 症状なし
健康診断での心電図です。胸部症状はありません。V1からV3のQ波の成因にはいろいろあります。心筋梗塞は見逃してはいけない代表例ですが、左室肥大、左脚ブロック、肺気腫(COPD)心筋症、漏斗胸などとWPW症候群のB型、C型です。この心電図でΔ波をみつけるのは困難です。
再検で心電図を取り直してみると、V1V2のQ波は消失し、後出しじゃんけんでは、ⅡaVRV5V6のQRS波の立ち上がりも急峻になっています。症例2の異常Q波は、陰性Δ波のいたずらだった可能性が高いようです。
症例3 36歳 女性 健康診断 症状、既往なし
V1V2にQSパターンで、スラーやノッチを認め、陳旧性の前壁中隔梗塞を疑う所見です。V3もqrS型で左側誘導にQ波がないのに小さいながらq波があるのは異常Q波と言えます。しかし、36歳の女性で、無症候性の心筋梗塞は極めて考えにくい状況で、ⅠⅡaVRV4V5V6のΔ波を見つけられれば診断は容易です。V1V2V3もΔ波のいたづらということです。
発作性上室性頻拍症を診たら
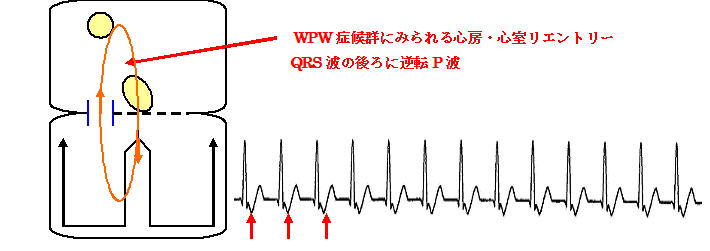
WPW症候群の人が発作性上室性頻拍(PSVT:paroxysmal supraventricular tachycardia)を起こしたら、正常房室伝導路を通って順伝導(上から下に)をおりて、副伝導路のケント束(下から上に)を逆方向に通ってくるくる回るリエントリー回路を作ります。つまり、正常房室伝導路を通って心室筋が興奮するので、PR間隔もQRS幅も正常でΔ波も認めないわけです。だたケント束を逆行して心房へ刺激が伝わるのでQRSの直後に逆伝導のP波を認めるのが特長です。検診で診断されたWPW症候群のΔ波は、上から下の伝導があるために早期に心室筋が興奮してできているわけで、下から上への逆伝導の性質があるかどうかわからないので、必ずしもみんながみんな頻拍発作を起こすわけではないのです。逆にケント束があっても、上から下への順伝導が見られなければ、安静時心電図では全く正常で、WPW症候群のΔ波を認めない例で、逆伝導のみの副伝導路による頻拍(房室回帰頻拍)を認めることがあり、これを潜在性WPW症候群と呼びます。また、頻拍中に脚ブロックを合併することがある。この場合は、脚ブロックによる幅広いQRSの頻拍となったり、稀に副伝導路を順伝導、房室結節を逆伝導する上室頻拍を認めることがあり、この場合の頻拍は、Δ波様の波形の幅広いQRS波形の頻拍を認め、多くの場合P波ははっきりしないので、心室頻拍との鑑別が困難です。
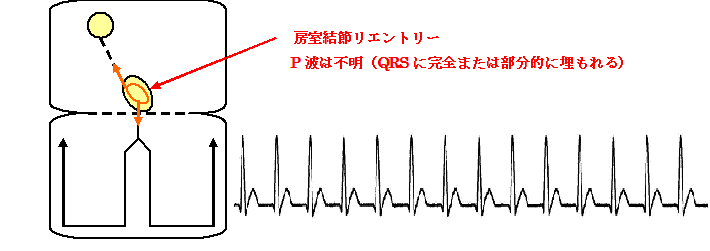
発作性上室性頻拍とは、房室結節、心房心室間、洞結節、心房内でリエントリー回路を作った不整脈のことなのでである。リエントリーの部位は房室結節が最も多く、2番目に多いのが心房心室間で、この2つで発作性上室性頻拍の約90%を占める。房室結節でのリエントリーによるものを房室結節リエントリー性頻拍(AVNRT:atrioventricular nodal reentrant tachycardia)心房心室間でのリエントリーによるものを房室回帰性頻拍(AVRT:atrioventricular reentrant tachycardia)という。AVRTはWPW症候群の頻拍発作のときにみられるものである。心拍数は、150回/分前後から250回/分ぐらいで、心電図では、QRS幅は狭く、RR間隔は整で、QRSの前に通常P波はみえない。P波については、AVNRTではQRS波の中に完全または部分的に埋もれて不明であり、AVRTではQRSの後の逆転性P波として認められる。
房室結節リエントリ性頻拍(AVNRT)
房室回帰性頻拍(AVRT)
治療
房室結節を標的とする場合Caチャネルが「標的分子」となります。従ってCaチャネル遮断薬、β遮断薬あるいはATP急速静注を試みる。Caチャネル遮断薬は乳児期以前では、心停止を生じる可能性があり一般的に使用されない。副伝導路(ケント束)を標的とする場合、副伝導路の不応期延長あるいは伝導抑制も頻拍抑制に有効で,Kチャネル遮断薬やNa チャネル遮断薬の効果が期待できる。
WPW症候群(顕性=Δ波がある)と診断されている患者さんが、PSVTを起こした場合は、I群薬を優先します。僕の場合は、使い慣れたリスモンダン。リスモダンP(50mg/5ml)を生食10mlに溶解し、5分かけて側注します。効果なければ、同じ物ともう1回、止まった時点で投与中止します。
もし、ワソランを投与していて、PSVTの治療の最中に心房細動が生じてしまうと、ワソランが房室結節の伝導を押さえるため、副伝導路を経由した伝導が主体(Δ波があるということは、順伝導がある)となり、興奮頻度が増え、血行動態を危険にさらす。(pseud VT; 偽心室頻拍)
自覚症状のないWPW症候群は治療すべきか
また、小学校1年生の心電図検査でWPW症候群と診断され 特に運動制限もなく、あまり心配しなくてもよいというという診断でした。しかし、中学1年生の心電図検査でまたWPW症候群で検査通知をもらい、心エコー検査で、拡張時60mm弱の大きさ、心臓の収縮率が38%、血液検査の結果でNTproBNP152と高値で拡張型心筋症の疑いがあるとのお話がでした。心筋症などの症状の一部としてWPW症候群がみられる場合があります。(WPW症候群では頻拍発作がよくみられるて、これが数日つづくと、心筋症のような心室腔が拡大してくる場合があります。この場合は、頻拍が停止して後、数日のうちには回復します)しかし、現在、心筋症といっても経過のよい場合が多くあることがわかってきています。心不全の指標であるNTproBNP値も低いので、あまり心配せず、動悸や息切れなどの体調を見ながら運動はなにをしても差し支えありません。しかし、頻拍発作はいつ起こるかわかりませんので、海での遠泳や診療所のない山登りは避けなければなりません。