室内気で動脈血中の酸素分圧が60mmHg以下(PaO2<60Torr(SpO2=90%))になることを呼吸不全と定義しています。二酸化炭素分圧の増加を伴わない場合(45mmHg以下)をI型呼吸不全、45mmHgをこえる場合をII型呼吸不全と呼びます。このような呼吸不全が1か月以上続く状態を慢性呼吸不全といいます。
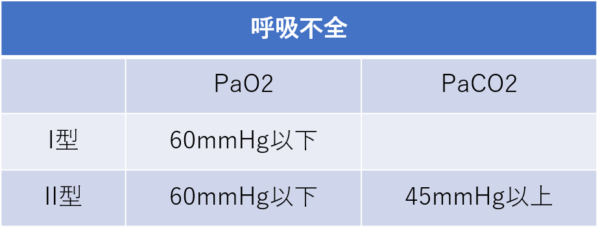
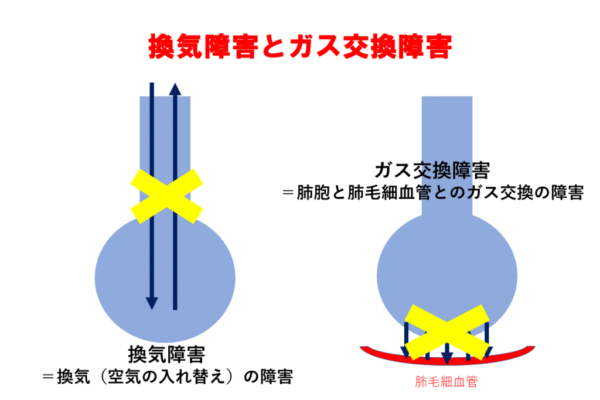
呼吸不全には換気障害とガス交換障害とに分けられます。簡単に言うと、換気障害は換気(空気の入れ替え)の障害、ガス交換障害は肺胞と肺毛細血管とのガス交換の障害になります。換気障害では空気の入れ替えが障害されることでCO2が貯まりやすくなります。
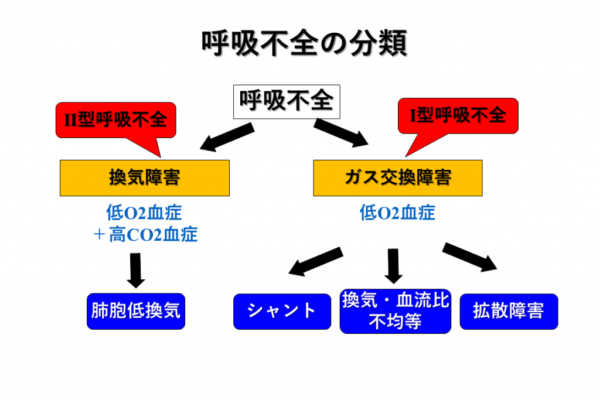
呼吸不全の原因には、肺胞低換気、シャント、換気・血流比不均等、拡散障害の4つがあげられます。臨床的に4つのうち1つだけが問題となることは少なく、それぞれの要因が絡み合っていることが多いです。
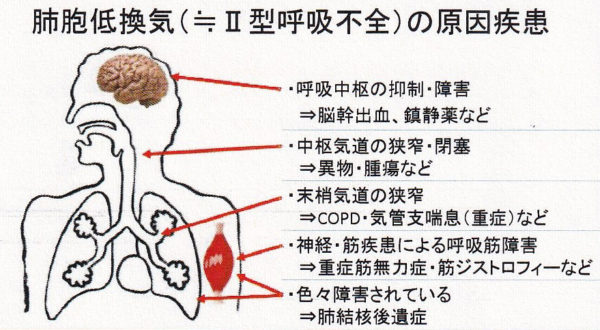
慢性呼吸不全を引き起こす肺の病気には、慢性閉塞性肺疾患(COPD)、肺結核後遺症、間質性肺炎、肺がんなどがあります。肺だけではなく、筋萎縮性側索硬化症や筋ジストロフィーなどの神経や筋肉の病気でもおこることがあります。
低酸素血症による息切れ(呼吸困難感)が主な症状です。軽症の場合は坂道や階段でのみ息切れ(労作時呼吸困難)を自覚します。重症になると身の回りのことをするだけで息切れを感じて、日常生活が困難になります。その他の症状は原因となっているそれぞれの病気によります。高二酸化炭素血症が進行すると、頭痛や血圧上昇、羽ばたき振戦、意識レベルの低下などがみられますが、ゆっくりと病気が進行した場合は症状に乏しいこともあります。
治療
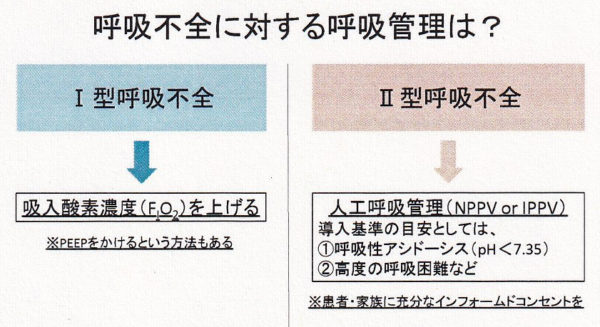
在宅酸素療法
大気中の酸素濃度は約20%ですが、慢性呼吸不全の患者さんは、濃い酸素を吸入することで血中酸素分圧を保つことができます。自宅でも酸素を吸入することが可能であり、在宅酸素療法(HOT)と呼ばれています。HOTでは自宅に設置した酸素供給器からカニューラと呼ばれる細長いチューブをとおして酸素を吸入します。携帯用酸素ボンベを使うことで外出も可能です。
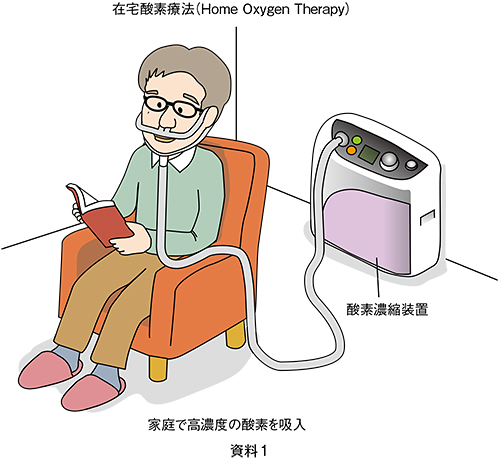
動脈血中の酸素が少ない場合は酸素吸入で対応することができますが、二酸化炭素が増えてきた場合は酸素療法のみでは不十分であり、機械の力を借りて呼吸の補助を行う必要が生じます。従来の人工呼吸は気管の中に管を入れなければできませんでした。しかし最近では、非侵襲的陽圧換気(NPPV)と呼ばれる特殊なマスクを装着して行う人工呼吸の方法が進歩しています。鼻や顔に密着したマスクから、設定した圧力で肺の中に空気を送り込む方法です。このような方法により二酸化炭素が増えている慢性呼吸不全の患者さんに対して気管に穴を開けなくても在宅で対応することができるようになってきています。
呼吸リハビリテーション
日常生活の指導、運動療法、栄養指導、肺理学療法などを含めた多職種による包括的呼吸リハビリテーションが行われます。これによって慢性呼吸不全患者の生活の質(QOL)や日常活動度(ADL)を改善させることが可能と考えられています。
CO2ナルコーシス
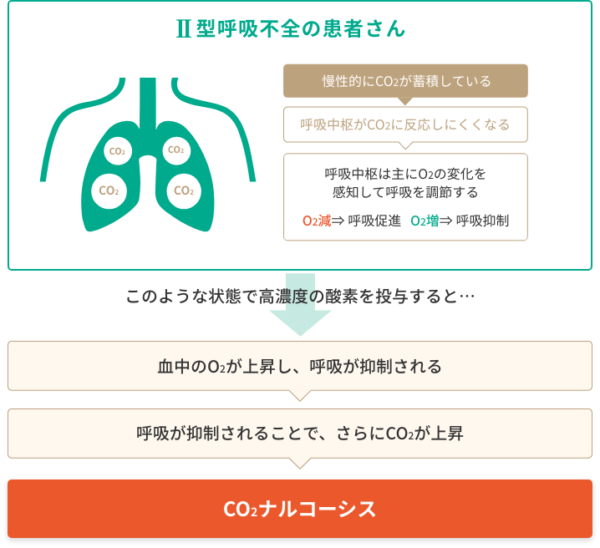
CO2ナルコーシスは、特にⅡ型呼吸不全の患者さんに酸素療法を行う際に注意すべき合併症です。慢性閉塞性肺疾患(COPD)や肺結核後遺症などの呼吸器疾患は、CO2ナルコーシスをきたしうる基礎疾患として臨床的に多く認められます。また、中枢神経障害(脳血管障害、脳炎など)や神経筋疾患(筋萎縮性側索硬化症、重症筋無力症など)の患者さんでも注意が必要です。呼吸と血液ガスの関係性はとても深く、動脈血中の二酸化炭素分圧(PaCO2)や酸素分圧(PaO2)、pHが変化するとその情報は呼吸中枢に伝えられ、呼吸は自動的に調節されます。例えば、何らかの原因でPaCO2が上昇したりPaO2が低下したりした場合、呼吸中枢がそれを感知して換気を増大させ、その逆であれば換気を抑制させて、PaCO2やPaO2を一定の状態に保とうとします。呼吸の自動調節機構に異常が生じ、肺胞の換気が不十分となった場合に二酸化炭素(CO2)が体内に蓄積され、意識障害などの中枢神経症状が現れる病態をCO2ナルコーシスといいます。健常者においては、PaCO2の変化に対する呼吸中枢の感度が高く、PaCO2が狭い幅(36〜44 Torr)に維持されるよう肺胞換気量が調節されているので、PaO2よりもPaCO2変動のほうが呼吸中枢へ早く伝達されますが、慢性的な高二酸化炭素血症があると、呼吸中枢はPaCO2の上昇に反応しにくくなるため、主にPaO2の低下を感知して呼吸を促進させます。このような状態で高濃度の酸素を投与し、PaO2が一定以上に上昇すると、呼吸中枢は酸素が足りていると判断し、呼吸を抑制もしくは停止してしまいます。その結果、肺胞低換気となりCO2がさらに蓄積し、CO2ナルコーシスに陥ってしまうのです。特に、Ⅱ型呼吸不全の患者さんに酸素療法を行う場合、CO2ナルコーシスに注意する必要があります。
CO2ナルコーシスが起こると、初期(悪化前のPaCO2より10Torr上昇)には呼吸促迫や頻脈、発汗、頭痛などの症状が見られ、進行(悪化前のPaCO2より15Torr上昇)すると羽ばたき振戦や傾眠が起こり、さらに(悪化前のPaCO2より30Torr上昇)昏睡、縮瞳に至ります。意識障害、高度の呼吸性アシドーシス、自発呼吸の減弱はCO2ナルコーシスの3主症状としてよく知られています。
呼吸不全の患者さんは増悪時に重度の低酸素血症をきたし、不整脈や心筋梗塞などの致死的な病態を引き起こすおそれがあります。CO2ナルコーシスを恐れるあまり酸素投与をためらうようなことは、避けなければなりません。CO2ナルコーシスのリスクが高い基礎疾患がある患者さんに対しては、吸入酸素濃度が安定している高流量酸素療法のベンチュリマスクを用いて、24%といった低濃度設定から酸素投与を開始します。経皮的動脈血酸素飽和度(SpO2)で酸素化の評価を行い、吸入酸素濃度の設定・管理を行うことが大切です。GOLD(Global Initiative for Chronic Obstructive Lung Disease)のガイドラインでは、COPDの急性増悪時の酸素療法におけるターゲットSpO2を88~92%とすることを推奨しています。
CO2ナルコーシスの兆候を見逃さないよう患者さんの状態をよく観察し、頻回の動脈血ガス分析を実施してアシドーシスの有無を確認することも重要です。CO2ナルコーシスに陥ってしまい、呼吸抑制や意識障害が現れた場合、非侵襲的陽圧換気(NPPV)や挿管下での人工呼吸管理が必要になります。