ブルガダ症候群
我が国では、かなり以前から一見、健康そうな青壮年男性が、夜中にうなり声を発生突然死するという例があることが知られており、昭和31年に東京都監察医務院の吉村先生が「ぽっくり病」と呼ばれました。この病気は、東京都で年間100例くらい見られていましたが、原因不明で、そのまま時間が過ぎてきたわけですが、世界には偉い人がいるもので、1992年にスペインのBrugada先生が、反復する失神発作などの前駆症状を有し、特発性心室細動の中の一疾患群として、共通する心電図所見があることを報告し、ブルガダ症候群と呼ぶようになりました。頻度は0.1~1%程度、男性に多く、平均年齢は50歳。特徴的な心電図(図2)に加え、失神発作や心室性頻脈、突然死(45歳以下)の家族歴、夜間の呼吸困難などの臨床所見があれば診断される。近年の遺伝子解析により、約20~25%の例では原因が心筋Naチャネルの変異で責任遺伝子はSCN5Aとされ、常染色体優性遺伝の形式をとり、飲酒や自律神経失調、抗不整脈薬、抗うつ薬で誘発される。
Brugada型心電図の定義(学校検診での小児Brugada様心電図例の抽出のための診断基準より)
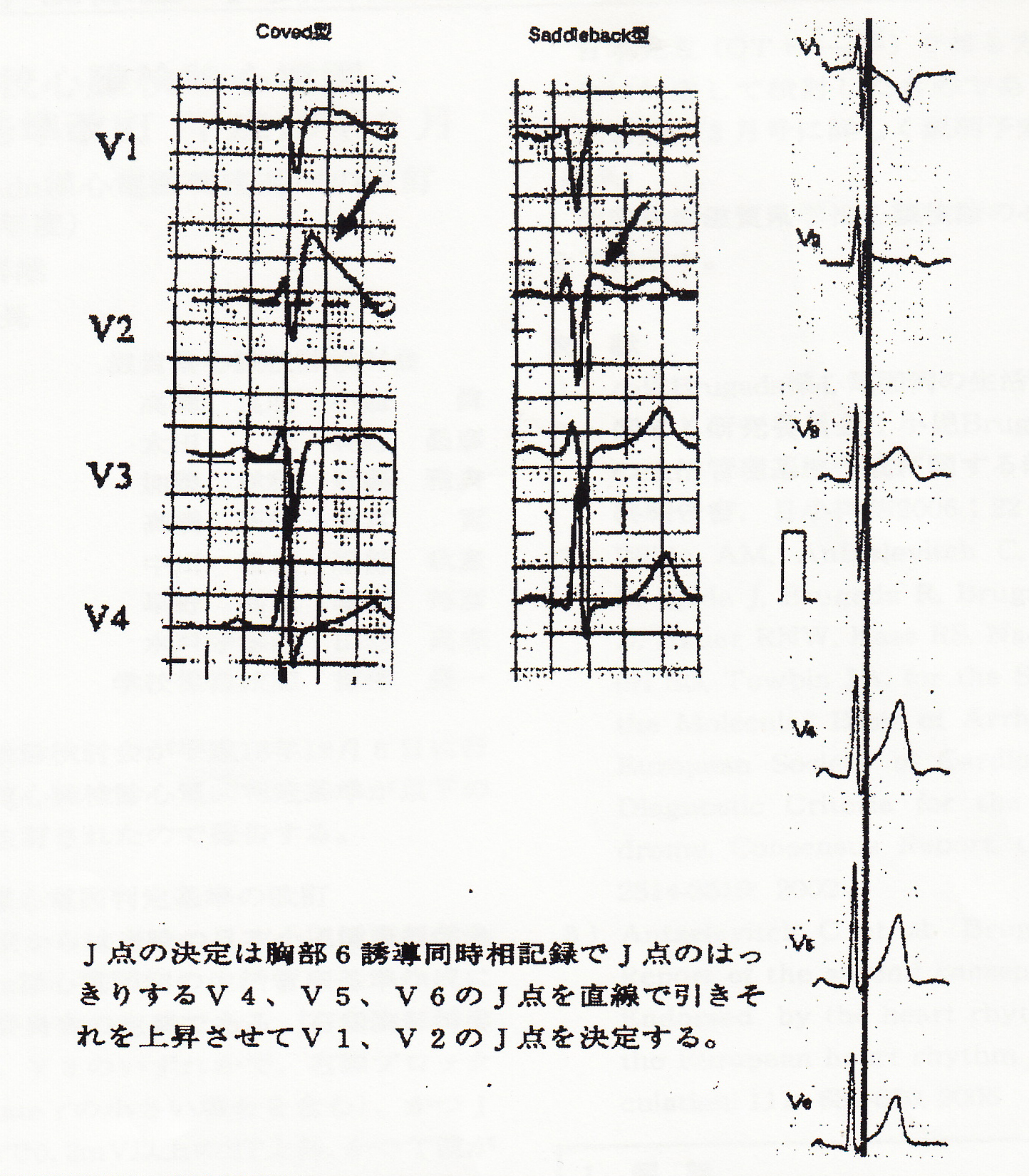
右側胸部誘導(V1〜V3)のいずれかで、J点で0.2mV以上STが上昇し、かつST-T部位がcoved型またはsaddleback型をとるもの(本症は、ST上昇の程度、T波の所見は変化しうるので、経過をみたり、微妙な場合は、1〜2肋間上の誘導(V1〜V3)記録することでST上昇が強調されて特徴的な心電図所見が描出されることもある)
type1はブルガダ症候群に特徴的で、上記の臨床所見の合併があれば診断は確定される。右脚ブロックに似た形とST上昇がV1-3で記録されている。type 2、type 3は一般の正常人でも見られることがあるので、Naチャンネル遮断薬を負荷することで1型への移行があり、さらに上記の失神発作などの臨床所見の合併があれば診断が確定する。これらの心電図変化は一時的なもので、心電図をとる状況によりtype1~type 3まで変化する。従ってブルガダ症候群が疑われれば、V1~3誘導の心電図を1肋間上に上げて記録、あるいは薬剤負荷が行われる。ブルガダ症候群は重篤な予後をとることが多いので、可能性が疑われれば専門の医療機関に入院の上、確定診断をし、体内植え込み型除細動器(ICD;implantable cardioverter defibrillator)による治療が必要である。
Brugada型心電図のタイプ分類(2002年コンセンサスレポートより)

右脚ブロックパターン(late r’ の小さい場合を含む)をしばしば合併する。
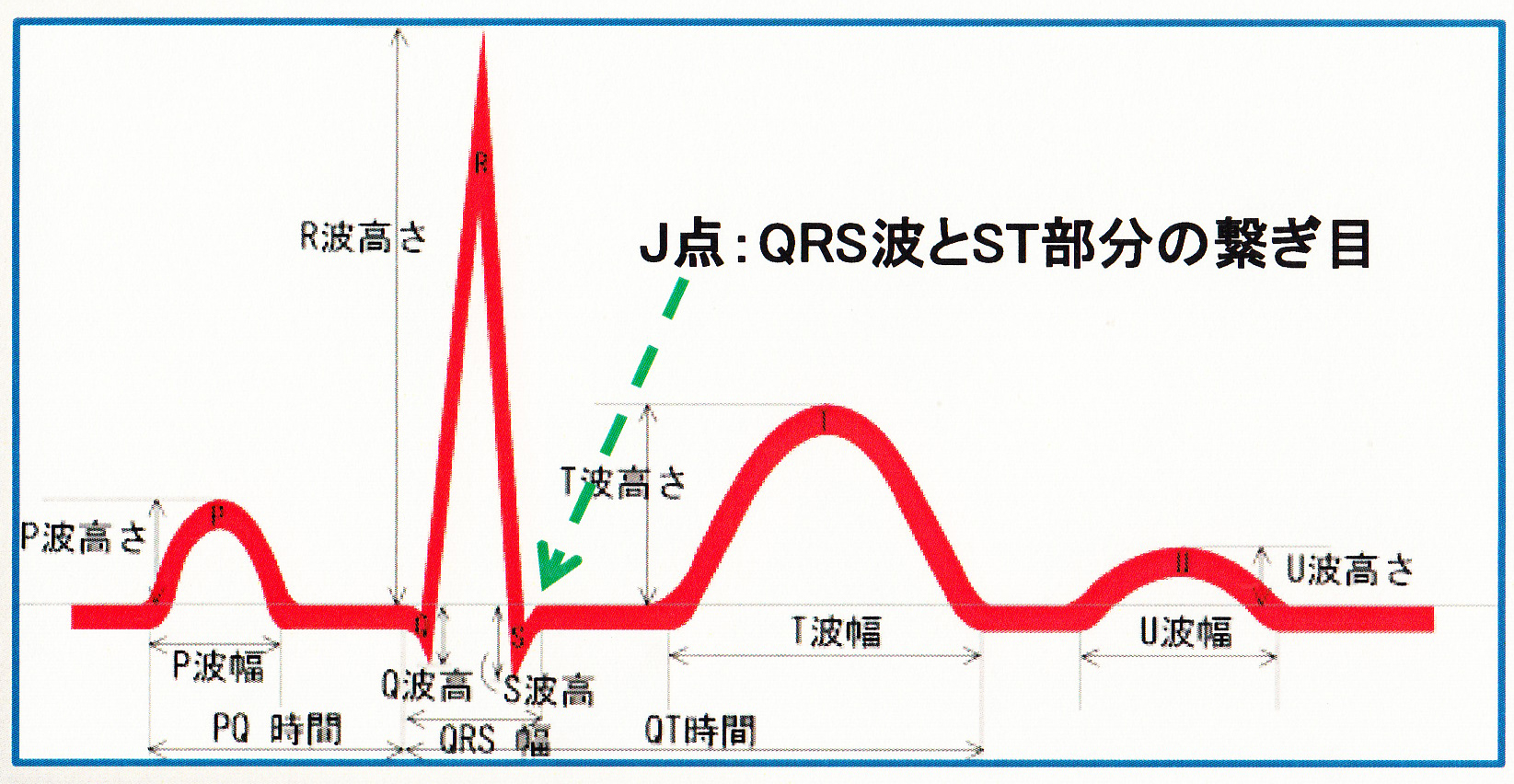
J点は左側胸部誘導のQRS終末点の時相とする。
しかし、このような心電図を示す人は、我が国では稀でなく、検診や外来でしばしば遭遇する心電図所見で(100〜1000人に1人)多くの人は全く健康で、何ら異常なく生活を続ける人が大部分ですが、不整脈事故を起こす人が皆無というわけでもありません。
ブルガダ型心電図には上図のB(coved型)とC(saddle-back型)の2種類があります。 B(coved型)は要注意ですが、C(saddle-back型)であれば、家族歴がなく、失神発作を起こしたことがない方は、日常生活は健康と考え、スポーツ、旅行、勤務などには何の制限もなく、普通のように生活されて何ら差し支えありません。ただ「不整脈」「うつ病」の治療薬で、悪い影響を与えるものがあります。
Brugada症候群の診断基準
(1)特徴的なBrugada型心電図波形を呈する。
(2)QT延長を伴わない多形性心室頻拍や心室細動およびそれに伴う失神発作が確認されている。
(3)心室細動をおこしうるすべての器質的心疾患および病態が否定される。
coved型の特徴的な波形(薬物負荷の有無を問わず)を呈する場合で
心室細動または多形性心室頻拍の発作が確認される
血縁に45才以下の突然死がある
血縁に coved型の心電図所見を有する例がある
電気生理検査で心室細動誘発が可能
失神
夜間の苦悶状の呼吸(nocturnal agonal respiration)
これらの臨床的背景を持たない例はBrugada型心電図とし、Brugada症候群とはしない

(European Society of Cardiology Heart Rhythm Society の提唱 2002年)
特に下記に注意して、1年に1度の心電図検査を受けて経過を観察して下さい。
(1)家族(主として45才以下の両親、兄弟など)に失神発作、急死などの人がいる。
(2)今までに失神発作などがあった方。
coved型ST上昇を示す例で、V1誘導におけるQRS波とSTの移行部でS terminal delay (*)を認め S波の幅が広くなっている例は心室細動あるいは失神を生じる危険性が高いとされています。
本症候群にみる失神発作は心室細動に由来し、突然死をきたすものがあるので注意が必要です。一般に中年以降の男性に多く、安静時または睡眠時に不整脈発作がおこる傾向あります。本症候群のST上昇の程度やT波の所見は変化するので1回の心電図所見では正確には判定できないことがあります。coved型は、saddleback型より危険度が高いとされていますが、撮影時期により相互に移行している場合もあるためsaddleback型にも注意が必要です。健診や一般臨床の場においてsaddle-back型に遭遇する確率が圧倒的に多い。saddleback型の所見を認めた場合は必ず1肋間上(必要なら2肋間上も)の胸部誘導(V1~V3)も記録すること。また、他の器質的心疾患を除外する目的にて心エコー検査を実施することが望ましい。(例えば、ARVCでは右側胸部誘導においてJ点の上昇や陰性T波の所見はしばしば認められるため、Brugada型心電図(coved 型)との鑑別はしばしば困難を伴う)