「後医は名医」と言う言葉を聞いたことがありますか?後から診る方が有利だということです。例えば、ある患者さんがA診療所で診察を受け、処方された薬を飲んだけれど一向によくならないため、佐野内科ハートクリニックを受診したとします。佐野内科ハートクリニックで別の薬が処方され、すぐに病気が治ったら、この患者さんはどのように思うでしょうか。「A診療所はヤブ医者で、佐野内科ハートクリニックの先生が名医だ」と思ってしまうのではないでしょうか。しかし、これにはからくりがあります。実際は公平な比較になっていません。佐野内科のお医者さんが患者さんと一緒になってA診療所の医師を貶めるような態度を取って何か問題に発展したら目も当たられません。我々医師のルールとして「前医を批判しない」というものがあります。これは決して明日は我が身で傷の舐め合いをしているわけではありません。もし自分が前医だった時に正しく診断できたかどうかはわかりませんし、実臨床において「後医は名医」になることがままあることを知っているからです。ですから安易に前医を批判する医師は信用されません。患者さんを後から診る医者の方が旨みがあるわけです。つまり、この時間の経過で患者さんの病気は進行し、色々な症状が出揃って、A診療所を受診した時より診断がしやすくなっています。さらにA診療所での検査結果や処方されたお薬が効いていないという情報も加わると尚更、診断が容易で、的確なお薬を出したり、病気によっては大きな病院へ紹介して患者さんに感謝されるわけです。具体的に症例でお話しすると、2歳の女児が高い熱を出してA診療所を受診、元気もあるし「風邪かな?」とりあえずは解熱剤で様子をみましょうと言われる。しかし、熱が続くので佐野内科ハートクリニックを受診、その時には発疹や目の赤みなどが出現していて「川崎病」と診断され入院。つまり、最初この患者さんがA診療所を受診したときには、熱だけしかなかったけれど、佐野内科ハートクリニックを受診したときには、熱+皮疹や目の充血など特徴的な症状が出現しており「川崎病」と診断できたわけです。発熱だけで「川崎病」と診断できるお医者さんはいません。小児科医であれば、熱の出始めに診察をして全身状態が良好の場合、過剰治療せずに必要最小限の楽になるお薬を処方して経過をみるのが正しい治療です。
入院先の病院では「A診療所の先生は風邪だと言われたんです」という不満そうに訴えるわけです。患者さんの中には、最初近くの診療所を受診したけれどなかなか治らないため大きな病院に行きそこですぐに診断がつき、治療を受けた結果よくなったという経験をする人がいますが、こういう経験のある人に言わせると「やっぱり診療所よりも大病院の方が信頼できる」となるわけです。巷では、大きな病院が大好きな患者さんがたくさんおられます。しかし、総合病院の先生がみんな名医だというわけはありません。僕も開業するまでは、津山中央病院や香川県立中央病院、赤穂中央病院などの総合病院で勤務医をしていたのでよくわかります。開業医は皆さんも同じ総合病院の第一線で勉強された先輩方です。「A診療所では風邪と言われたんです」実は肺炎、「A診療所では嘔吐下痢症と言われたんです」実は虫垂炎、「A診療所では胃炎と言われたんです」実は心筋梗塞といった手合いはまさに後出しジャンケンの賜物です。そもそも診療所と病院ではセッティング(患者さんの母集団)が違うのです。
例えば、心筋梗塞の診断について考えてみましょう。僕の場合は、総合病院の勤務医時代は、循環器科(心臓屋さん)の看板で仕事をしていたので、よくわかるのですが、総合病院の循環器科には、胸が痛い、動悸、息切れなどの症状の人、他の診療科では異常なしと言われた人、不定愁訴ながら循環器科を選んで訪れた人などなど、狭心症や心筋梗塞らしき疾患群が集まってくるわけです。一方で、開業すると、心筋梗塞は、10年間で3人だけです。(多分、見落としはないとしてですが)そもそも心筋梗塞の事前確率が全く異なるわけです。田舎のよろず診療所の日々の日常診療は、風邪症状(咳、発熱、鼻水など)膝痛、腰背部痛、発疹・湿疹、胃の痛みなど診ている疾患は、他の内科診療科、整形外科、皮膚科、小児科、眼科、泌尿器科、婦人科、心療内科疾患など多岐に渡ります。この十把一絡の中から心筋梗塞を見逃さないように上手く拾い上げるのは至難の技です。さらに内幕を暴露すると勤務医時代、循環器科の外来を受診される患者さんは前もって全員に心電図を録っていました。つまり、心筋梗塞は最初からわかっているわけです。つまり、患者さんを診る前から答えを知っているわけで、嘔気や嘔吐、胃が痛い、肩が痛い、喉が痛いなど、一見、心筋梗塞と関係ない様な症状の患者さんでもズバリ診断「あの病院の先生は、気持ち悪くて、吐いて胃が痛くて行ったっら、心筋梗塞と診断した名医」と言われるわけですが、何も偉くありません。実はちゃんと仕掛けがあるわけです。この立場で優越感に浸っている総合病院のお医者さんは、残念なことに開業医の診療(プライマリケア)と総合病院の専門外来の違いに気がついていないのでしょう。循環器を得意としているお医者さんなら、丁寧に問診をとって虚血性心疾患の危険因子が複数あれば、胃が痛くて心筋梗塞というのは結構診断できることも稀ではありませんが、ちょっとしんどい、食欲がないぐらいの症状で心電図を録って心筋梗塞を紹介される開業医の先生もおられ、その時は恐れ入りました本当に一本取られたって感じですね。
事前確率の違うと診断にどれくらい影響するのでしょうか。例えば、インフルエンザを例にとって説明すると、感度95%、特異度98%のインフルエンザ迅速診断検査キットを使ったと仮定して、真夏の全くインフルエンザの流行っていない時に、39℃の発熱で患者さんが受診したとします。こんなインフルエンザの患者さんがほとんどいない時にたまたまインフルエンザ迅速診断検査キットが使用期限が切れそうになっていたので検査をしたら陽性に出たとしてもほぼ偽陽性なわけです。11月ぐらいにインフルエンザが大阪の方でチラチラで出した頃(この辺りでも1%、100人に1人ぐらいインフルエンザがいるとして)にインフルエンザ迅速診断検査キットで検査をしても、本物のインフルエンザを正しく陽性と判定できるのは32%しかありません。発熱患者さんのうちで30%ぐらいの人がインフルエンザに罹患しているぐらいの流行状態になって初めて陽性的中率は95%となって正しく判定されるわけで、この発熱が本物のインフルエンザか否かを診断するために、インフルエンザ迅速診断検査キットが本当の威力を発揮するのは、インフルエンザの流行が30〜50%ぐらいの時なわけです。さらに流行が進んで、ほとんどがインフルエンザとなる時期になるとインフルエンザ迅速診断検査キットで陰性が出たとしても偽陰性の可能性が高くなります。典型的なインフルエンザ症状の患者さんを診察する際に、インフルエンザ迅速診断検査キットの結果が陽性であろうと陰性であろうとどうせインフルエンザ薬を処方するなら検査をやる意味はありません。お金もかかりますしね。
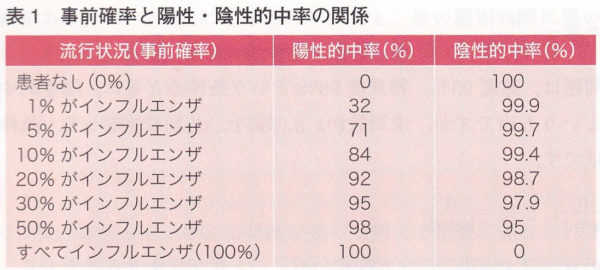
心筋梗塞を診断するための心電図も同じです。たつの市では、学校心臓検診で、毎年、新しい小学1年生と中学1年生の1600名の心電図を録ると、コンピューター解析で、ST上昇、心筋梗塞の疑いなどの判定が数例ありますが、これをそのまま心筋梗塞と診断したら笑われます。症状がない小学生、中学生に心筋梗塞などが起こっている事前確率はほぼゼロです。大きな病院の循環器内科を受診されている時点でそれ相応の理由があって専門医を選んでいるわけで事前確率が高い母集団になります。一般的に40歳以下の女性の胸痛も事前確率は10%はいかないと思います。しかし、中年男性、喫煙歴あり、高血圧症や脂質代謝異常症などがある患者さんが胸痛と冷や汗となるとほぼ100%心筋梗塞、心電図でST異常が見つからなくても何らかのcriticalな疾患を疑うのでそのまま帰すわけにはいきません。心筋梗塞である事前確率を危険因子から推論するのが難しい、まあ適当でいいのですが、ある程度は経験が必要です。
criticalな疾患を含めた重要疾患をいかに見逃さないように診断するかはプライマリケア医にとって最優先課題です。みんながやっている姑息な手段としては、伏線を張っておくという方法があります。例えば、2歳未満(4〜9ヶ月に多い)の乳幼児が突然、腹痛で泣き出し、嘔吐し始めます。腹痛を繰り返して起こしている時は、血便が出たらすぐに来てくださいと付け加える(腸重積)10歳台が多いですが、全年齢にかけて心窩部痛→悪心/嘔吐で始まれば、下痢をしたら嘔吐下痢症ですが、右下腹部に痛みが移動してくるようならすぐに来てくださいと付け加えています。(虫垂炎)つまり、熱や腹痛の患者さんは、風邪や感染性胃腸炎が圧倒的に多いわけですが、その病状説明をするときに、腸重積、虫垂炎などの疾患も一応考えたんですよ(血便や痛みが移動するとか言ってたな)ということをにおわせておくわけです。criticalな疾患ではありませんが、胸痛で来院された中年女性の患者さん、心電図や胸部Xpなどは異常なく、虚血性心疾患の危険因子もなさそう、肋間神経痛かなと説明した時に、数日後に肋間に沿って、皮疹が出たらすぐに来てくださいと付け加えた患者さんが、後日、帯状疱疹が発症し、片時だけ名医になったこともありました。しかし、すべの患者さんに伏線を張るわけにはいきませんし、ましてや一生に1回も巡り合わないであろう疾患までいちいち鑑別診断に上げて並べ立てるわけにもいきません。
近畿外来小児科学研究会が2年間にわたって外来患者さんでの疾患頻度を調査した結果です。約69万人の小児科の外来患者が調査対象となっています。69万人とは1日60人を40年間診察した時に相当する数字ですから小児科医が一生かかって外来で遭遇する子供の数に近いと思われます。小児科医として心筋炎の初診患者さんには一生かけても一度も会わないこともあるということです。
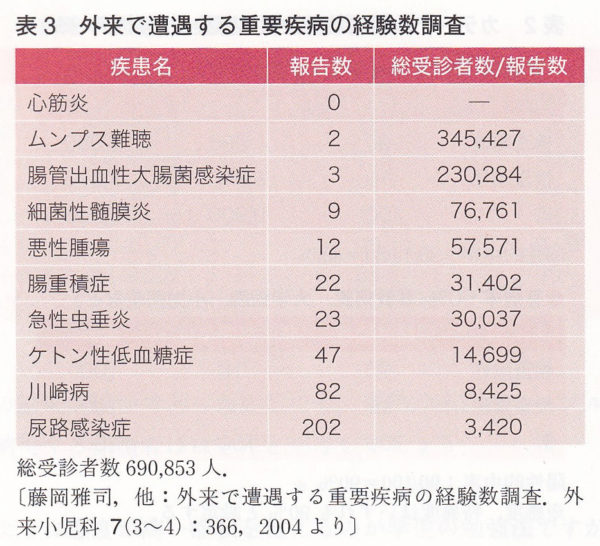
心筋炎のような稀な疾患に遭遇して、まだ初期の段階で風邪や胃腸炎の症状で診察して、翌日に急変、これを見逃したと言われたら、運が悪かった、どうしようもないかなと思って諦める、誰も診断できないと思っていましたが、実際に心筋炎等の稀な疾患をいくつも診断しているスーパードクターがおられることを知りました。確率的にはどうやっても理解できないと思っていましたが、崎山先生のご講演を拝聴して、ガッテン!ガッテン!。その奥義は、何も難しくない当たり前のことでした。医療の基本ですが、患者さんの話をよく聞いて、謙虚に優しく診察することを常に心がけて置くことです。医師も人間です。ついうっかり、体調にもよるでしょう、そのいう日に限っていつもになく外来が忙しかったり、思い込み(アンカリング)や連携不足などいろいろなバイアスはあるでしょうが、患者さんが「何かあったら来てみよう」「何かあったら聞いてくれる」と思ってくれるかどうかにかかっているんです。後医としても自分のところで診察できれば正しく診断できるチャンスはもらえます。つまり、患者さんが笑顔になるのをお手伝いできるかどうかは、もう一回、来院してもらえるアミニティーの良さ、佐野内科ハートクリニックとしての総合力が問われているわけです。