発作性上室性頻拍(PSVT:Paroxysmal supraventricular tachycardia)は、房室結節リエントリー性頻拍、房室回帰性頻拍(WPW症候群)、心房頻拍に大別されます。房室結節回帰性頻拍(AVNRT)が最も多く、2番目に多いのが房室回帰性頻拍(AVRT)で、この2つで上室性頻拍の約90%を占める。心電図パターンは、QRS幅が正常、RR間隔が整で心拍数が150〜200/分の頻拍を呈します。上室性期外収縮の変行伝導と同様の機序で、あるいは副伝導路による房室伝導によりQRS幅の広い心室頻拍のような波形(wideQRS型頻拍)を呈することもあります。
房室結節回帰性頻拍(AVNRT)
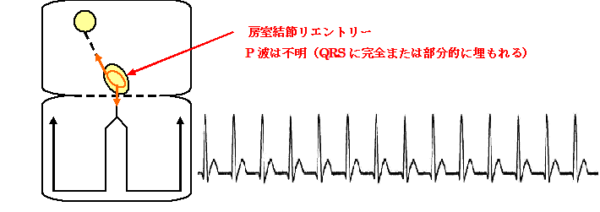
房室結節でのリエントリーによるものを房室結節リエントリー性頻拍(AVNRT:atrioventricular nodal reentrant tachycardia)
Narrow QRS tachycardiaの不整脈の代表です。
心疾患の既往がなくて非発作時の心電図が正常、胸部Xpも異常なければ、かかりつけ医でも十分に管理可能です。頻拍発作の真っ只中で来院した場合は、治療はどうするか?
頻拍が安定している場合は、教科書的には、まず迷走神経刺激を行ってもいいでしょう。迷走神経刺激には、頸動脈洞マッサージとバルサルバテスト(息こらえ試験)の2つの方法があります。頸動脈洞マッサージは直接頚動脈洞を刺激して副交感神経である迷走神経を刺激する方法であり、バルサルバテストは息こらえにより胸腔内圧を上げることにより迷走神経を刺激して心拍数を落とす方法です。頸動脈洞マッサージは、右側頸動脈分岐部(甲状軟骨の頂点の高さで胸鎖乳突筋のくぼみ)を2本の指で1回に5~10秒間、5~10秒間あけて2~3回までマッサージします。(両方の総頸動脈を同時にマッサージしてはいけない)頸動脈洞マッサージに右側を選択する第一の理由は、もし脳梗塞(マッサージによる脳塞栓)を起こした場合、日本人の優位半球はほとんどが左側のため、左脳梗塞より右脳梗塞の方が失語等の優位半球症状の出る確率が低いからである。二番目の理由が、右側の方が洞調律への復帰率が高いためである。禁忌は、年齢(中年後期以上:50代以上)、頸動脈雑音、動脈硬化の危険因子(高血圧、糖尿病、高脂血症など)これらの危険因子の1つでもあれば頸動脈洞マッサージはするべきではない。失神、洞停止、房室ブロック、心静止などが起こる可能性があるため、心電図モニターを装着し静脈ラインをとり、アトロピン(と経皮的ペーシングがいつでも使えることを確認)を用意しておきます。バルサルバテスト(息こらえ試験)は、空気を胸いっぱいに吸い込んだ後、実際に息を吐き出さずに、息を吐き出すような努力をしてがんばれるところまで息を止めてもらいます。迷走神経刺激で洞調律への復帰率は20~25%と報告されています。小児では、冷たい水を飲む、氷水で満たしたビニール袋を用いた顔面浸水が一般的である。
実際の臨床現場では、AVNRTでもAVRTでもリエントリー回路の中に房室結節が含まれているので、房室結節の伝導を抑制する薬剤が治療薬として使用されます。ATP 10〜20 mg の急速静注やCaチャネル拮抗薬のベラパミル静注(5 mg/5〜10分)により房室結節の伝導を抑制し頻拍を停止させます。もし、余裕があれば、心電図を記録しながら、ワソランを側注し、PSVTが停止する瞬間を捉えることができれば、ワソランの効果に客観性を持たせることができます。P波とQRS波が見えやすいAVRTにおいて、正常洞調律に戻った前に、P波を認めることでワソランが房室結節でブロックしたことを証明できるわけです。
アデノシン(ATP)投与はアデノシンが直接リエントリー回路を切断するため3回までのアデノシン投与により約90%が洞調律に復帰すると言われています。しかし、気管支喘息(禁忌)冠動脈攣縮の危険性、ペルサンチンを内服しているとアデノシンの代謝が遅れて効果が遷延する危険性あります。開業医にいろいろな在庫を抱えておくのも不経済なことです。ATPを急速静注すると、患者さんの心臓が一旦止まります。・・・・・「うっ」・・・・・・・・・・「ん〜」・・・・・・・・・この時間が長いのです。医師一人だと100%?大丈夫と思っていても嫌なものです。また、ATPは一旦停止してもそのあとの再発予防効果が期待できません。
当院では、ワソランを使用しています。
(1)β遮断薬に比べると陰性変力作用が少ない。
(2)AVNRTであった時に、I群薬よりもきれがいい。
(3)ATPでは、一旦停止してもその後の再発予防効果が期待出来ない。
(4)作用が概ね用量依存的で効果を予測しやすい。
(5)ほとんどのPSVTが、回路に房室結節を含んでいるため、打率が高い。
などが挙げられる。
第一選択は、生食100mlで静脈ラインを確保して
ワソラン(5mg)2A 10mgを生食20mlに溶解し、そのうちの10ml(5mg)を5分かけて側注します。
ワソランにも陰性変力作用、血管拡張作用があり、血圧低下を生じるが、健常心であれば、緩徐に投与すれば10mgまでは耐えられる。また、心拍数が落ちてくることから血行動態が改善され、相殺されます。
ワソラン10ml(5mg)を5分かけて静注しても頻拍のレートが全く変化しなければ、診断が怪しいかも?。しかし、この量では、頻拍発作が止まらないこともしばしばあり。止まらなければ、再度同じ量を5分かけて側注、止まった時点で投与中止します。(計10mg)
これでも止まらなかったら、心房頻拍、心房粗動(2:1伝導ですが、心房伝導比が低下して粗動波を確認できることが多い)心房細動のRR間隔が一定に見えた? など診断が間違っていた可能性もあり、次の一手は、ATPかⅠ群薬、β遮断薬ですが・・・。僕はもう送りバントします。ややこしいことはしないのが、自分のため、患者さんのためです。
I群薬の追加は、陰性変力作用のダブルパンチになりますし、もしPSVTの原因がAVRT(QRSの後に逆行性P波が見えれば:WPW症候群)だった場合、房室伝導(ワソランで抑制)と副伝導路(I群薬で抑制)の両者の不応期が伸びて、ゆっくりしたPSVTが続く可能性もある。もし心房粗動(2:1伝導)だと、粗動周期を延長させ、1:1伝導になったら大変です。
β遮断薬もまた、陰性変力作用のダブルパンチになり危険です。
不整脈の治療をしていて、もし、危険な不整脈???(頭の中も真っ白)が出てしまったら、心電図を診断しようとするとどつぼにはまります。深呼吸〜。基本に返って、バイタルのチェック、慌てず「大丈夫ですか?」「はい。大丈夫です」と返事があればひと安心です。白目をむいていたら、慌てずに「除細動」って叫びましょう。血行動態が破たんし、緊急性を要すると判断される場合、直流通電を行います。
頻拍発作が家で起こったセッティングでは、サンリズムカプセル(50mg)を2カプセル内服し停止を試みる pill-in-the- pocket といわれる方法もあります。
房室回帰性頻拍(AVRT)、WPW症候群
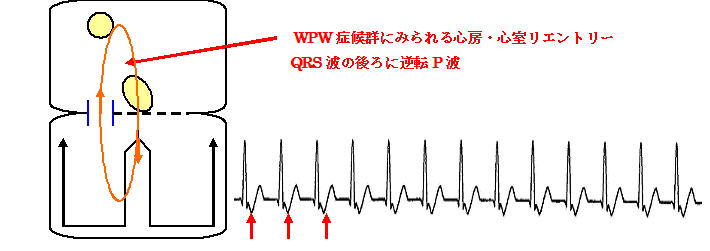
WPW症候群の人が発作性上室性頻拍(PSVT:paroxysmal supraventricular tachycardia)を起こしたら、正常房室伝導路を通って順伝導(上から下に)をおりて、副伝導路のケント束(下から上に)を逆方向に通ってくるくる回るリエントリー回路を作ります。つまり、正常房室伝導路を通って心室筋が興奮するので、PR間隔もQRS幅も正常でΔ波も認めないわけです。だたケント束を逆行して心房へ刺激が伝わるのでQRSの直後に逆伝導のP波を認めるのが特長です。検診で診断されたWPW症候群のΔ波は、上から下の伝導があるために早期に心室筋が興奮してできているわけで、下から上への逆伝導の性質があるかどうかわからないので、必ずしもみんながみんな頻拍発作を起こすわけではないのです。逆にケント束があっても、上から下への順伝導が見られなければ、安静時心電図では全く正常で、WPW症候群のΔ波を認めない例で、逆伝導のみの副伝導路による頻拍(房室回帰頻拍)を認めることがあり、これを潜在性WPW症候群と呼びます。また、頻拍中に脚ブロックを合併することがある。この場合は、脚ブロックによる幅広いQRSの頻拍となったり、稀に副伝導路を順伝導、房室結節を逆伝導する上室頻拍を認めることがあり、この場合の頻拍は、Δ波様の波形の幅広いQRS波形の頻拍を認め、多くの場合P波ははっきりしないので、心室頻拍との鑑別が困難です。
心房心室間でのリエントリーによるものを房室回帰性頻拍(AVRT:atrioventricular reentrant tachycardia)という。AVRTはWPW症候群の頻拍発作のときにみられるものである。心拍数は、150回/分前後から250回/分ぐらいで、心電図では、QRS幅は狭く、RR間隔は整で、QRSの前に通常P波はみえない。P波については、AVNRTではQRS波の中に完全または部分的に埋もれて不明であり、AVRTではQRSの後の逆転性P波として認められる。
房室回帰性頻拍(AVRT)
WPW症候群(顕性=Δ波がある)と診断されている患者さんが、PSVTを起こした場合は、I群薬を優先します。僕の場合は、使い慣れたリスモンダン。リスモダンP(50mg/5ml)を生食10mlに溶解し、5分かけて側注します。効果なければ、同じ物ともう1回、止まった時点で投与中止します。
もし、ワソランを投与していて、PSVTの治療の最中に心房細動が生じてしまうと、ワソランが房室結節の伝導を押さえるため、副伝導路を経由した伝導が主体(Δ波があるということは、順伝導がある)となり、興奮頻度が増え、血行動態を危険にさらします。(pseud VT:偽心室頻拍)
頻拍がwideQRS型の場合、上室性頻拍と心室頻拍の鑑別は必ずしも容易ではないが、ATPの急速静注で頻拍が停止すれば房室結節を回路に含む発作性上室性頻拍であった可能性が高いと判断される。ATP静注で停止しない場合は心室頻拍の治療に準じて対応するのが無難であろう。当院のセッティングでは、wideQRS型頻拍は紹介しています。
心房頻拍
心房頻拍は心房内リエントリーと異所性自動能充進に分けられます。PSVT の代表的なものは房室結節回帰性頻拍と房室回帰性頻拍です。房室結節回帰性頻拍というのは、房室結節が二重伝導路または三重伝導路になっていて、そこで電気興奮がぐるぐる回 ってしまうものです。一般的に人間は約半分の方で房室結節が二重伝導路になっているといわれており(皆さんがPSVTになるわけではありませんが)PSVT発症する方は比較的多く、1,000人いると3人ぐらいといわれています。 もう一つの房室回帰性頻拍というのは WPW症候群の方に生じる頻拍であり心房と心室の間で電気が旋回するよう なタイプです。 この2つは通常は健常な基礎疾患のない方に起こるのですがほとんどです。一方で心房頻拍、心房粗動は、心臓に何らかの原因を有している方に生じるタイプです。その原因とは年齢とともに起こってくる線維化や過去に心臓の外科的手術を受けたことがあるというようなケースが比較的多いイメージです。必ずどこかに回路となる伝導路を持っていて、その中で伝導速度が違ったり、不応期の差があったりなどの要因でリエントリー が成立することになります。典型的なケースで は、何かしら心臓の中に回路を形成する傷を持っていて、その周りを電気が回るようなタイプになります。いずれにしても、何かのきっかけで刺激がリエントリーでぐるぐる回ることに よって頻脈になる。房室結節リエントリー性頻拍、房室回帰性頻拍(WPW症候群)は、パッと起こってパッと止まるというパターンが多いのですけれど、心房頻拍、心房粗動は、1回出たものが長く続く というパターンのほうが多いですね。人によりますが、出たものが何日間も 続くことが比較的多いと思います。
発作性心房性頻拍症(paroxysmal atrial tachycardia:PAT)は、心房内での頻拍、すなわち房室接合部性や房室回帰性頻拍を含まないものとされています。(ちなみに心房性期外収縮の心房性は接合部性も含めて上室性と表しています)PATと心房粗動(atrial flutter:AFL)はどのように判別できるか。PATとAFLの違いは、心房興奮頻度によって区別している。基本的に心房興奮頻度が250/min以内がPATで、250~350/min程度がAFLと判別される。 AFLの場合、心房興奮波は鋸歯様を示し,興奮頻度は300/min程度となることが多い。一方のPATではP波の形状を保ち,150~250/min付近までの頻拍になりやすい。
AFLは,心電図上での分類として,通常型(common type)と非通常型(uncommon type)および不純型(impure type)の3種類にわけられる。 まず通常型の場合、三尖弁輪と下大静脈の間峡を興奮が0.2秒程度で旋回し心房興奮頻度が300/minほどを呈することも特徴である。また心電図上では特にⅡ,Ⅲ,aVFで陰性の鋸歯様波形が特徴である。これに対して、非通常型では旋回する方向が通常型とは逆の関係(時計方向回転)となるためにⅡ,Ⅲ,aVFで陽性の鋸歯様波形が登場する。 さらに不純型は,心房興奮頻度が300~350/min、あるいはそれを超えるもので、心房細動への移行期とも言えるものである。 これらの中で,遭遇する頻度の高いタイプが通常型で、ついで非通常型,不純型となる。一方のPATは心房内でのリエントリー性頻拍である。心房興奮頻度は一般的には150~250/minで,発作の種類から反復型(repetitive type)慢性持続型(continuous type)発作性持続型(paroxysmal sustained type)にわけられる。 心房興奮頻度が250/minくらいまでで、房室伝導能が低下していない場合,心室には全興奮が伝導されることから心室レートも同じ数を示し高頻拍になる。ただし、心房興奮頻度が200/minを超えるような場合には2:1伝導、あるいはそれ以上を示すこともあり、いわゆるPAT with blockを示す。心電図上は,PATは心房内で興奮が発生することからP波を認めることとなるが,実際には判別が困難となることもしばしばである。
心房粗動(AFL:atrial flutter)の心電図の特徴として、Ⅱ、Ⅲ、aVf誘導でのギザギザした鋸歯状波があります。三尖弁を反時計回転する通常型で、ここでは心室に2:1伝導してます。
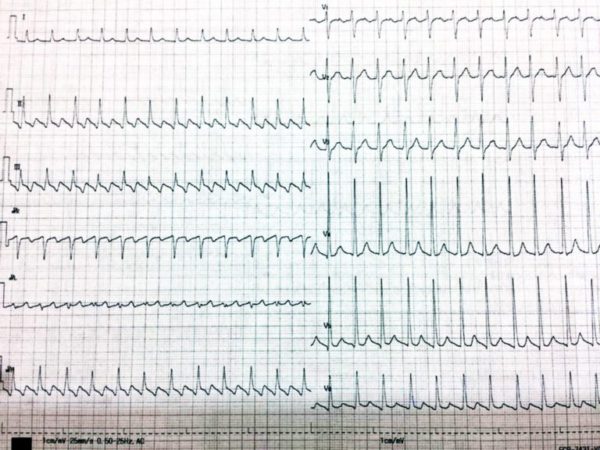
心房内リエントリーではNaチャネル拮抗薬の静注(シベンゾリン(70mg/5分)やビルジカイニド(50 mg/10分)が有効です。異所性自動能亢進は薬剤抵抗性が多い。