リハビリテーションの語源と歴史
リハビリテーション(rehabilitation)の語源は、ラテン語でreは「再び」habilisは「人間らしい」「できる」という語で「 再び人間らしくできる」という意味になります。現在われわれが使用している「障害者に対する機能回復、能力向上、社会復帰」というような意味になったのは、第1次世界大戦で負傷した兵士の短期回復のための兵士リハビリテーションがきっかけとも言われております。
1981年、WHOは 「リハビリテ ーションは能力低下やその状態を改善し、障害者の社会的統合を達 成するためのあらゆる手段を含んでいる。さらにリハビリテーショ ンは障害者が環境に適応するための訓練をおこなうばかりでなく、 障害者の社会的統合を促すために全体としての環境や社会に手を加 えることも目的とする。そして、障害者自身、家族、彼らが住んでい る地域社会が、リハビリテーションに関係するサービスの計画や実 行に関わり合わなければならない。」と定義しました。
現在の日本におけるリハビリテーションは、職場復帰や経済的自立を支援する目標にととどまらず、障害の原因となる疾病などの予防や治療のためのリハビリテーションも図られるようになっています。加齢に伴う退行変性や老化の予防や維持、病気や怪我を治療し以前の状態に可能な限り近づけること、病気や疾病の2次障害のリスクを避けるための生活指導や予防リハビリテーション、そもそも障害の原因となる病気や怪我を予防するためのリハビリテーションなどが現在の主なリハビリテーションの目的となっており、私たちの生活と切り離せない重要な部分を担っています。
理学療法士
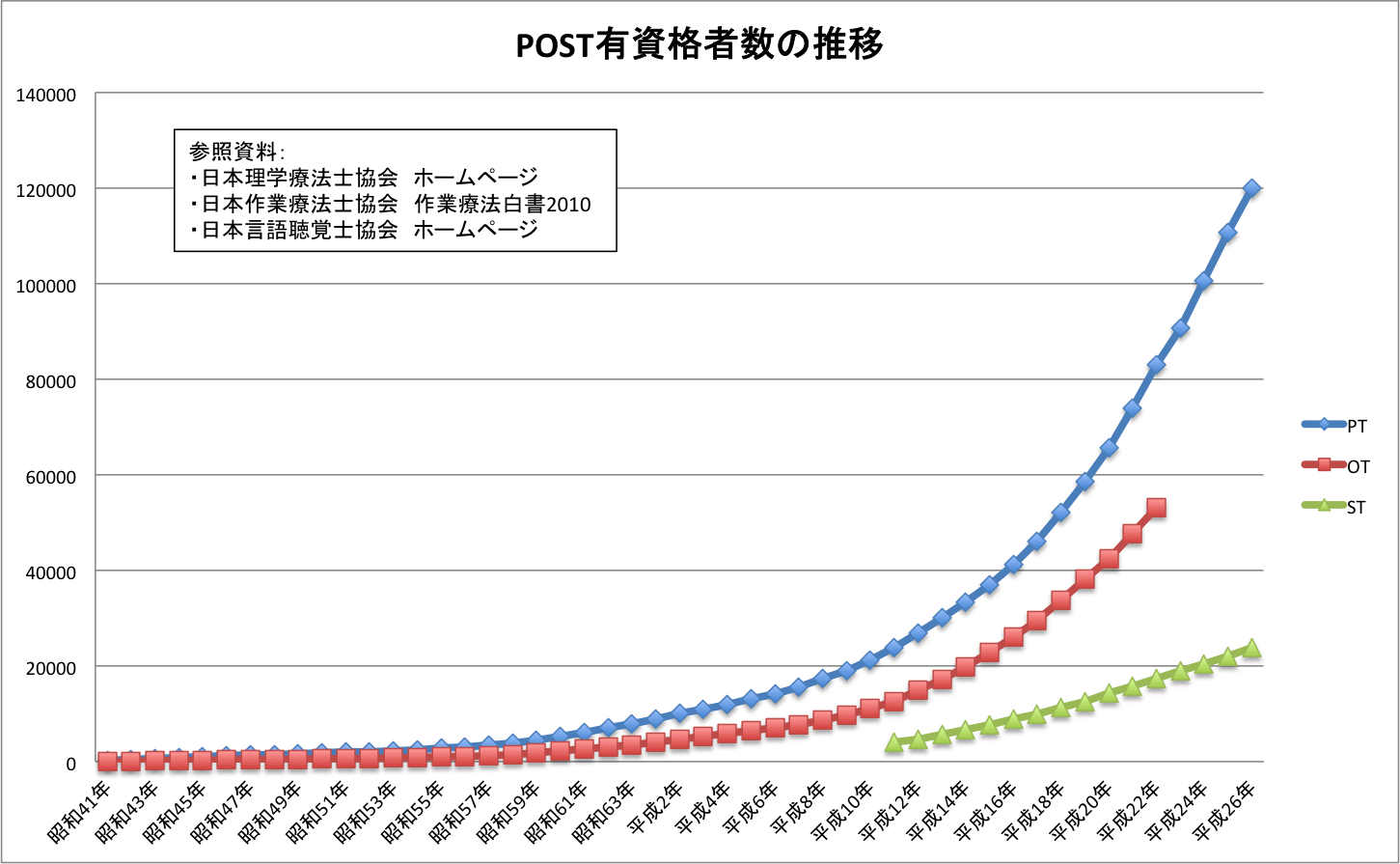
 理学療法士(Physical Therapist:PT)は「理学療法士及び作業療法士法(昭和40年)」という法律で定められた国家資格の名称です。理学療法士は161,476人(2018年度3月現在)まず基本として、学校において作業療法士・理学療法士の学科で学んだ方のみが作業療法士の国家試験を受験でき、合格した方のみが晴れて「理学療法士」と名乗ることができます。
理学療法士(Physical Therapist:PT)は「理学療法士及び作業療法士法(昭和40年)」という法律で定められた国家資格の名称です。理学療法士は161,476人(2018年度3月現在)まず基本として、学校において作業療法士・理学療法士の学科で学んだ方のみが作業療法士の国家試験を受験でき、合格した方のみが晴れて「理学療法士」と名乗ることができます。
理学療法の定義は、「理学療法は治療体操(運動療法)、熱、冷、光、水、マッサージ、電気などを使う身体的治療の科学および技術である。治療の目的には疼痛の緩和、循環の改善、障害の予防と軽減、及び筋力、可動性、協調性などを最大限に回復することなどがある。理学療法には神経損傷の程度、筋力を測定するための電気的及び徒手的テスト、各種機能測定テスト、関節可動域測定、肺活量測定などを医師の診断の補助として、また回復度を記録するために行うことも含まれている」と記載されています。
理学療法士の仕事は身体能力に障害を来した者に対して、寝返りや起き上がり、立ち上がりから歩行などといった日常生活において必要な基本動作と呼ばれているものができるようになるために、身体の基本的な機能回復を支援する専門家です。理学療法士は身体を中心に、運動や機械を使って日常生活を送れるよう援助していきます。理学療法の2大治療法として運動療法と物理療法があります。関節の動きを改善・維持する関節可動域運動、弱くなった筋力を回復させる筋力増強運動や麻痺の回復を促して歩行や動作を改善するのが「運動療法」痛みを和らげたり身体を動かしやすくする目的で温熱、寒冷、電気、牽引などの物理的手段を用いて治療するのが「物理療法」です。この他にも移動、食事、更衣、排泄、入浴などの日常生活を円滑に行うために必要な動作の指導、訓練をする「日常生活動作訓練」やさらには福祉機器の使用訓練、住環境の整備指導や家族指導なども行っています。
作業療法士
 作業療法士(Physical Therapist:PT)も「理学療法士及び作業療法士法(昭和40年)」という法律で定められた国家資格の名称です。作業療法士は89,717人(2018年度3月現在)まず基本として、学校において作業療法士・理学療法士の学科で学んだ方のみが作業療法士の国家試験を受験でき、合格した方のみが晴れて「作業療法士」と名乗ることができます。
作業療法士(Physical Therapist:PT)も「理学療法士及び作業療法士法(昭和40年)」という法律で定められた国家資格の名称です。作業療法士は89,717人(2018年度3月現在)まず基本として、学校において作業療法士・理学療法士の学科で学んだ方のみが作業療法士の国家試験を受験でき、合格した方のみが晴れて「作業療法士」と名乗ることができます。作業療法(Occupational Therapy)とは「身体または精神に障害のある者、またはそれが予測されるものに対してその主体的な活動の獲得をはかるため、諸機能の回復・維持および開発を促す作業活動を用いて行う治療・指導・援助を行うこと」と定義されています。
作業療法士の仕事は身体能力に障害を来した者に対して、着替え・入浴・トイレ・食事・身だしなみなどといった日常生活の活動や、手工芸やレクリエーションなどのあらゆる作業活動を通して、身体と心のリハビリテーションを行う専門家です。作業療法士は身体と心の両面を、バランスを見ながら生活全般を幅広く援助していきます。また、社会復帰に向けた職業前訓練などを行ったり、福祉用具や自助具(わたしは便利グッズと呼んでいます)を使用して日常生活を過ごしやすくすることなども行っています。
では、もう少し具体的に仕事内容をお話しますね。
例えば、姫子さん、50歳の女性。脳卒中という病気です。姫子さんは幸い命に別状はなかったのですが、この病気特有の後遺症でもある半身麻痺になりました。
担当の医師は、治療に並行して、リハビリテーションの処方箋が出され、も出してくれました。担当の理学療法士と作業療法士が決まり、実際に理学療法と作業療法が開始されました。理学療法士は主に半身の麻痺を回復できるように関節などを動かしながら治療していきます。そして、実際にベッドから起き上がり、歩行までの練習を行っていきます。作業療法士は主に麻痺した手を使用して生活上のさまざまな活動ができるよう治療していきます。具体的には、姫子さんは自分で服を脱ぎ着したい、自分でお箸を使って食べたい、櫛で髪をとかしたいという希望がありました。現状の状態でもすぐに生活上で困りごとを減らせるよう、さまざまな福祉用具や自助具を使用してもらいながら治療していきます。そういうひとつひとつの希望を大切に考え、治療や援助に取り込み、徐々に回復も見られるようになりました。次に退院後の準備のひとつとして、自宅の訪問を行います。実際に自宅の状況を確認しながら、姫子さんには自宅内を移動してもらったり、さまざまな活動を行ってもらったりします。担当の理学療法士は玄関の段差と廊下での移動に手すりを利用してできるよう治療を行いました。作業療法士は姫子さんが台所での調理と外で洗濯物を干すことができるよう治療を行いました。
そして、姫子さんがある程度自宅で過ごせる目処も立ち、ようやく退院となりました。このように、作業療法士と理学療法士は互いに患者さんの生活の中で課題となることをひとつひとつ克服していくお手伝いを行い、互いに協力し合いながら可能な限り、元の日常生活や在宅生活を送れるよう治療や援助などを行っていきます。
理学療法士と作業療法士と治療には類似した部分も多くあります。病院や施設で患者さんからよく聞かれること。「理学療法士と作業療法士って同じじゃないの?」ということ。理学療法士の方は手術後に曲げにくくなった足を元のように使えるようにするなど日常生活で必要な基本動作ができるように、主に身体の機能回復をサポートする動作の専門家です。一方、作業療法士は入浴や食事など日常生活の動作や、手工芸、園芸及びレクリエーションまであらゆる作業活動を通して、身体と心のリハビリテーションを行う専門家です。心を診るということで、理学療法士と異なる点として、作業療法士の一番の特徴は、統合失調症やうつ病及び摂食障害などの精神障害の患者さんも対象としていて、より幅広く沢山の現場で活躍していることも違いのひとつになると思います。
言語聴覚士
 言語聴覚士(Speech-Language-Hearing-Therapist:ST)は1997年に国家資格となった「理学療法士」「作業療法士」と並ぶリハビリの新しい仕事です。有資格者は全国で約30,000人ほどで、これからの高齢社会の中でますます活躍が期待されています。
言語聴覚士(Speech-Language-Hearing-Therapist:ST)は1997年に国家資格となった「理学療法士」「作業療法士」と並ぶリハビリの新しい仕事です。有資格者は全国で約30,000人ほどで、これからの高齢社会の中でますます活躍が期待されています。
言語聴覚士は、「話す」「聞く」「食べる」「飲み込む」といった分野の訓練し、言語能力や聴覚能力などを回復させるリハビリを行う仕事です。これらの障害を持つ患者さんは、見た目では障害があると分からないため、他の方から理解されにくいこともあります。言語聴覚士は、そんな患者さんの不安な気持ちに寄り添い、ご本人やご家族とともにその方らしい生活や人生の回復をめざして支援しています。
私たちはお互いの気持ちや考えを伝え合うのにことばを用いています。しかし脳卒中などの病気や交通事故などが原因で、この私たちにとって大切なことばによるコミュニケーションが難しくなる場合があります。「話す」「聞く」がうまくできない要因には、失語症や認知症などの言語障害、声の障害、発音の障害、伝音性難聴などの疾患、心理的要因など様々な原因が考えられます。言語聴覚士が言語障害のリハビリテーションを行う場合には、まず各種の言語聴覚障害検査を実施します。これらのリハビリには、文字や絵で言葉を引き出したり呼吸や発音の練習、舌や口の体操などリハビリ内容は多岐に渡ります。言語聴覚士は、直接訓練を行うだけでなく、必要に応じて、コミュニケーション機器などのことば以外の代用手段の使用について助言したり、患者さまと有効にコミュニケーションをとるための方法をご家族に指導するなど、患者さまのコミュニケーションを確保するために、多方面からさまざまな援助を行います。その他に医師の指示に基づいて、聞こえの障害をお持ちの方に、聴覚検査や補聴器の装用指導なども行なったり、言語聴覚士は舌や喉などの器官の運動障害などにより、食べることや飲み込むことに問題を生じた方に、専門的に摂食・嚥下訓練も行います。
理学療法士は、筋力の維持や強化に精通していることから、スポーツ関連施設などで活躍する人もいます。理学療法士は身体機能のリハビリテーションが主ですが、作業療法士は心のリハビリテーションもあわせて行うので、理学療法士よりも活躍の場が広いのが特徴です。身体機能の回復に加え、心の問題にも寄り添う障害者福祉施設や児童養護施設などでも重宝されています。言語聴覚士は、総合病院や大学病院、リハビリテーションセンター、介護老人保健施設等の保健・福祉機関など、幅広い領域で活動しています。
誤嚥のリハビリ
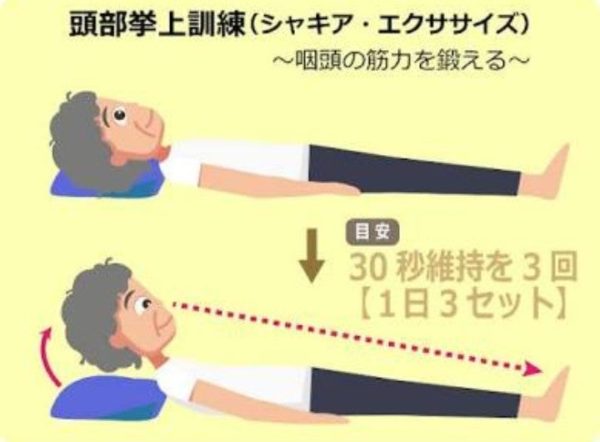
シャキア法(咽頭拳上訓練)
これは舌骨上筋群など咽頭拳上に関わる筋の筋力強化を行い、飲み込んだ時の喉頭が挙がる運動の強化を図る訓練で、喉頭を引き上げている筋肉を強 化して食道の入口の開きを大きくする目的で実施します。特に飲み込んだ後にのどに残 っている感覚がある人や日常的にむせやすい人には有効とされています。やり方は、仰向けで肩を床につけたまま頭だけをつま先が見えるまで高く上げ、30 秒間頭を上げ続けます。その後頭を下して1分間休みます。これを 3 回繰り返します。1日3 回、6 週間続ける。体調が悪かったり、血圧が高いなどの症状がある方は医師に相談してください。
開口訓練
脳血管疾患、高齢者全般で飲み込みの機能が低下している方で意志疎通の図れる方を対象に(顎関節症や顎関節脱臼のある方は適応を控える)座位でも臥位でも良いが、体幹が安定した姿勢で①口を最大限に開口し10秒保持②口を閉じ10秒休憩、これを5回1セット、1日2回行う訓練を実施します。開口訓練をした群では、舌骨挙上量、食道入口部開大量、咽頭通過時間、咽頭残留等に改善が見られたと報告されています。

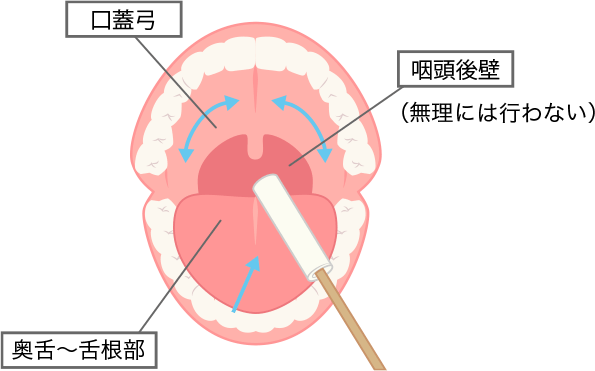
アイスマッサージ
凍らした綿棒で口蓋弓(こうがいきゅう)や舌根部(ぜっこんぶ)を押したり軽くなでたりして、嚥下反射を誘発させることを目的としたものです。アイスマッサージ棒(割り箸にカット綿を巻いたもの、市販の綿棒も利用できます)凍った綿棒に少量の水をつけて、軟口蓋や舌根部を軽く2、3回刺激した後、すぐに空嚥下をさせる。嚥下反射は、綿棒による機械的(物理的)刺激、水の化学的刺激、氷による温度刺激の相乗作用で誘発されやすくなります。摂食訓練の前や、食間に空嚥下の練習をするときに併用します。空嚥下と併用すると効果的です。
座位保持訓練
日中は疲れない範囲で、座位になることも大切です。座位の方が横隔膜や呼吸補助筋を使いやすく、肺活量も増えるので咳もしやすいので誤嚥しにくくなります。首を支えることで、口頭挙上筋を含む頸部筋群が鍛えられます。
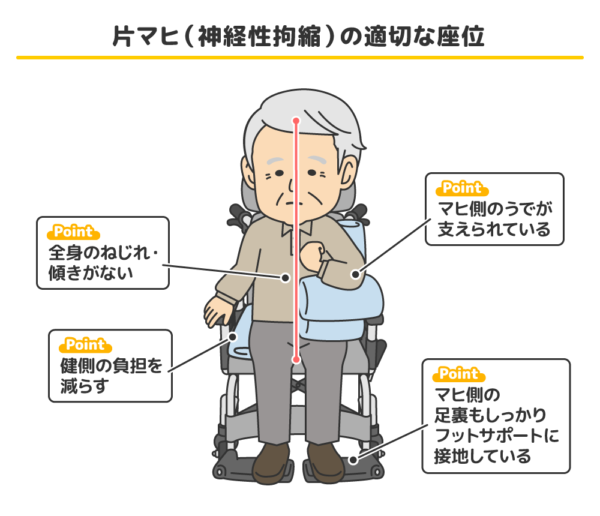
正しい座位姿勢で行うことが大事です。

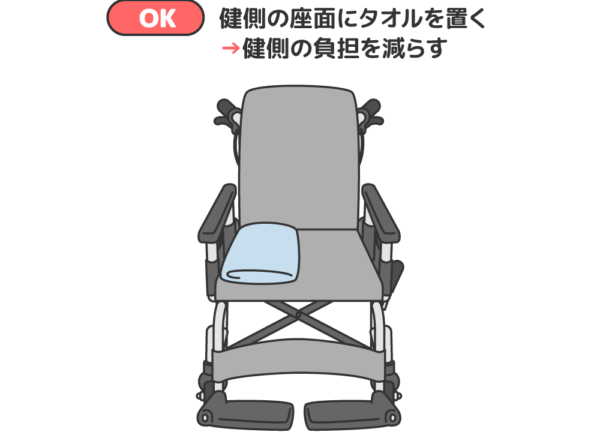
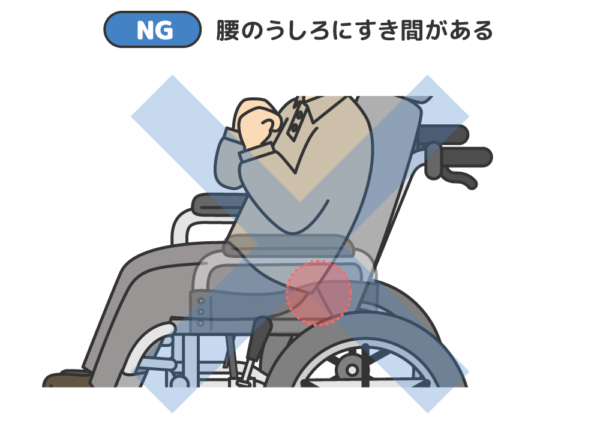
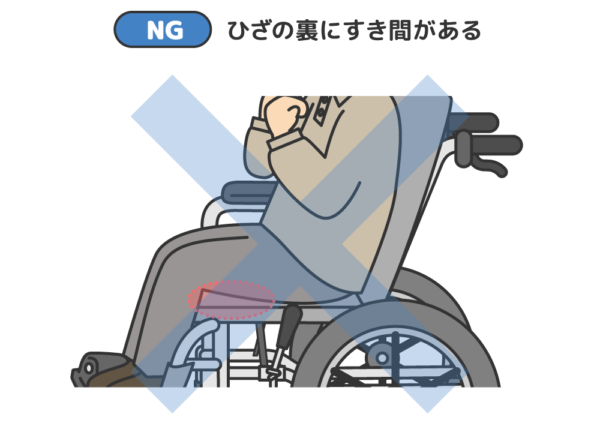
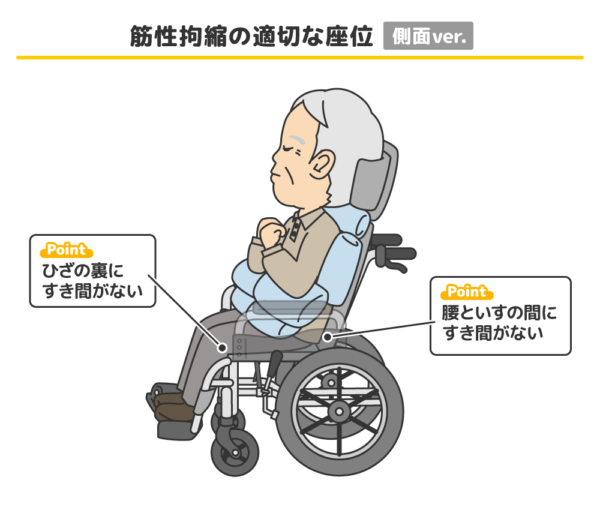
片マヒの利用者の座位は、どうしても感覚のある健側に頼ろうと身体が健側に傾きガチになります。身体がねじれて傾きが生じる理由は、「傾いたほうが楽だから」です。そしてさらに、健側ががん張って筋肉を使いすぎてしまうことで、連合反応が強くなりマヒ側の筋肉が無意識のうちにつっぱることで神経性拘縮につながります。片マヒの利用者の座位の姿勢で、最も大切なポイントが「健側の負担を減らす」ことが拘縮ケア・予防になるのです。
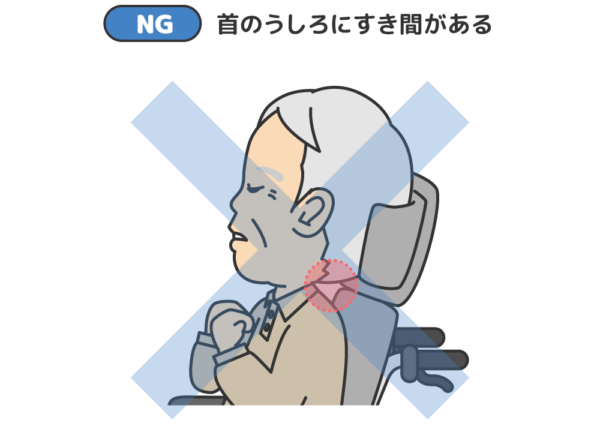
隙間を埋めていくことが大切です。首の後ろ、肘の下、背中からお尻の後ろ、膝の下、足の裏などをチェック。
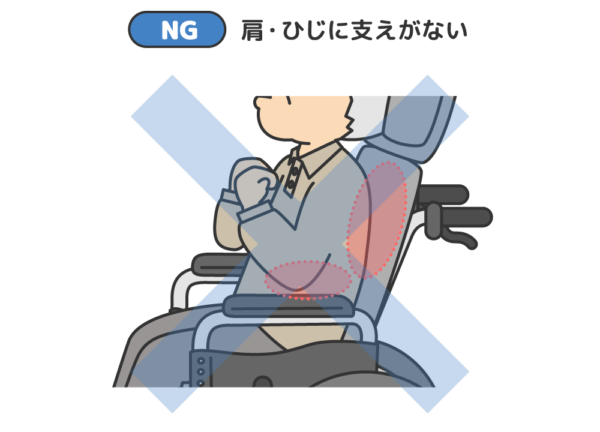
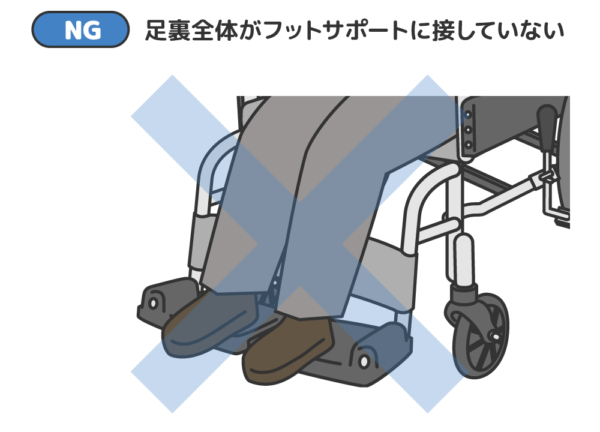
隙間にクッションをかませていきます。
歌会、カラオケ、おしゃべりなどで使う筋肉は、嚥下の時に使う筋肉と共通するところも多いと言われています。施設などでのレクリエーションがそのまま嚥下の訓練になっています。特に、歌うという動作は、肺活量も必要になるので、横隔膜や呼吸補助筋も鍛えられれば、誤嚥したとしても喀出できれば、肺炎が成立しなくなります。


ヤール1〜2 体力維持に対する運動療法
ヤール2〜4 姿勢反射障害 バランスが悪くなって転倒 動作練習 環境調整 体力維持+転倒予防
ヤール5 寝たきり 認知症 拘縮の予防 呼吸障害も
青い パーキンソンそのものの進行 動かないことによる2次性の機能障害 ここを予防する効果として大きい
運動療法
四肢体幹の関節の柔軟性の低下 痛みについては 関節可動域運動 伸長運動
活動低下による廃用性の筋力低下 筋力増強運動
自律神経障害 起立性低血圧 動きが少なくて2次的に バイタルを
前屈姿勢 肺の圧迫 呼吸理学療法
動作練習 残っている身体能力を最大限に生かして 実際に使える実用性のある動作練習
大きな動作 大きく手を振る 平行棒で大股で歩く 動作解除で 2個3個も指示が通らない 二重課題を与えると無理
視覚や聴覚を使って
歩き始めが動きにくい シールを貼ってまたぐように
12などの声かけで
動作を分配する 動作を意識させることが大事 立ち上がり直後に立位姿勢をとってから 次の動作、歩くことを始める。立ち上がる、歩く動作をを分ける
心理面 言いすぎたり、注意したりすると萎縮する できるだけ褒める 緊張せずできる 焦らずに自分のペースでする
歩いている途中でその椅子に座りましょうではなくて、歩く前から10m歩いてあの青い椅子に座るなど計画を立てて動き始めるようにする。慌てないでできる
オンオフ ウェアリングオフ 服薬開始、経過年数から服薬時間を考慮して効果の高い時間帯にリハビリを提供していく
ジスキネジア 動作中のふらつきが増えるので転倒に注意
リハビリの時は集中しているのでしっかり歩けていても、日常生活では注意を向ける対象が増えて、リハビリ中の動作とは違っていたりするので現場での確認も大事です
注意点
転倒しやすい 60% 歩いている時に 転倒すると動作に恐怖心で動けなくなり
PSPは動作に恐怖心をいだかないので転倒しやすい。
自律神経障害 起立性低血圧 血圧の確認
オーバーワークに注意 次の日に疲労感が残っている
方向転換 広い空間 大きく変えていく
狭いところでは 横に歩くでもいい
テープをまたぐ
リハビリの効果は3ヶ月
入院していたリハビリを自宅ではできない