尿検査
おしっこで何がわかるか?

尿は腎臓で作られます。腎臓は、肝腎かなめなどと言われるように、生命維持のために、人体の中でも最も精巧に作られた器官のひとつです。体の中の水分量、ナトリウム、カリウム、カルシウム、マグネシウム、リンなど様々なイオン(電解質)、酸アルカリ性のバランス等もろもろのパラメーターの調節を一手に引き受けています。身体に必要な赤血球や栄養分である蛋白や糖は尿に漏れないようになっており、余分な水分や様々な物質の老廃物が尿として身体から排泄されるようになっているのですが、老廃物を血液からこしとるために、血管が球状の塊となった組織(糸球体)から濾過される最初の廃液(原尿)は1日100リットルにも及びます。そして、必要なものを再吸収し、現実の尿としては1〜1.5リットルのおしっこになるのです。結局は、99%は再吸収され、干からびないように人間の身体はうまくできているのです。ですから、尿にどんなものが出てきているかを調べることで、からだの状態を知ることができるのです。
当院では、初診の患者さんには(かぜなどは除く)できれば、尿検査をお願いしています。尿検査は、とても簡単で、痛みもなく、被爆もなく、コストも安い割に多くの情報が得られ、患者さんにとって有益であると考えています。
蛋白尿
蛋白尿は、いろいろな原因で出現します。健康な人でも蛋白尿が 出ることがあります。激しい運動、入浴直後、発熱時などで、 尿中に蛋白が出ます。(生理的蛋白尿)また、起立時だけ蛋白が出たり、 遊走腎といって、腎臓の位置が大きく動くために蛋白がでる場合もあります。(起立性蛋白尿)特に小児の場合は起立性蛋白尿の頻度が高く、蛋白尿単独陽性例の約半数を占めるといわれています。起立性蛋白尿の特徴としては、早朝尿は蛋白陰性ですが、外来随時尿では蛋白陽性になる点が挙げられています。これに対し、蛋白の量が多い(2+や3+など)場合や血尿もいっしょに出ている場合は、病的である可能性が高く、原因疾患の詳しい検査が必要です。
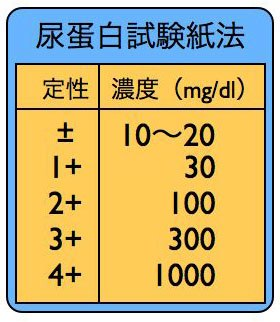
試験紙法は主としてアルブミンに反応します。多発性骨髄腫などのベンスジョーンズ蛋白はグロブリンなので陰性になってしまうので注意が必要です。また、試験紙法では、脱水や発熱などで尿が濃くなるとすぐにや2+、3+になるので、Cr補正が必要です。ちなみに微量アルブミンは30〜150mg/Lで、単位が違っています。微量アルブミンも顕性アルブミンも同じアルブミン(分子量6万6千)です。決して小さなアルブミンがあるわけではありません。蛋白尿だけの場合は、糖尿病が圧倒的に多いのですが、膜性腎症、慢性C型肝炎などもあります。
学校検尿
子供の時期に尿検査を行うことが腎臓病の予防と悪化防止に非常に役立つことがわかっています。大人の慢性腎炎が、実は子供の時期に発症し、それが気づかれないままで大人になって悪化することがわかってきました。正しく採尿されているかを確認し( 検査の前日には寝る前に必ず排尿し、当日起きたらすぐにトイレに行ってまず少し排尿し、そのあとの尿(中間尿)を採取するようにします。これを早朝第一尿といいます。(生理日の前後1〜2日間は空けて採尿するようにします)採尿後(4時間以内)時間が経つと尿がアルカリ性に傾くと、誤って蛋白陽性の反応がでてしまいます)家族に血尿を指摘されている人はいないか、慢性腎炎に罹っている人はいないか、腎不全で治療中の人はいないかなどを聞きます。両親やその兄弟、祖父母が血尿を指摘されているにもかかわらず、健康に生活しているようなら、それは家族性血尿と呼ばれるたちのよい生まれつきの糸球体の異常で、腎炎でない可能性が高くなります。一次検尿の判定基準は、試験紙法で(+)または(±)以上を異常とすると、小学生で100人に1人、中学生、高校生では100人に2〜3人が陽性となります。
血尿
腎臓、尿管、膀胱、尿道のどこかから出血していると、血尿となります。出血量が多いと、尿は赤色〜褐色(ワイン色)になるので、目で見ても分かります。(肉眼的血尿)これは、少し内科では手に負えない疾患が混じっているかも知れません。特に、危険因子(40歳以上の男性( 約4分の1が悪性腫瘍)喫煙歴、排尿症状など)があれば、(尿細胞診)泌尿器科に紹介しております。 しかし出血量が少ないと、肉眼ではわからず、顕微鏡でわかる場合を顕微鏡的血尿といいます。

健診で行われる尿試験紙法による尿潜血反応は(1+)以上を陽性とします。内科的疾患としてはIgA腎症が多い。(30%が腎不全に進行するので注意が必要)持続する顕微鏡的血尿は慢性腎炎症候群の可能性を考えなければなりませんが、小中学校の学校検診で見つかる蛋白尿を伴わない顕微鏡的血尿はほとんどは心配ないと考えられています。
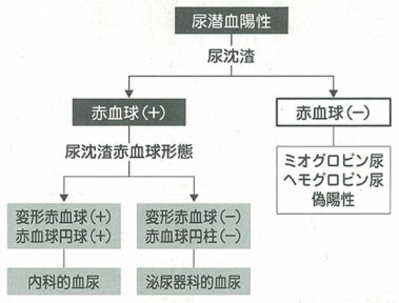
尿潜血陽性の場合は、尿沈渣を行って、顕微鏡(強拡大x400倍)で赤血球が5個以上を「血尿」と診断します。 血尿であれば、腎・尿路からの出血を意味します。尿中の赤血球の形や大きさが不均一で多彩な変形(ミッキーマウスを捜せ)や赤血球円柱があれば、内科的血尿(糸球体性血尿)では、泌尿器科的血尿では、赤血球形態・大きさは均一です。また、尿沈渣で赤血球を認めない場合は、ヘモグロビン尿(血管内溶血)ミオグロビン尿(熱中症、敗血症、横紋筋融解症)をきたす病気を考えます。
ヘモグロビン尿:血清ハプトグロブリン、間接ビリルビン測定
ミオグロビン尿:血清CPK、尿中ミオグロビン測定
尿沈渣を行って、顕微鏡(強拡大x400倍)で白血球が10個以上認められれば、「膀胱炎」を疑い、頻尿や残尿感を問診しましょう。
血尿と蛋白尿が同時にあれば、糸球体疾患の可能性が高いと考えます。糸球体から血尿がもれる場合は、糸球体毛細血管壁が破壊されています(慢性腎炎症等)腎臓内科に紹介して、腎生検の適応を検討してもらうこともあります。
尿糖
血液中の糖分が高くなり、血糖値が160~180mg/dlを超えると、尿中にも糖が もれてきます。血糖が高くて尿糖が出る場合は、糖尿病ですが、血糖が高くないのに尿糖が出る場合もあります。 この場合は腎性糖尿といわれ、治療する必要はありません。
尿ビリルビン、 尿ウロビリノーゲン
基準値 尿ビリルビン (−)
尿ウロビリノーゲン(+/−)
褐色尿(黄褐色)で血尿かと思いきや、尿潜血は陰性、ビリルビン(+)となっています。尿にビリルビンが出るのは正常ではありません。
ビリルビン代謝について
ビリルビンとは、赤血球が寿命を迎えて体内で壊された時に、赤血球中のヘモグロビンが代謝されてできる最終代謝産物です。赤血球は寿命を迎えると肝臓、脾臓、骨髄などの網内系細胞によって壊され、ヘムが開環した間接ビリルビンができます。この間接ビリルビンは、アルブミンとくっついた状態で肝臓に運ばれます。間接ビリルビンは肝臓に運ばれ、蛋白質が取り除かれ、グルクロン酸抱合と呼ばれる処理が行われます。このグルクロン酸抱合を受けたビリルビンを直接ビリルビンと呼びます。直接ビリルビンは胆汁中に排泄されます。胆汁中に排泄された直接ビリルビンは、腸内細菌によってウロビリノーゲンとステルコビリノーゲンとなり、80%は便に混じって体外に排泄されます。しかし20%は腸より吸収されて肝臓に戻り、再度ビリルビンとなって胆汁中に排泄されます。このように一度排泄されたビリルビンが、形をかえて腸から吸収され、ふたたび肝臓にもどってビリルビンとなって胆汁中に排泄されることを、腸肝循環と呼びます。 上記のビリルビンの腸肝循環の説明でお分かりのように、ビリルビンは、通常なら尿に排泄されることはありません。尿の中にビリルビンが出現するということは、なんらかの要因でこの腸肝循環が障害されたり、またビリルビンが胆汁中に排泄できないなど直接ビリルビンが血液中に増えている状態です。 直接ビリルビンの血液中濃度が2.0~3.0mg/dl以上になると腎臓から尿の中にビリルビンが排泄されるようになります。尿に排泄されるビリルビンは直接ビリルビンであり、アルブミンと結合した間接ビリルビンは腎臓にある糸球体を通過できないため尿には排泄されません。尿中に直接ビリルビンが排泄される原因は、閉塞性黄疸を起こすような疾患や肝細胞の機能低下により血液中のビリルビンの取り込み不良やグルクロン酸抱合能力の低下、ビリルビンの胆汁中への排泄不良などにより直接ビリルビンが増加した場合、遺伝的な影響で直接ビリルビンの増加する体質性黄疸、Dubin-Johnson症候群、Rotor症候群などで起こります。
また、ウロビリノーゲンは、腸から少量吸収され、肝臓でビリルビンとなりますが、すべてがビリルビンとはならず、一部は腎臓から尿として排泄されます。そのため、健常者でも微量のウロビリノーゲンが検出されるのが普通であるため、多く検出されても、また検出されなくても異常であると考えられます。尿中のウロビリノーゲンが陽性を示す原因としては、腸から吸収されたウロビリノーゲンが、肝障害(肝炎、肝硬変など)などでビリルビンに変換されずに、そのまま尿中に排泄されてしまう、溶血性疾患などにより赤血球が大量に壊されるためにビリルビンの量が増大し、腸からの吸収されるウロビリノーゲン量が増え、肝臓で処理できずに尿中に排泄された時、過度の便秘の場合、便が長時間腸内に停滞しているため、ウロビリノーゲンの吸収される量がふえるために、陽性を示すことがあります。尿中のウロビリノーゲンが陰性を示す原因は、胆道が閉塞され、ビリルビンを含む胆汁が腸に排泄されない時、重度の肝障害によりウロビリノーゲンの前段階であるビリルビンが作られない時、抗生物質の長期投与により、腸内細菌が死んでしまい、ビリルビンからウロビリノーゲンに変換されない時、 下痢の場合、腸内の内容物が留まっている時間が短くなり、腸内細菌によってウロビリノーゲンに変換されにくくなる時などで陰性を示すことがあります。

体質性黄疸
間接ビリルビン高値になるタイプ
◎Gilbert症候群
肝ビリルビンUDPグルクロン酸転移酵素(BUGT)活性が正常値の30%に低下している。3〜30歳頃に指摘、人口の2〜7%に存在し、男性に多い。予後は良好で治療の必要はない。低カロリー試験 400Kcal /日 24時間で血清総ビリルビンが1mg/dl以上上昇することで診断できる。
◎Crigler-Najjar症候群Ⅱ型(Ⅰ型は、生後すぐ黄疸になり、治療されている)
(BUGT)活性が正常値の10%以下に低下している。生後〜7歳頃に発症、核黄疸の危険性のある新生時期は治療が必要だが、その後は予後は良好で治療の必要はない。
直接ビリルビン高値になるタイプ
◎Dubin-Johnson症候群(MRP2の欠損にて胆道系への排泄不全)
小児期に発症。血清ビリルビン値は7mg/dl以下。 予後は良好で治療の必要はない。
◎Rotor症候群(ビリルビンの取り込み、保持、排出とも障害)
極めて稀(沖縄で報告) 血清ビリルビン値は3〜10mg/dl以下。 予後は良好で治療の必要はない。
ビリルビンは、光に当ると分解され、酸化されてビリベルジンに変化してしまうので、医療機関で採取してそのまますぐに検査するようにしましょう。また、ビタミンCが尿の中に多量に存在すると、ビリルビンが存在していても、反応が阻害されて偽陰性になることがありますので、検査前にはビタミンCを多く含む食品の摂取は控えましょう。