小便小僧
ベルギーのブリュッセルにいるジュリアン君です。侵略者が城壁を爆破しようとしかけた爆弾の導火線を小便をかけて消し、町を救ったという武勇伝が有名です。
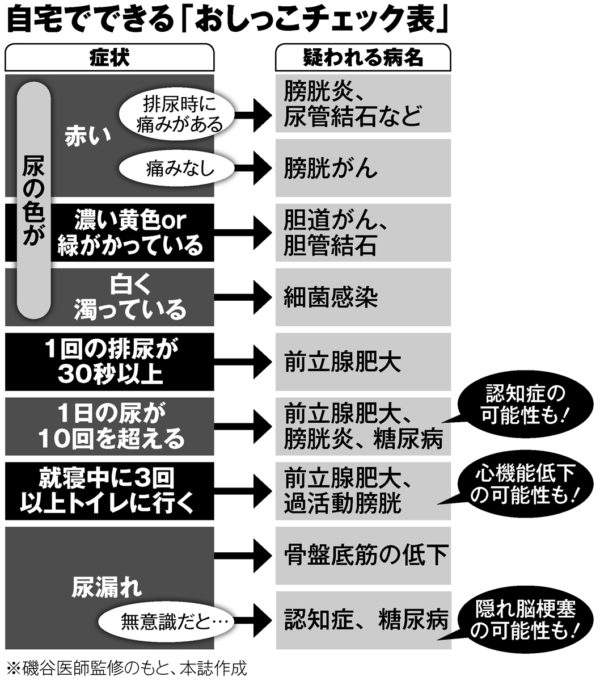
排泄に関する症状は、男女を問わずデリケートな悩みですが、なぜか便秘よりも排尿についての訴えは少ないようです。「もう年だからしかたがない」とあきらめていませんか。「尿が近い、夜のトイレが多い、もれそうになる、もれてしまう」など、こんな排尿の症状で悩んでいる人が40歳を過ぎるとたくさんおられることがわかっています。
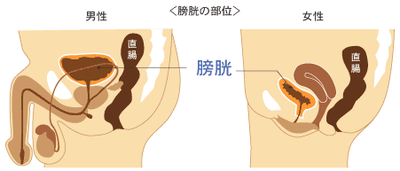
これを見てみるとおわかりのように、男と女の違いです。男は尿道が20cm、女は4cmです。つまり、男は尿が出にくい、女は尿がもれるという症状が出やすくなるのは当然のことです。
おしっこのしくみ
おしっこをするとはどんなことなのでしょうか?どのようにして尿はためられ、尿を出されるのでしょうか?
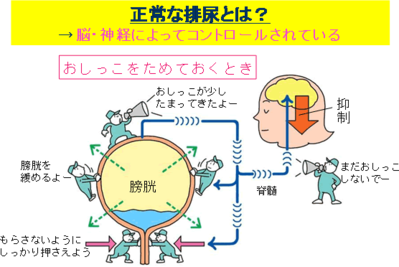
おしっこは、漏らさないでおくということがまず、大事なので、基本的に抑制という命令が出ています。そして膀胱に尿がたまってくると、膀胱が徐々に伸びていきます。そうすると、 “おしっこがたまってきた”という指令が脳に到達します。おしっこを我慢しようとする場合は「おしっこはまだしないで」という待ったの命令が出されます。また、脊髄からも別なルートで、膀胱は緩ませ、尿道は締めさせる命令を出して、おしっこを漏らすことなくためられるのです。
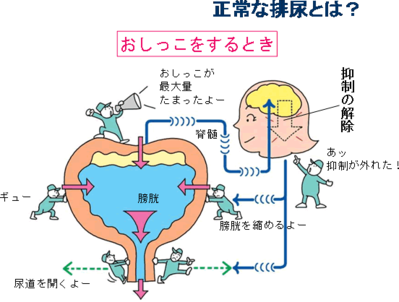
では、おしっこをするときはどうでしょうか?おしっこがいっぱいたまった命令が、脳に運ばれ、待ったの命令を解除します。脳から脊髄に命令が行き、膀胱を縮め、尿道を開き、おしっこをします。このように膀胱と尿道は連動して脳や脊髄から来る命令に従います。
成人では、1日あたりの尿の量は、約1500mlです。1回300〜400mlの尿を膀胱にためることができますが、150mlほどで尿意を感じます。昼間の排尿回数は4〜6回、夜間起きるのは、多くても2回まで。排尿にかかる時間は30秒以下が正常と言われています。いろいろな原因が組み合わさって、頻尿、失禁、排尿困難などの症状がおこります。
頻尿、失禁、排尿困難
尿トラブルで来院される患者さんを診る場合、まずは何が主訴で来院されたかと言うことが大事です。泌尿器科の病名には、前立腺肥大症や過活動性膀胱、下部尿路症状、夜間頻尿、神経因性膀胱など、病名や症状や病態などごちゃまぜで出てきてわかりにくく感じているのは僕だけでしょうか。
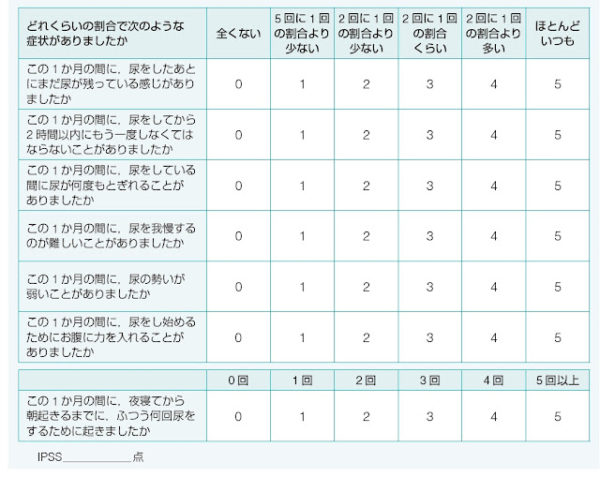
まずは、おおまかに排尿障害か蓄尿障害かを2つの問診票でチェックします。

前立腺肥大
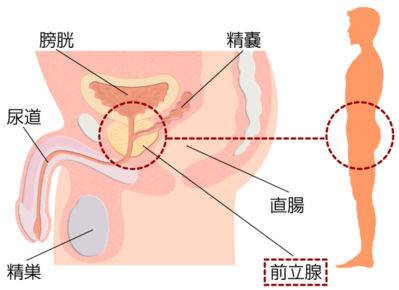
前立腺は膀胱の下にあり尿道を取り囲むようにして存在しています。男性にしかないので、当然、女性には関係ない病気です。成人では精液を作っています。
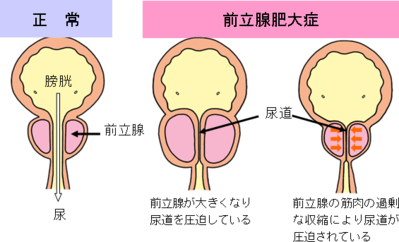
前立腺は、通常の大きさはくるみ大です。 名前からすると前立腺が大きくなっていろいろな症状が出てくると思われがちですが、さほど大きくなくても前立腺の筋肉が過緊張することで、頻尿やおしっこが出にくくなることもあります。前立腺は加齢とともに大きくなってきますが、日本人の前立腺肥大症の平均重量は34gでした。しかし、前立腺が大きくても症状のない人、小さくても症状のある人がいます。
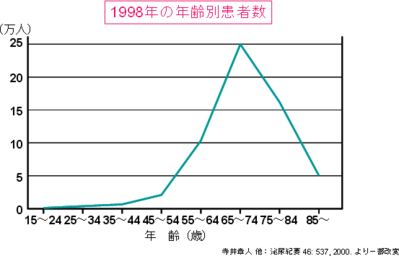
前立腺肥大症は40歳より出現し、65~74歳でピークになります。
前立腺肥大症の推移患者数

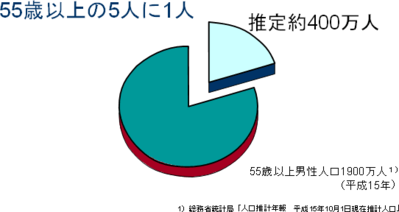
実際前立腺肥大症患者さんは55歳以上5人に1人と言われています。平成15年度の55歳以上の男性人口が約1900万人であることから推定で約400万人の患者さんが存在することになります。
前立腺肥大症の症状で、最も典型的なのは、尿の勢いが弱い、尿が出るまでに時間がかかるというものです。その他、残尿感や尿意切迫感、夜間頻尿なども見られます。
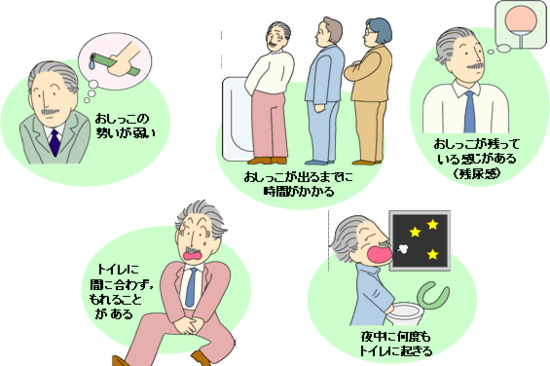
多くの場合、夜間におしっこが近くなることから始まります。その後、昼までも頻繁に尿意を感じます。(頻尿)前立腺がさらに大きくなるとおしっこの勢いがなくなり、時間がかかるようになります。また、おしっこが完全に出きらなくなります。(残尿)さらに進むと飲酒などをきっかけに全く尿が出せなくなります。(尿閉)
腹部エコー検査
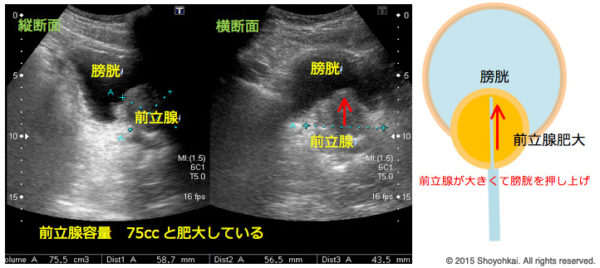
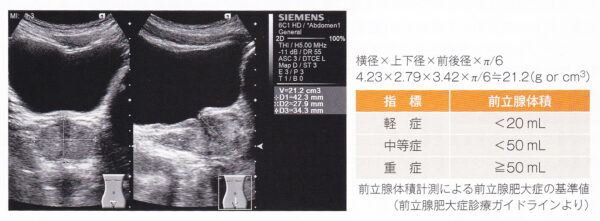
前立腺の大きさが20cc以下なら正常ですが、小さくても頻尿、排尿障害などの症状がある場合もあります。50cc未満なら軽症〜中等症、50cc以上で重症を判断します。
薬による治療
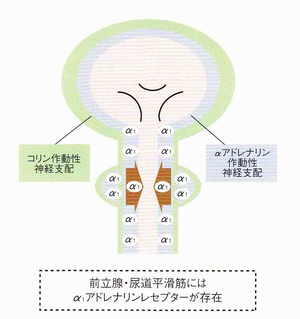
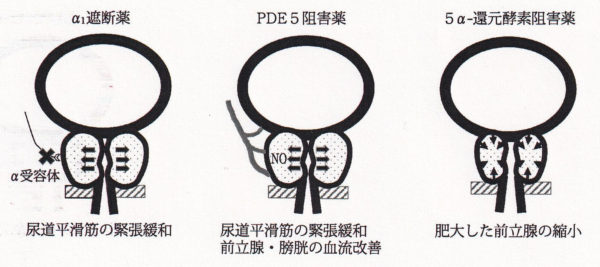
α1遮断剤は、前立腺肥大症に最も使われている薬です。前立腺の筋肉をリラックスさせ、尿のでを良くし、比較的即効性があり、内服後約2-4週間にて効果が出てきます。第一選択はシロドシン(ユリーフ)です。口渇や鼻閉、軟便の副作用には気をつけながら最も切れ味は良さそうに思います。ただ、射精障害が多い(24.4%)ので性活動のある患者さんは、タムスロシン(ハルナール)16.7%、ナフトピジル(フリバス)7.4%を使用します。α1a受容体の発現が多い患者さん、α1d受容体の発現が優位な患者さんもおられるので効果や副作用を見ながら、シークエンシャル治療をします。α1受容体の発現量は年齢とは相関するが、前立腺要領とは比例しないので前立腺が大きいから効くというわけでもなさそうです。
タダラフィルは、尿道や前立腺の平滑筋細胞においてホスホジエステラーゼ5(PDE5)を阻害することにより、局所のcGMPの分解を阻害し平滑筋を弛緩させ、これにより血流及び酸素供給が増加し、前立腺肥大症に伴う排尿障害の症状を緩和させます。タダラフィルは、2007年、勃起不全治療薬(商品名シアリス:タダラフィル20mg)として、2009年、肺動脈性肺高血圧症治療薬(商品名アドシルカ)として臨床使用されています。タダラフィル5mg(シリアス20mgの1/4量)の前立腺肥大の至適患者さんは、65〜75歳未満(比較的若年)軽度〜中等症の前立腺腫大、蓄尿障害が主体で骨盤痛(炎症を伴う下腹部痛、会陰部痛など)を伴うような症例が第一選択になります。副作用としては、心血管系以外で、ほてり、逆流性食道炎、頭痛、消化不良(2%)などがあります。
5α- 還元酵素とは、主に精巣 で産生されるテストステロンを、より 効果が強力なジヒドロテストステロン(DHT)に変換させる酵素です。5α- 還元酵素には、少なくともタイプ1と タイプ2の2種類があることが知られ ていて、タイプ1は皮膚、肝臓などに 存在しており、タイプ2は皮膚、肝臓 のほかにも、前立腺など男性の生殖器に存在します。5α- 還元酵素阻害薬は、この 酵素の働きを阻害することによってテ ストステロンからDHTへの変換をブ ロックして、DHTの濃度を低下させ ます。このことにより頭皮において男性ホルモンによる脱毛を抑制するほか に、1年間の投与で約30%ぐらい前立腺の体積が減少すると報告されています。現在、フィナステリドという薬剤とデュタステリドという薬剤があり、フィナステリドは男性型脱毛症の治療薬、デュタステリドは前立腺肥大症治療薬として用いられています。抗男性ホルモン剤は、ジヒドロステロンを減らして、前立腺を小さくする薬です。前立腺が小さくなり症状が改善するのは6ヶ月ぐらいかかります。また、男性機能を低下(勃起不全、リビドー減退)させるので、使用には患者さんとの話し合いが必要です。 女性化乳房、乳房痛等が報告されています。また、PSAを減少させるので、4週間以上服薬を中止してから測定するか、値を2倍にするなどの注意が必要です。α1遮断剤と5α- 還元酵素阻害薬を併用する場合は、前立腺重量は30g以上ある患者さんに有効とされています。
ハルナール(タムスロシン) 0.2mg 1日1回 α1受容体遮断薬
フリバス(ナフトピジル) 25mg 1日1回 α1D/1A受容体遮断薬
ユリーフ(シロドシン) 4mg 1日2回 α1A受容体遮断薬
タダラフィル 5mg 1日1回 PDE5阻害薬
アボルブ(デュタステリド) 0.5mg 1日1回 抗男性ホルモン薬 5α-還元酵素阻害薬
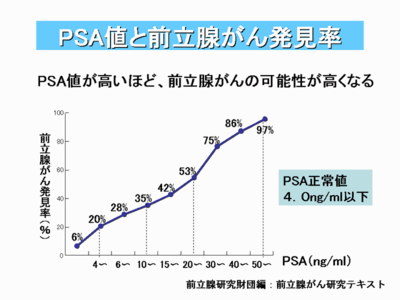
最近、検診で前立腺がんの腫瘍マーカーであるPSAが測定されることが多くなってきました。PSAは、前立腺がんを早期発見する上で有用な検査ですが、死亡率を下げるかどうかは不明です。現時点では、結論は出ていませんが、専門医は、生検などのリスクや積極的経過観察という選択肢などのインフォームコンセントを十分に諮った上で、検査、治療に望むべきだと思われます。
手術による治療
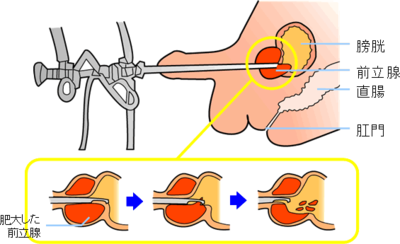
内視鏡手術(TUR-P)は麻酔下、尿道より電気メスを挿入し、肥大した前立腺(内腺)を内側より削り取り、トンネルを作ってやる方法です。手術時間は大体1-2時間です。入院は手術後だいたい1-2週間で、効果もすぐに実感できます。しかし、大きい前立腺では限界があります。
開腹手術は麻酔下お腹を切って、前立腺の内腺をくりぬく手術です。手術時間は約1-2時間です。比較的出血しますので最近では自分の血をとっておき(自己血貯血)手術にのぞみます。体に対する負担は内視鏡手術より大きいですが、効果は確実で大きい前立腺にも対応できます。入院期間は手術後約2週間と内視鏡手術よりは長くなります。
前立腺肥大症における過活動性膀胱(後述します)の併発率は30〜60%で加齢により増加します。α1遮断薬単独治療3ヶ月後の過活動性膀胱残存率は65%との報告もあります。よって、α1遮断薬+β3作動薬/抗コリン薬の併用についてです。前立腺肥大症は、尿閉のリスクがあるので併用する場合の第一選択はβ3作動薬としています。そして、さらに抗コリン薬を追加で使用するときはなるべく少量から開始し、困窮度の高い時間帯だけ効果があるように血中半減期の短いイミダフェナシン(ウリトス)を選択しています。つまり、α1遮断薬+β3作動薬+抗コリン薬の有効性も報告されています。α1遮断薬+PDE5阻害薬も蓄尿障害に効果が証明されています。
過活動性膀胱
通常、正常な人は尿意は徐々に強くなり、またある程度は我慢することができます。過活動膀胱とは、膀胱が過敏になり、突然前ぶれもなく起こる、我慢できない強い尿意、これを「尿意切迫感」と言いますが、この 「尿意切迫感」を伴う尿トラブルの病気です。

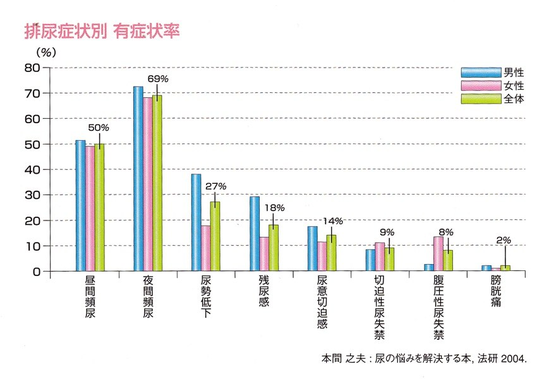
過活動膀胱では、通常頻尿を伴ないます。頻尿とは何回もトイレに行き困っていることですが、通常日中の場合は8回以上、夜の場合は1回以上(夜だけの場合は夜間頻尿といいます。)をさします。

また、尿意切迫感に続き、我慢していてもトイレまで行く前に尿が漏れてしまうことが起こります。咳やくしゃみ、重いものを持ったときに漏れる“腹圧性尿失禁”ではありませんので注意が必要です。
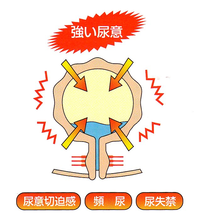
過活動性膀胱とは、膀胱が自分の意思に反して収縮する病気です。突然の強い尿意に襲われて、尿を我慢することができなくなります。実際に、失禁するかどうかは問いませんが、1〜2分の我慢もできないような「テレビドラマを見ていて、あと数分で結末が見られるのにトイレに行くことはありませんか」というような切迫感のことを言います。
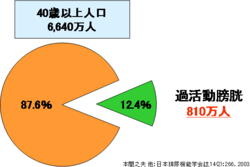
日本排尿機能学会での調査では40歳以上になると年齢と共に患者数は増加し、40歳以上の約12.4%に存在するといわれています。2003年現在40歳以上の人口が6640万人であることを考えると過活動膀胱の患者さんは810万人存在すると推測できます。もちろん年々高齢化社会が進んでいるため現在ではもっと患者数は増えていると思われます。
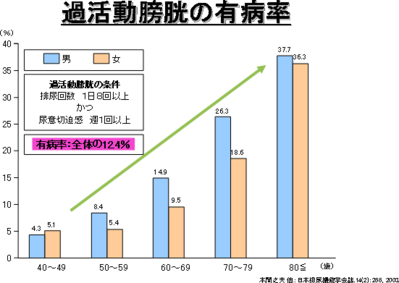
過活動膀胱は、いろいろ原因で起こります。脳と膀胱を結ぶ神経の障害で起こる神経因性のものと、それ以外の非神経因性のものがあります。通常、尿を我慢する命令は脳から出て脊髄を経由して膀胱に伝えられます。 脳や脊髄など神経が障害(脳血管障害、認知症パーキンソン病など)されるとその命令が伝わらず、膀胱がある程度尿がたまると勝手に縮もうとします。それによって尿意切迫感が起こります。また、非神経因性のものとしては、骨盤底筋のトラブルとして、女性の場合、加齢や出産によって、膀胱・子宮・尿道などを支えている骨盤底筋が弱くなったり、男性の場合、前立腺肥大で尿が出にくい状態が続くと、排尿のたびに、尿をなんとか出そうと膀胱に負担がかかることになります。これが繰り返された結果、膀胱の筋肉が異常をきたし、少しの刺激にも過敏な反応をするようになり、過活動膀胱が起きます。しかし最も多いのは原因不明のおそらくは、加齢が何らかの関与をしている特発性の過活動膀胱です。
症状はもちろん、対処行動も患者さんの日常生活と心身に大きな影響を及ぼします。そのために外出を控えたり、特にバス旅行などは行かないようにしている人も多いようです。

治療
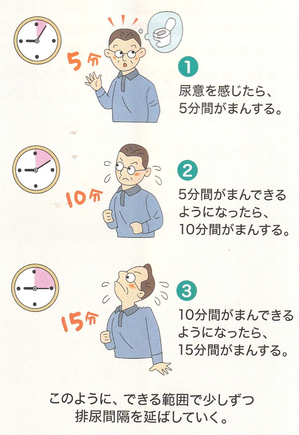
まずは膀胱訓練です。膀胱訓練とは、あまり尿が溜まっていないのに排尿する癖がついてしまうと、膀胱が小さくなったり、過敏になったりして、蓄尿できる能力が低下してしまうことがあります。このような場合は、尿意を感じた際に、少しだけ排尿するのと我慢して、膀胱に尿を貯める能力を元に戻すことで症状を改善させることができます。膀胱訓練は、尿検査で尿路感染症がないことを確認してから行います。いつもより多めの水分を摂ります。(量は決めておくと良い)尿意を感じてもトイレに行くのを我慢します。最初は2〜3分、次に5分ぐらいを目標にしていよいよ我慢できなくなったら、トイレに行くようにする練習を1週間ほど続けます。少しずつ我慢する時間を10分、15分と延ばしていきます。最終的には2時間程度我慢できるようになれば、目標達成です。
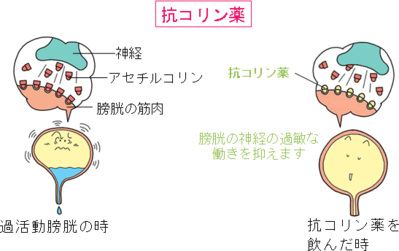
通常抗コリン剤を使用します。通常、膀胱は神経より出る物質(アセチルコリン)で支配されていますが、これが膀胱に付きすぎると、過活動膀胱が発生するといわれています。抗コリン剤はこれをブロックし、膀胱をリラックスさせます。この薬は毎日飲み続けないと元の戻ってしまいますので注意が必要です。
前立腺肥大症の患者さんで、過活動性膀胱の症状を呈している場合、安易に抗コリン剤を処方しますと、排尿困難ひいては尿閉(尿が出なくなる)になることがあります。この場合は前立腺肥大症の治療(α1ブロッカー)を優先し、残尿が軽度である(100ml以下)ことを確認してから抗コリン薬を使用します。
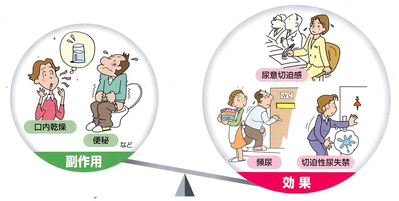
抗コリン作用の副作用は、口腔乾燥、便秘、排尿困難です。服薬のアドヒアランスを保ち、QOLを改善するためには、こまめなフォローアップが重要です。口渇については、飴やガム、氷などの対処法がいいようです。実際の臨床では、抗コリン薬は、効いているのか微妙なこともあり、コロコロと処方を変えることもしばしばです。受容体の発現の具合か、結局は元の薬が一番効いていたってこともあります。(プラセボ効果もあるようです)
| 臓器 | ザブタイプ | 作用 |
| 脳 | M1 | 記憶 注意力 覚醒 |
| 唾液腺 | M3 | 唾液分泌 |
| 心臓 | M2 | 心拍数低下 |
| 大腸 | M3 | 蠕動亢進 |
| 膀胱 | M2 M3 | 膀胱収縮 |
バップフォー(プロピベリン) 20mg 1日1回 抗コリン薬 Ca拮抗作用もあり 神経因性膀胱にも適応あり。
ベシケア(ソリフェナシン) 5mg 1日1回 抗コリン薬(ムスカリンM3選択性)
ウリトス(イミダフェナン) 1回0.1mg 1日2回 抗コリン薬(ムスカリンM1M3選択性)
デトルシトール(トルテロジン) 4mg 1日1回 抗コリン薬(ムスカリンM2M3選択性)
トビエース(フェソテルジン) 4mg 1日1回 抗コリン薬(デトルシトールの改良版)
ベタニス(ミラベクロン) 50mg 1日1回 β3受容体刺激薬(抗コリンの副作用がない)
べオーバ(ビベグロン) 50mg 1日1回 β3受容体刺激薬(抗コリンの副作用がない)
牛車腎気丸 口渇、下肢痛、腰痛、しびれ、かすみ目、排尿障害、むくみ
夜間頻尿
夜間頻尿を訴えられる患者さんが来られたら、心疾患、呼吸器疾患、腎疾患、糖尿病などの原因疾患がなければ、前立腺肥大や過活動性膀胱などを考慮する訳ですが、最近の高齢者は、やたら水分を摂っている方がおられます。(マスコミが熱中症などで脱水予防のため騒いでいる)確かに、夏の暑い時は、高齢者は口渇を自覚しにくくなっているので、水分を摂るように気をつける事は大事ですが、過度な飲水が夜間頻尿の原因と思われる患者さんも見受けられます。排尿日誌で、1日排尿量が1500ml(成人の平均)を超えておられる患者さんには、20ml/kg/日を目安に、夕食後の水分摂取を控えるように指導しています。
「脱水にならないためには1日に水は何ml飲めばいいですか?」必要な水分量は、気温や湿度などでかなり変わりますが、1日の尿量が体重の2〜3%が適量です。1日尿量が体重1kg当たり20ml未満だと脱水傾向、30mlを超えると多尿傾向と言われます。60kgの人だったら1200〜1800mlの間が妥当と言うことです。簡単に言えば、1分間に1mlくらい尿が作られていればちょうどいいわけです。1回の排尿量が200〜300mlですから4〜5時間経っても尿意を感じなかったら水分摂取が少な目かもしれないという目安になるかもしれません。また尿の色が薄ければ飲みすぎかな、濃いいと脱水かなという判定でOKです。
排尿日誌
なぜ、おしっこのトラブルが起こっているのかを調べるのが、結構難しいのです。当院では、排尿日誌で排尿パターンを調べ、腹部エコーをして残尿があるかどうか調べています。しかし、いろいろな病気が合併している場合も多いので、うまくいかない人は、水野クリニック(たつの市 泌尿器科)に紹介します。
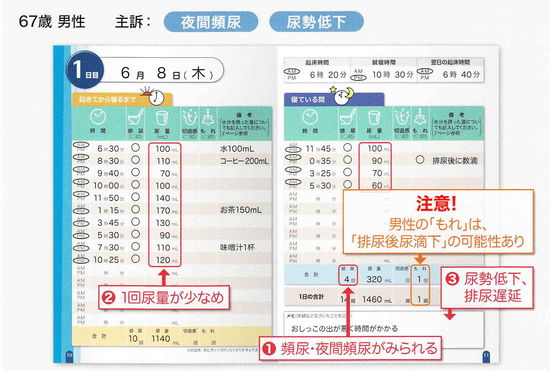
排尿日誌を付ける時、昼間と夜間をどこで区切るかですが、寝る前の排尿は昼間ですが、朝一番の排尿は、寝ている時に作られた尿ですから夜間に入れるようにしてください。(排尿回数はABで数えて、排尿量はCDで計算するとされています)これを患者さんに説明してもなかなか理解するのが難しい(僕にも難しい)ので、2日間排尿日誌を付けてもらっているのですが、1日目を付ける時に朝起きてから一番目の尿から始めて、2日目は2日目の朝起きて一番目の尿から書き始めてもらうように指導しています。
上記の症例では、主訴が夜間頻尿と尿勢低下で、排尿日誌でも頻尿(夜間頻尿も)を認め、1回尿量が少なめです。前立腺肥大症が疑われ、α1遮断薬の適応になります。もし、この症例に尿意切迫感もあれば、1回尿量も少なく、過活動性膀胱の合併も考えられます。効果が乏しければ、β3作動薬や抗コリン薬の追加も考慮します。夜間にだけ排尿回数が多くなっている場合には、睡眠障害が原因と考えましょう。昼間だけの頻尿で、乗り物や外出など特定時に尿の回数が増え、1回尿量も少なく、夜間は頻尿もなく、起床後の最初の排尿量が多い場合は、神経性(心因性)頻尿が考えられます。抗コリン薬や安定剤で治療します。頻尿もなく、1回排尿量も正常、就寝中は尿漏れがほとんどない。咳、くしゃみ、運動時に腹圧がかかる状態で尿漏れがある場合は、腹圧性尿失禁を考えます。骨盤底筋訓練がまず行われます。
排尿日誌の見るポイントは、疾患ごとに変わりますが、まずは主訴が重要です。たとえば、主訴「夜間頻尿」できたとしましょう。夜間頻尿の原因は主に3つあります。一つ目は夜間多尿です。通常、寝ている間は抗利尿ホルモンの働きで、尿を作る量が減ります。ところが、加齢にともなって抗利尿ホルモンの分泌量が減ると、寝ている間に作られる尿の量が増え、夜間に排尿する必要が生じてしまいます。心臓や腎臓の機能が低下して下半身に水分が溜まって浮腫むことも夜間多尿の原因になります。横になると下半身にたまった水分が排泄されるためです。また寝る前に脱水を気にして必要以上に大量の水分をとることが習慣になっていたり、糖尿病がある場合や塩分のとりすぎで喉が渇いて水分をとりすぎたり、アルコールの飲み過ぎも注意が必要です。二つ目の原因は、膀胱が小さくなることです。加齢によって膀胱の筋肉組織のしなやかさが失われると膀胱はあまり拡がらなくなります。そのため膀胱内に溜められる尿の量が減り、頻尿になってしまいます。また膀胱に尿がほんの少し溜まっただけでも膀胱が活動し強い尿意を感じる様になり、頻尿が切迫失禁をともなう過活動性膀胱という病気もあります。三つ目が不眠症です。睡眠時無呼吸症候群などの睡眠障害があると眠りが浅くなり夜間に起きる回数が増えます。すると本人は尿意で目覚めたと錯覚してしまいます。
1日の排尿回数と尿量は、1日8回以下、1000〜1500ml程度が正常とされています。夜間は、1回でも異常、これはきびしすぎでしょう。1回尿量は200〜400mlがほぼ正常範囲です。夜間に限らず頻尿があり、1回の尿量が200ml以下となることがたびたびある場合は、膀胱が小さくなっていることが原因の場合は、β3作動薬や抗コリン薬が使われます。β3作動薬は膀胱の筋肉を緩める作用があり、膀胱に尿を溜められるようになります。抗コリン薬は、膀胱が収縮するのを抑える働きを持っています。副作用としては口渇や便秘などが起こることがあります。
夜間尿量が、1日尿量の1/3を超える(65歳以上)場合は、夜間多尿が考えられ、治療の中心は生活習慣の改善です。1日尿量が2000mを超えていることが多く、夕食後の水分摂取(特に緑茶や紅茶、コーヒーなど)を控えるように指導します。また、たち仕事やずっと座っている時間が長い人が昼間に重力の関係で足に水分が溜まり(下肢のむくみ)それが、夜寝ている時に頻尿として現れる場合もあるようです。その対処法としては、夕方から夜にかけて散歩などの運動を行ったり、寝る4〜5時間前に足上げ体操(テレビでも見ながら、仰臥位になって足を上げて足首を曲げたり伸ばしたりだけでしながら30分ほど)これでOKです。全く症状がなくても心不全が隠れいている事もあります。BNPを測定してみるのも治療方針を決める手助けになることもあります。夜間多尿が原因となっている人には、水分摂取量の制限、塩分、アルコール、カフェイン摂取量の制限などが有効です。
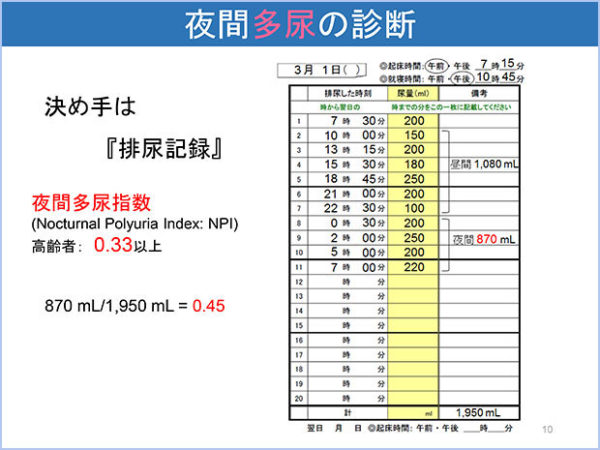
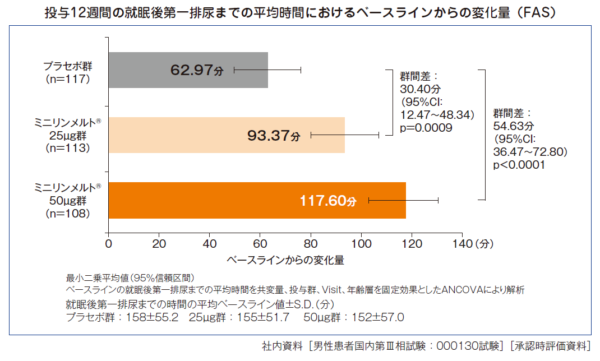
夜間多尿の診断は排尿日誌で行います。夜間多尿指数(24時間の尿量の内、夜間の尿量の割合)が33%以上を占める場合を夜間多尿とします。朝の第一排尿は夜間尿、就寝直前の排尿は昼間尿として計算します。夜間多尿の原因は多様なため、その背景疾患を検索することが重要です。夜間多尿に対する薬物治療としてはデスモプレシン(男性のみ)が推奨されています。
ミニリンメルト(デスモプレシン) 25μg 1日1回 高齢者は低容量から開始。
就寝後第一排尿までの時間を伸ばすことで睡眠の質を上げることができる。中止する例は、下肢の浮腫、嘔気、頭痛、足が攣る 低Na血症などが起こります。副作用は1日尿量が多い(2.6L)方に起こりやすいので、必ず飲水制限を指導することが大切です。低Na血症は、無症状も多いので、開始2週間目、1ヶ月目に血液検査で確認しています。
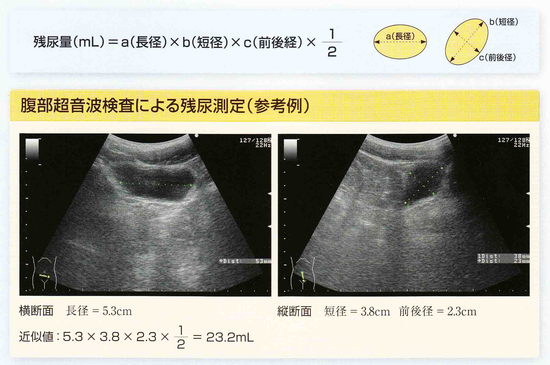
残尿量の超音波検査では、横断面で長径、縦断面(矢状断)で短径と前後径を測定します。長径で、5cmを超えていたら残尿を疑います。排尿後、50ml以上で残尿ありと判定されます。薬を出す前に残尿測定をしておくと役立つこともあります。尿がたくさん出ているという訴えでも残尿がある場合もあり、抗コリン剤を出すと尿閉を起こしかねません。
頻尿の定義は、排尿回数だけは決まらず、その回数が多いことによって、日常生活に支障が出てくる愁訴の訴えがある場合を言います。一般的には日中8回以上、夜間2回以上の排尿回数がある時に愁訴として出やすいとされています。
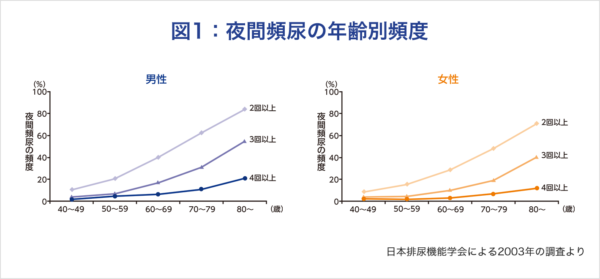
年齢とともに夜間頻尿の訴えが増え、回数自体も増加することが示されています。男性では、夜間排尿回数が2回以上の人は、50歳代で20%、60歳代で40%、70歳代で60%、80歳以上で80%と増え、また、年齢とともに3回以上、4回以上の割合が増えることが示されています。薬を処方するかどうかの決め手は、患者さんが困っているかどうかです。症状の頻度と困窮度の関係のアンケート調査では、昼間頻尿は15回以上とかなり辛抱強い感じで、夜間頻尿は3回以上、尿意切迫感は1日5回以上、切迫性失禁は週1回でも受診動機になるようです。
腹圧性尿失禁
腹圧性尿失禁は、せきやくしゃみをした瞬間や力んだり重いものを持ち上げるなど、腹圧が急に高まるような動作をしたときに少量の尿が漏れてしまう状態です。腹圧性尿失禁は、若い女性や中年の女性の尿失禁で最も一般的なタイプで、 40歳以上の女性の約半数が経験していると言われます。
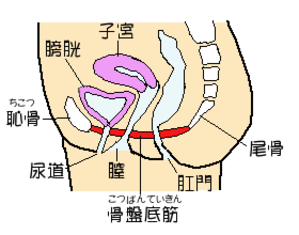
女性の下腹部には、膀胱や子宮や膣、卵巣、尿道などの大切な内臓が骨盤の中に保護されていますが、そのような内臓を支えている筋肉が「骨盤底筋」です。 腹圧性尿失禁は、「骨盤底筋」のゆるみにより生じます。加齢によりこの骨盤底筋が弱り、ゆるんでくると膀胱や膣も下がり、尿道が圧迫されるようになります。そこにくしゃみや咳などで圧力が加わるとちょっとした力でも尿漏れが起きてしまうのです。女性の尿道は男性に比べて短く、骨盤底筋ももともと弱いために、ゆるみやすくなると言われています。また、出産、骨盤の手術、便秘、肥満なども余分な重さが膀胱を圧迫するため、尿失禁の発生や悪化の原因になります。

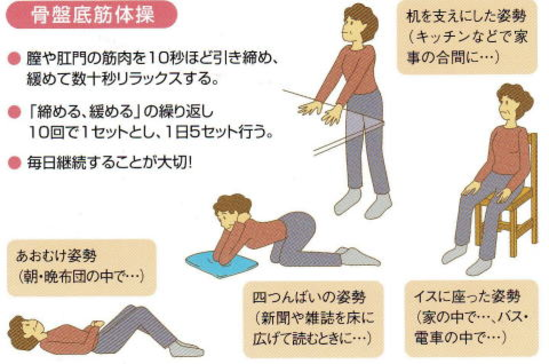
骨盤底筋体操
具体的に膣と肛門を意識的に緩めたり締めたりする体操です。 骨盤底筋を鍛えるには、肛門や膣をギューっと締めて10秒くらいたったら力をゆるめて30秒くらいリラックスするという方法を10回繰り返してください。リズミカルに10回締めることを1セットとし5-10セットを1日2回行なうとよいでしょう。このようなトレーニングを3ヶ月ほど続けると、腹圧性尿漏れの3人に2人は改善されます。尿漏れを起こしていない方も、このトレーニングを行う事によって尿漏れの予防をする事ができます。

薬物療法ですが、外尿道括約筋に作用するβ2刺激薬のスピロペント(喘息の治療薬)やトフラニール(膀胱を弛緩し、尿道を収縮)、葛根湯(α刺激作用)などが使われていますが、効果には個人差があるようです。
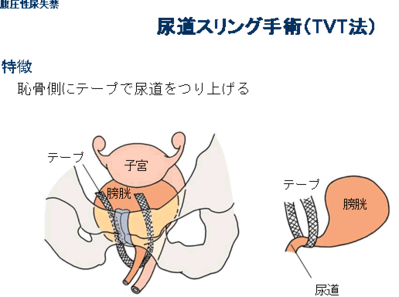
手術療法ですが、現在最も多く行なわれている手術は尿道スリング術といって、尿道を恥骨側に人工のテープでつる手術です。手術は局所麻酔でもでき、時間も30分から1時間ぐらいで、手術成績もいいようです。

尿失禁
尿失禁は(1)腹圧性尿失禁(2)切迫性尿失禁(3)溢流性(いつりゅうせい)尿失禁(4)機能性尿失禁の4つに分類されます。(1)(2)は前述(3)溢流性(いつりゅうせい)尿失禁は文字通り、膀胱が尿で満杯になってしまって、尿がダラダラとあふれて漏れてくる尿失禁のことをいいます。尿を出し切ることができないためトイレに行く回数が増えたり寝ている間に漏れてしまったり、少しずつ尿があふれてくるため漏れていることに気づきにくいということもあるようです。溢流性尿失禁はさまざまな病気が原因になっています。代表的な疾患に前立腺肥大症がありますので、溢流性尿失禁は男性に多くみられます。その他、前立腺癌や直腸癌、子宮癌の手術後などに膀胱周囲の神経の機能が低下してしまっている場合、子宮脱などで尿道が開かなかったり、糖尿病も末梢神経障害が起こしたり、脊椎の疾患や怪我による損傷も膀胱の収縮がうまく調節できなくなって溢流性尿失禁を引き起こします。残尿が多くなると尿路感染症を合併しやすくなったり、腎臓から膀胱への尿の流れが妨げられることで腎不全をきたすようなこともあります。(4)機能性尿失禁は、排尿機能は正常で残尿も認めませんが、運動機能の低下や認知症が原因で生じる尿失禁です。たとえば、歩くことが困難なためトイレに行くまでに間に合わずに漏れてしまう、認知症のためにトイレで排尿するということ自体が理解できずに漏らしてしまうといった場合です。このような場合は、薬物治療というよりはリハビリや介護、生活環境の見直しなどで改善していく必要があります。尿失禁があると言っても(2)切迫性尿失禁(3)溢流性尿失禁では、治療法が全く異なります。切迫性尿失禁の治療には、抗コリン薬やβ3(ベータスリー)受容体作動薬などの薬物療法が有効ですが、抗コリン薬は、溢流性尿失禁が悪化させます。溢流性尿失禁を改善するためには、原因になり得る薬剤を確認しておくこと、尿を出にくくしている原因に対しての治療が必要で、前立腺肥大であれば前立腺を小さくする薬や手術を行いますが、頻尿治療剤の投与をおこなえば症状は悪化することが多く、薬物での治療は困難で、多くの場合は、手術や間欠導尿(1日に3〜6回程度、カテーテルを尿道から膀胱に入れて、その都度尿を取り除くこと)などが必要です。
神経因性膀胱
おしっこを溜めたり、出したりすることは、脳や脊髄からの命令でコントロールされているというお話しは、最初に書きました。だから、脳が病気になったり、脊髄がやられたり、糖尿病や下腹部の手術などで膀胱へ行く末梢神経が障害を受ければ、尿が出にくくなったり、反対にもれてしまったりするわけです。原因は、たくさんありますが、これを神経因性膀胱といいます。(症状として、過活動性膀胱ということもあります)
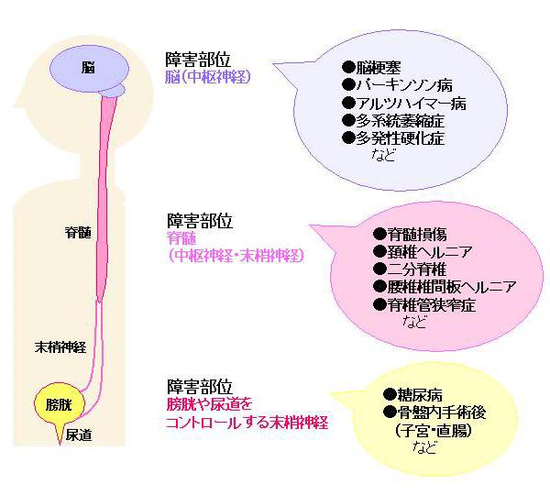
過活動性膀胱と神経因性膀胱
過活動性膀胱と神経因性膀胱の原因には、かなり重複が見られる。違いは、過活動性膀胱は、「尿意切迫感」が必須である点と原因として神経障害以外に、前立腺肥大や特発性のものが少ないないという点です。例えば、脳梗塞後遺症として尿意切迫感を訴えた場合は、過活動性膀胱でもあり、神経因性膀胱でもあるわけです。

尿閉
「尿がまったく出ない」という状態を指します。尿閉の原因としては、高齢男性の前立腺肥大症が最も多く、薬物療法か内視鏡手術が必要です。したがって、尿閉が出現するのは原則として男性に多く、前立腺が大きい人の方が尿閉になりやすい傾向があります。他に、膀胱がんや前立腺がん、尿道狭窄でも尿閉になります。また、直腸がんや子宮がんの手術の後の状態で膀胱の働きをコントロールしている神経に障害がある場合に膀胱の収縮が不十分になり尿が出ないということが時に起こります。脳梗塞や脳出血の後遺症として、膀胱の神経障害によって起こる尿閉もあります。このような病気を神経因性膀胱といいます。長時間の座位、飲酒、時には咳止め薬、感冒薬、精神安定剤、不整脈のくすりなどが誘因になることがあります。したがって、このような時には、男性も女性も尿閉になることがあります。膀胱内に尿が多量にたまって尿を出したいのに排尿できず、下腹部が膨れて痛み、エコー検査で膀胱に尿が充満していれば尿閉です。緊急処置として尿道からカテーテルを挿入して、膀胱にたまっている尿を排出させる必要があります。500ml以上、時には2Lも溜まっている場合があります。尿を完全に排出させたら、すぐにカテーテルを抜いてしまう方法(導尿)と、しばらく尿道にカテーテルを挿入したままにする方法(尿道カテーテル留置)があります。