麻疹
| 麻疹/風疹混合ワクチン |  |
| 区分 | 定期 |
| 種別 | 生 |
| 投与経路 | 皮下注 |
| 1回投与量 | 0.5ml |
| 合計接種回数 | 2回目 |
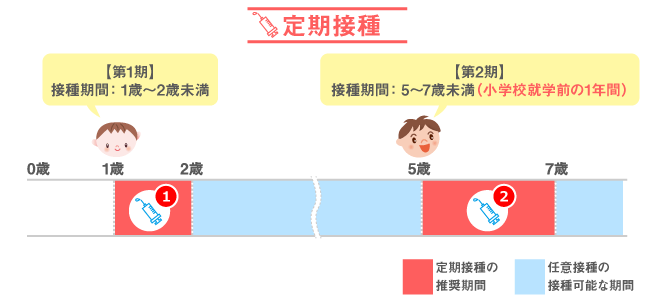
| 標準スケジュール | 1回目:1歳 2回目:5歳以上7歳未満かつ、小学校入学1年前〜入学前日 |
| Catchupスケジュール | 1回目:同定し次第すぐに 2回目(定期接種として):13歳になる年度の1年度間、または、18歳になる年度の1年度間(平成20年4月1日〜平成25年3月31日の時限施策として) 2回目(任意接種として):1回目の4週間後 |
| ブースタースケジュール | 日本では特に勧告されていない |
| 接種料 | 6720円(麻疹のみ)公費負担でない方 10500円(麻疹/風疹(MR)) 公費負担でない方 |

麻しんは命定め
その昔、「痘瘡(天然痘)は器量定め、麻しんは命定め」と言われていました。麻しんにかかったら、生きるか死ぬかわからないということです。 おそらく栄養状態が悪く、医療も未熟だった当時では、たやすく肺炎や脳炎などを併発し、命とりになったのであろうと想像されますが、 医学が進み栄養状態がよくなった現在でも10人かかると4人は入院が必要なるぐらい重症な病気です。根本的な治療法がないという意味では「命定め」の病気であることに変わりはありません。
風疹は、症状が麻疹に似ているため「三日ばしか」と呼ばれています。麻疹は症状が10日間ほど続きますが、風疹は3日ほどでよくなるからです。
麻しんは、感染力はきわめて強く、空気感染もあるので、麻疹の免疫がない集団に1人の発症者がいたとすると、12~14人の人が感染するとされています。(インフルエンザでは1~2人で、約5倍の感染力を持っています)不顕性感染(感染はしても発症しない=症状がでない)はほとんどなく、感染した90%以上の人が発症します。 麻疹の主症状は発熱が約1週間続き、カタル症状も強いため、合併症がなくても入院を要することが少なくなく、回復までには時間のかかる重症な病気といえます。 日本のように医療が発達した国においても、命に関わることがある、重症感染症の一つなのです。予防接種で予防できるにもかかわらず、麻疹にかかって命をおとしたり、重度の後遺症を残したりすることがないように、発症する前に予防をすることが最も重要です。
麻疹/風疹ワクチンのスケジュール
母体由来の麻疹特異IgG抗体があると、接種した麻疹ワクチンウイルスの増殖が十分でないため、母体由来の抗体がほぼ消失したと考えられる生後1歳以降の児に接種を行う国が多い。我が国における現行の予防接種法では、生後12カ月~90カ月未満を接種年齢としているが、麻疹ワクチン接種は、疾患に罹患した場合の重症度、感染力の強さから考え、接種年齢に達した後なるべく速やかに、少なくとも生後12~15カ月に接種することが望ましい。 また、生後6か月以降は母親由来の免疫が減弱するため( 最近は予防接種もせず、麻疹にもかからずに育ち麻疹の免疫を持たないまま出産するお母さんや、予防接種のみで麻疹にかかったことも、麻疹の患者さんに接する機会が少なかったために免疫の程度が弱いお母さんも増えています。このようなお母さんから生まれた赤ちゃんはお母さんから十分な麻疹の免疫がもらえないため6ヶ月よりもっと早い時期から麻疹に感染する危険があります)麻疹流行期や保育園などで集団生活をしている場合は、緊急避難的に1歳以前にワクチンを接種する選択もあるが、この場合の接種は定期接種ではなく、任意接種として有料で実施することになります。ワクチン接種により、95%以上の人が麻しんウイルスに対する免疫を獲得することができると言われています。麻疹は子供だけの病気ではありません。実際に脳炎になっているのは、20前後の若い人が多いのです。頑張って大学へ入ったり、就職したり、結婚したり・・・バラ色の人生が、無残にも。転ばぬ先の杖です。必ず、受けておきましょう。


麻しんワクチンの副反応
1回目のワクチン接種後の反応として最も多く見られるのは発熱と発疹です。 接種当日から発熱や発疹がみられることがあります(約2~5%程度)。また、7日目くらいから、約20パーセントの人に発熱、発疹といった軽いはしかに似た症状がでますが、これは麻しんウイルスの性質のためで、いずれも軽症でありほとんどは 1~2日で自然に治ります。 アレルギー反応としてじんま疹を認めた方が約3%、また発熱に伴うけいれんが約0.3%に見られます。(熱性けいれん既往者に対しては、発熱性疾患罹患時と同様の方法で抗けいれん剤(例:ジアゼパム坐剤)による予防が可能です。)2回目の接種では接種局所の反応が見られる場合がありますが、発熱、発しんの頻度は極めて低いとされています。稀な副反応として、脳炎・脳症が100万~150万人に1人以下、 亜急性硬化性全脳炎(SSPE)が100万~200万人に1人みられます。 の頻度で報告されていますが、ワクチンとの因果関係が明らかでない場合も含まれています。しかし、自然に罹患した場合には、数千例に1例以上が重篤になり、現在、毎年、80人が犠牲になっていることを考えれば(予防接種の被害者の方たちがいることは承知の上のお話です)ワクチンの有用性は、
火を見るより明らかです。また、麻しんワクチンは、ニワトリの胚細胞を用いて製造されており、卵そのものを使っていないため卵アレルギーによるアレルギー反応の心配はほとんどないとされていますが、当院では、重度の卵アレルギー(アナフィラキシー反応の既往のある人など)のある方は、小児科の医師に紹介しております。 また、麻しんの患者さんに接触した場合、72時間以内に麻しんワクチンの予防接種をすることも効果的であると考えられています。接触後5、6日以内であればγ-グロブリンの注射で発症を抑えることができる可能性がありますが、現在は、安易にとれる方法ではありません。
やっとこさ、輸出から輸入へ
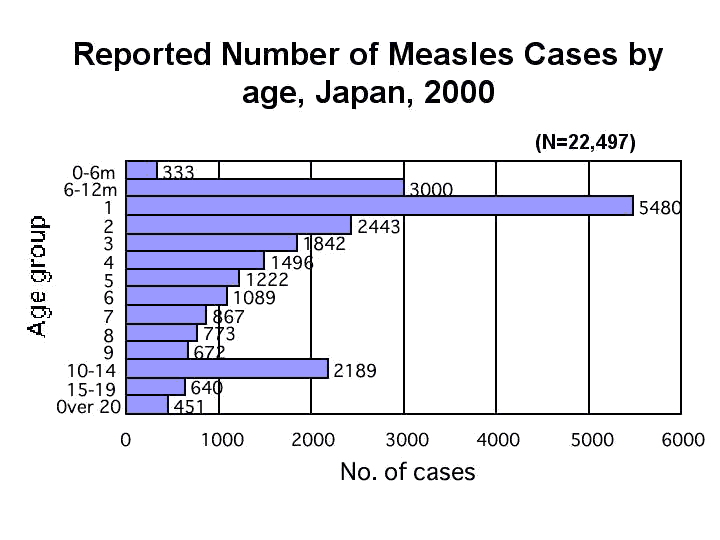
過去1984年と1991年に全国流行があり、その後は毎年地域的な流行が反復している。感染症発生動向調査では、国内約3,000の小児科定点から年間約2万例の報告があり、実際にはこの10倍以上の患者が発生していると考えられています。この中で2歳以下の罹患が約60%を占めており、罹患者の95%以上が予防接種未接種です。
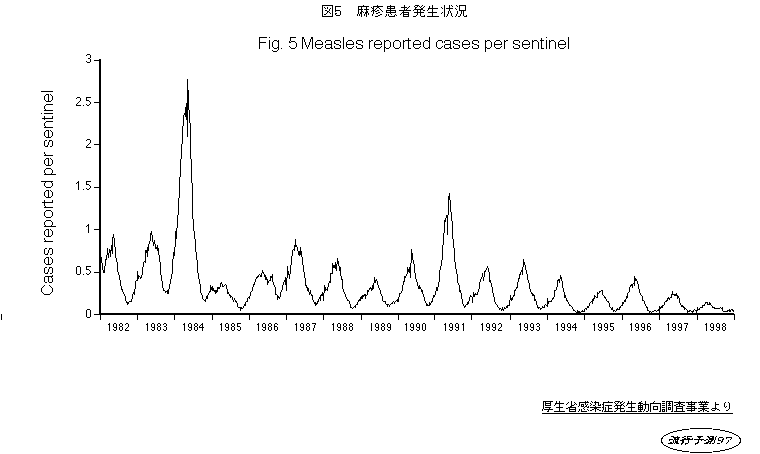

南北アメリカをはじめ、北欧、オーストラリア、南アフリカ共和国など多くの国が麻疹を根絶し、「はしかはもうほとんど見ない病気」となっているなかで、日本は、いまだアフリカ、アジア諸国と同じように麻疹患者が発生し、米国疾病管理予防センター(CDC)の報告でと、日本は米国に最もたくさんの麻疹を輸出している国という不名誉なレッテルを貼られていたのです。

麻疹ゼロ作戦
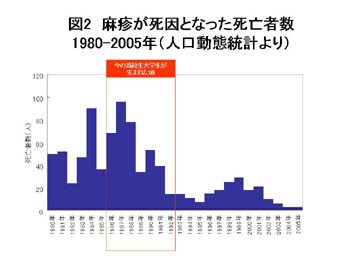
文部科学省と厚生労働省は、2012年までにはしか(麻しん)を排除(ゼロにすること)を宣言しました。日本から麻疹が排除されたと宣言するためには、WHOの基準で、輸入例を除いて、麻疹の発生が1年間に人口100万人あたり1人(約120人/年)未満にならなくてはなりません。そのためには、まずは95%以上の予防接種率により国民の95%以上が麻しんに対する免疫を維持していることが重要です。 しかし、結局は、2012年までには間に合いませんでしたが、2015年に、世界保健機関(WHO)より、西太平洋地域としては、オーストラリア、マカオ、モンゴル、大韓民国、ブルネイ・ダルサラーム、カンボジアに次いで、麻疹の排除状態にあることが認定されました。
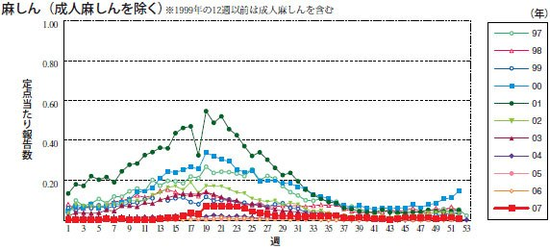
日本では、麻疹の予防接種は1978年から定期接種として開始されましたが、1984年、1991年の全国的な流行のほか、2001年の全国流行では約27万8千人の患者が発生していたと推計される大きな流行となり「はしかなんて子どもの病気でしょ」とは、言えない時代になっています。その後も小中規模の地域的流行が繰り返されています。10代から20代の人たちの中には、今まで一度も麻しんの予防接種を受けていない人もいます。麻しんワクチンの中途半端な接種率では、自然に感染する人はある程度は少なくなりますが、麻しんウイルスにさらされる機会が減少しましたため、幼少時にワクチンを1回のみ接種していた当時の10代から20代の人は免疫が強化されておらず、時間の経過とともに免疫が徐々に弱まって来ている人がいたことも原因の一つと考えられています。そもそも予防接種は、数%程度の人には十分な免疫がつかないことが知られています。そのような人達が蓄積してきているのです。
我が国では通常春から夏にかけて流行してきました。
麻疹ウイルスは、従来の国内で流行っていた土着株は赤色(D5型)は、2008年でパタっと消えています。(2010年5月を最後に検出されていません)2010年からは、D9やD4などヨーロッパや東南アジアで流行っている株しか見つかっていません。2013年からはB3型が最も多く検出されています。国外から入って来た麻しんウイルスで、国内でパラパラと流行するって感じになっています。日本もやっと、麻疹の輸出国から輸入国へなったわけです。これらの散発的な流行をも抑えるためには、95%以上の接種率が求められるわけです。
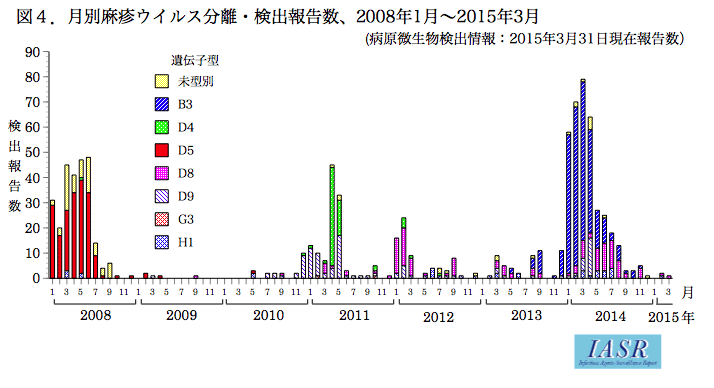
しかし、麻しんの発生数が500例ぐらいまで下がってくると、接種率だけでは、約120人未満/年を達成することはできません。本当は麻しんでないものを排除することを考えなければなりません。そのためには、今までのようにどんぶり勘定(臨床診断)だけでは、紛れ込みが減りません。つまり、医療機関は麻疹と臨床診断した時点で、全例に保健所でも速やかに麻しんの遺伝子検査(RT-PCR法)を実施する必要があります。
日本では、歴史的に予防接種は学校での集団接種として行われ、ほぼ強制接種でした。1989年に麻疹、おたふく風邪、風疹の三種混合ワクチンであるMMRワクチンが導入されましたが、おたふくかぜワクチンに不良ロットがあり、髄膜炎を起こす副作用が多数発生する事件が起こりました。結局は原因がうやむやになったままで1993年に中止となり、その後1994年には予防接種法が改正され、個別接種になりました。アメリカでは、建国以来、個人主義・自由の国で集団での強制接種の歴史ありませんが、麻疹の発生はほどんどありません。それは、幼稚園や小学校は予防接種をしていないと入れないシステムが確立されており、実際にはほとんどの子どもが麻疹ワクチンを受けているからです。接種することは義務でも強制でもなありませんが、社会のしくみとして、接種済みの診断書の提出が義務付けられているわけです。ただ、個別接種として、国民に丸投げして、それで責任を果たしていると勘違いしているとしか思えません。
日本では、最近でも、薬害エイズ問題をみてもわかるように、被害が隠されたり、すぐに対策が取られなかったり、悪い歴史が繰り返されており、いくら厚生労働省や医師が安全だと言っても、信用できないという根強い不信感もあると思います。世の中的には、個別接種への流れは止められないようです。
なぜ、予防接種の接種率が上がらないのか? 麻疹ワクチンを受けなかった理由を尋ねたアンケートでは「危険だと思うから」という積極的に拒否される理由(いわゆるワクチンを悪者にしている人)はせいぜい1〜2%程度だけであり、実際には「両親が忙しくて行けなかった」「重要なものだと思わなかった」「単純に接種機会を逃していた(忘れていた)」といった回答が多く、水ぼうそうやおたふくかぜと同じように(本来はこれらも定期接種に組み込むべき)はしかもみんながかかる病気、保育園でもらえたら・・・などと安易に考えているお母さんもかなりいるようで、知識の欠如やそのあたりを行政がしっかり行うべき広報の不十分さなどがこの問題を大きくしているのであろうと思われます。


福井県のMR接種率はなぜ高い?
福井県のMR接種率は、全国トップで、1期の接種率は95%以上である。個別接種で高い接種率を達成している要因として、広報などの不特定多数への呼びかけよりも、就学時健診やダイレクト・メールによる未接種者への直接勧奨の方が有効であったとしている。そのためには未接種者をいつでも容易に把握できる体制が必要であり、県内全自治体で予防接種台帳を整備・管理し、正確な予防接種(済)率が算定できる体制を整えてきた。これを日本全国で実施すべきである。(橋本剛太郎談)
臨床症状
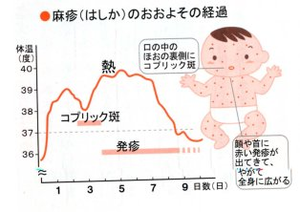
(1)前駆期(カタル期)
感染後にリンパ節、脾臓、胸腺など全身のリンパ組織を中心に増殖するし、潜伏期10~12日を経て発症します。38 ℃前後の発熱が2~4日間続き、 倦怠感(小児では不機嫌)があり、 上気道炎症状(咳嗽、鼻漏、くしゃみ)と結膜炎症状(結膜充血、眼脂、羞明)が現れ、次第に増強します。最初は、普通のかぜと変わりませんが、目やにがでるのが、かぜとはちょっと違うかな?程度です。 乳幼児では消化器症状として下痢、腹痛を伴うこともよくあります。
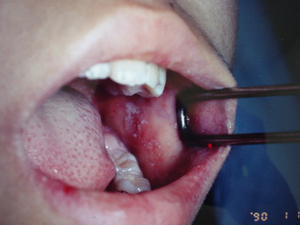
そのうち熱が下がりかけて治ったかなと思う頃に、口腔内のほほの内側、臼歯対面にやや隆起し紅暈に囲まれた約1mm 径の細かな白色小斑点(コプリック斑)が見られ、麻疹の特徴的所見として診断的価値がありますが、その後の発疹出現後2日目の終わりまでに急速に消失してしまいます。発症した人が周囲に感染させる期間は、最初の発熱する前日から発疹出現後全身に広がる4~5日目くらいまでで(褐色斑が消退する時期は感染性なし)このコプリック斑が出ているカタル期が他の人への感染力が最も強力な時期です。
(2)発疹期
カタル期での発熱が半日くらい一時的に1℃程度下降した後、再び高熱(2峰性発熱)が出るとともに、特有の発疹が、毛髪線から始まり、前額部、 耳後部、頚部に出ると、翌日には顔面、体幹部、上腕におよび、2日後には四肢末端にまで広がります。この3~4日間、発熱(39.5 ℃以上)が続きます。発疹は米粒大〜小豆大の点状で、はじめ鮮紅色扁平ですが、まもなく皮膚面より隆起し、融合して不整形斑状(地図上の斑丘疹)となります。指圧によって退色し、一部には健常皮膚を残します。発疹は次いで暗赤色となり、5~6日持続した後、出現したのと同じ順序で消退し、あとに色素沈着を残します。発疹期にはカタル症状は一層強くなり、特有の麻疹様顔貌を呈します。
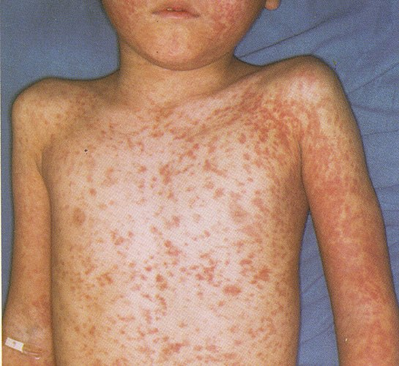

(3)回復期
発疹出現後3~4日間続いた発熱は解熱し、全身状態、元気さが回復し、カタル症状も次第に軽快してきます。 発疹は退色し、黒ずんだ色素沈着となり、しばらく残ります。 僅かの糠様落屑がある。合併症のないかぎり7~10日後には回復します。
◎合併症
医療が進歩したといえど、世界中どこを探しても、麻疹の特効薬はありません。対症療法が中心となりますが。入院率は平均40%、合併症は5歳以下あるいは20歳以上で多くみられ、頻度は約30%と言われ、その約半数が肺炎で、 最も重症の合併症が、脳炎です。この二つの合併症は麻疹による二大死因となり注意が必要です。また、麻疹ウイルスの持続感染によると考えられている亜急性硬化性全脳炎(SSPE)が麻疹患者の100万例に5~10例おこると言われています。進行性の神経症状、痴呆症状を示し、最終的には死に至る予後不良の疾患ですが、米国では 麻疹ワクチンの普及により激減しました。
脳炎:1,000例に1例の割合で脳炎を合併する。発疹出現後2~6日頃に発症することが多い。麻疹の重症度と脳炎発症には相関はない。患者の約60%は完全に回復するが、20~40%に中枢神経系の後遺症(精神発達遅滞、痙攣、行動異常、神経聾、片麻痺、対麻痺)を残し、致死率は約15%である。
亜急性硬化性全脳炎(subacute sclerosing panencephalitis :SSPE)
麻疹が怖い病気である理由のひとつに、亜急性硬化性全脳炎という病気を発症することがあります。 この脳炎は、麻疹が治ってから数年から10年ほど経ってから発症します。学校の成績がおちる、性格が変化する、動作が鈍くなる、ひきつけがおきるといった症状で始まります。その後、動くことができなくなり(ミオクローヌスなどの錐体・錐体外路症状)発症から平均6~9カ月で 意識がなくなって死亡する進行性の極めて重症の脳炎です。発生頻度は、麻疹罹患者10万例に1人、麻疹ワクチン接種者100万人に1人です。
診断
1. 全身の発しん(回復期には色素沈着を伴う)
2. 38.5 ℃以上の発熱
3. 咳嗽、鼻汁、結膜充血などのカタル症状
なお、コプリック斑の出現は診断のための有力な所見となる
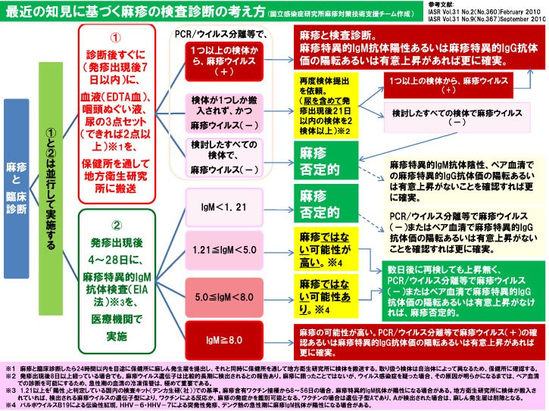
以上の所見より、症状や所見から麻疹を疑った場合、麻しんの一般的な検査診断法としては、急性期に麻しんIgM抗体の検出、または急性期と回復期のペア血清による有意な抗体価上昇(HI法)で確認することでした。血液検査では、白血球減少、好酸球減少、LDH高値などが見られる。
わが国の麻しんのサーベイランスは1981年に厚生省の事業として定点把握調査が開始されました。1999年からは「感染症の予防及び感染症の患者に対する医療に関する法律(感染症法)」に基づき、全国約3,000ヵ所の医療機関(15歳以上は、全国約500ヵ所の病院)から週に一回まとめて届けられていました。麻しんは、感染力の非常に強い感染症であり、迅速かつ正確に感染者を把握することが感染の拡大阻止、さらには社会的混乱を最少にすることに有効です。##2008年からは全数把握疾患となり、麻しん患者と診断した医師すべてに、届出基準に基づく1例毎の届出が義務付けられています。
医療機関は麻疹と臨床診断した時点で、可能な限り24時間以内に最寄りの保健所に届出を行い、自身の民間の検査センターで麻疹抗体価の測定(健康保険適用)を実施すると同時に、2014年の法改正において、原則として全例に保健所に急性期(カタル期から発疹出現後3日以内の分離率が高い。発疹の色素沈着以後は検出されない)の臨床検体(EDTA加血液、咽頭ぬぐい液、尿の3点セット)を、地方衛生研究所でRT-PCR検査を施行(尿は遅くれても麻疹遺伝子が見つかる)さらに陽性だった場合、麻しんウイルスのgenotype解析を実施します。麻しん検査診断により得られるウイルス遺伝子を解析することによって、ウイルスの由来、移動コース等のトレースが可能になり、感染源の同定、あるいは海外からの輸入例か否かの判断ができます。
麻疹、風疹を診断したら、直ちに保健所に届け出ることになりました。

修飾麻疹とは
麻疹に対する免疫は持っているけれども不十分な人(以前は母体由来の移行抗体が残存している乳児や、ヒトガンマグロブリン製剤を投与された後に見られていました。最近では、麻疹ワクチン既接種者がその後麻疹ウイルスに曝露せず、ブースター効果(免疫増強効果)が得られないままに体内での麻疹抗体が減衰した) が麻疹ウイルスに感染した場合、軽症で非典型的な麻疹を発症することがあります。このような場合を「修飾麻疹」と呼んでいます。例えば、潜伏期が延長する、高熱が出ない、発熱期間が短い、コプリック斑が出現しない、発疹が手足だけで全身には出ない、発疹は急速に出現するけれども融合しないなどです。しかし、その感染力は弱いものの周囲の人への感染源になるので注意が必要です。通常合併症は少なく、経過も短いため、風疹など他の発疹性疾患と誤診されることもあります。

麻疹(Q & A)
Q 妊娠しているのですが・・・
A 妊娠中に麻しんに罹ると流産や早産を起こす可能性があります。妊娠前であれば未接種・未罹患の場合、ワクチン接種を受けることを検討すべきですが、既に妊娠しているのであればワクチン接種を受けることが出来ませんので、麻しん流行時には外出を避け、人込みに近づかないようにするなどの注意が必要です。また、妊娠されていない場合であっても、接種後2カ月程度の避妊が必要です。おなかの赤ちゃんへの影響を出来るだけ避けるためです。
Q 外国で麻しんになると大変?
A 特に麻しんの発生がない、あるいは非常に少ない国・地域(アメリカやヨーロッパの先進国)では、滞在中に麻しんを発症すると、感染の拡大防止のため、発症した本人の移動制限だけでなく、同行者の移動も厳しく制限されることがあるので大変なんです。
Q 麻しんに罹ったことがあるのですが・・・
A 今まで麻しんに罹ったことが確実である場合は、免疫を持っていると考えられることから、予防接種を受ける必要はありません。しかし、麻しんかどうかは、臨床診断では明らかでない場合が多いとされています。もし、麻しん又は風しんの片方に罹ったことがあっても、他方には罹っていない場合、定期接種対象者は麻しん風しん混合ワクチンの接種を定期として受けることができます。
Q 川崎病に罹って、γグロブリン治療をしたのですが・・・
A 乳児期後期まで母親からの移行抗体が持続している場合があり、その場合はワクチンウイルスが母親の免疫で中和されてしまうため、十分な抗体が産生されない可能性があります。同様に、γグロブリンを投与された後は、6 カ月未満の乳児と同様の理由で効果が得られないため、3カ月間は接種を行わない。川崎病などの治療で大量療法を受けた場合には、6カ月間あける必要があるとされています。