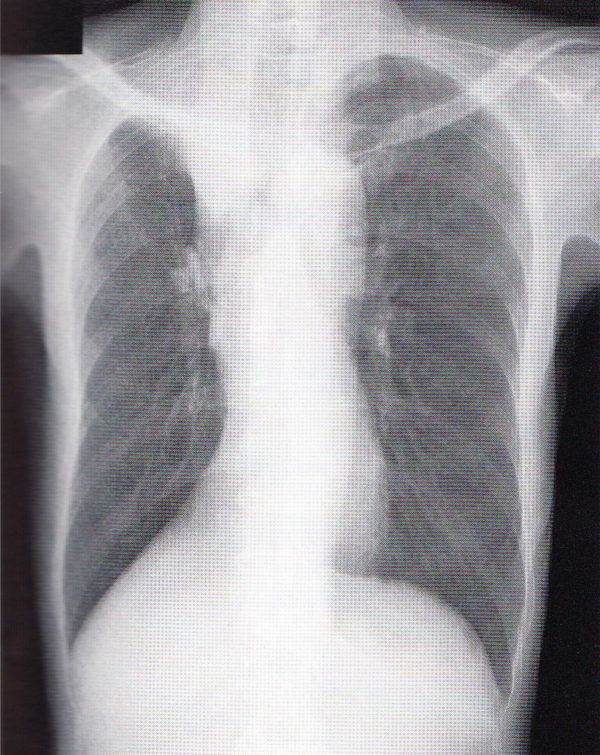
胸部レントゲン
真ん中にある左側(向かって右)に少し出っ張った白い固まりは心臓です。
X線は、骨や心臓などは通過しにくく、肺などは通過しやすいため、通過した後のX線をフィルムにあて感光させると、骨や心臓は白く、肺は黒く映つります。心臓の上にくっついている丸いのは大血管です。胸部レントゲンに写る組織のうち、水の密度に近いのは心臓、血管、骨、腹部臓器などです。空気の密度に近いのは肺です。水(白い陰影)と空気(黒い陰影)の境界には線が見えるようになります。つまり、肺に接する構造物が線を作っていると考えましょう。ただし、視線の方向が境界に対して接線となる場合に限ります。
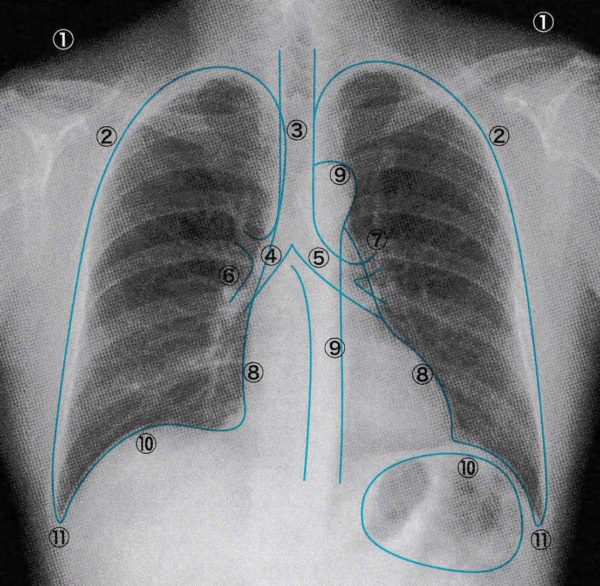
①身体の外縁
②肺の輪郭
③気管〜気管分岐部
④右主気管支
⑤左主気管支
⑥右肺動脈〜血管影
⑦左肺動脈〜血管影
⑧心陰影
⑨大動脈弓〜下行大動脈
⑩横隔膜、胃泡
肺野の区分
まずは、胸部レントゲン正面像における、場所を表す言葉を覚えましょう。
肺野をだいたい1/3ずつに分けて上肺野、中肺野、下肺野と分けます。
肺尖(鎖骨より上)と肺門部(肺動脈、主気管支近辺)は病変が多いので付け足して5つの場所です。
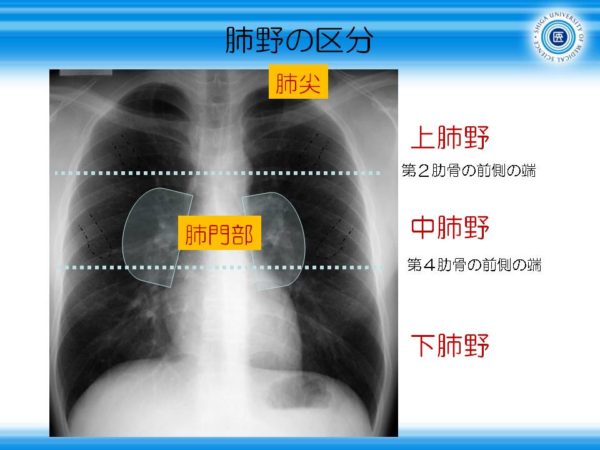
(滋賀医大の長尾先生の講義より)
とりあえずは、ここまででも十分なんですが、言葉を正確に伝えるためには、肺葉、肺区域の言葉も知っておく必要があります。よく間違うのは、上肺野には上葉が含まれる、これはいいのですが、中肺野には中葉は含まれておらず、上葉(S3下部)と下葉(S6)が含まれています。下肺野には右中葉左舌区(S4S5)と下葉が含まれています。
肺葉及び肺区域の解剖は、胸部CTの読影には必要ですね。
 肺は肺葉に分けられます。
肺は肺葉に分けられます。
右肺:上葉、中葉、下葉 の3葉。
左肺:上葉、下葉 の2葉。
にそれぞれ分けられます。左肺の右肺でいう中葉にあたる部位は舌区と呼ばれますが、上葉の一部です。
右肺を肺葉に分ける構造は以下の2つです。
斜裂=大葉間裂(major fissure(メジャーフィッシャー))→上葉・中葉と下葉を分ける。
水平裂=小葉間裂(minor fissure(マイナーフィッシャー))→上葉と中葉を分ける。
一方で左肺は2葉であり、分ける構造物は1つのみです。
斜裂=大葉間裂(major fissure(メジャーフィッシャー))→上葉と下葉を分ける。
肺は左右対称ではありません。。


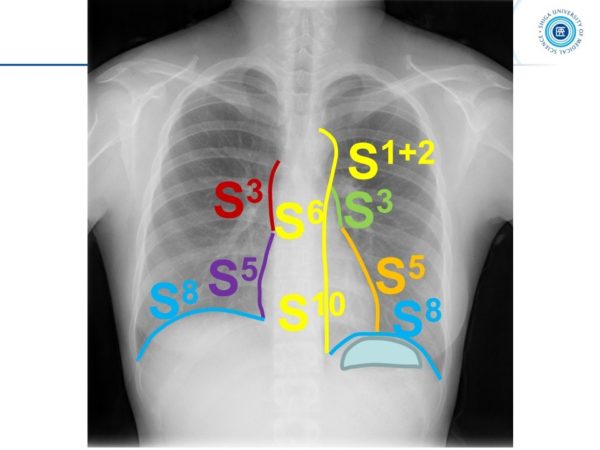
肺葉はさらに肺区域に分けられます。肺区域も左右対称ではなく、左はS1+2と表現したり、S7が存在しません。

右肺葉に存在する肺区域は以下の通りです。
右上葉の肺区域:S1,S2,S3
右中葉の肺区域:S4,S5
右下葉の肺区域:S6,S7,S8,S9,S10
左肺葉に存在する肺区域は以下の通りです。
左上葉の肺区域:S1+2,S3,S4,S5
左下葉の肺区域:S6,S8,S9,S10
左では、S1,S2とは言わずに、S1+2と表現すること、S7が存在しないのが特徴でした。
肺を正面から見ると、肺区域の解剖は図のようになります。S6は背側にあるため、前から見た場合は見えないということになります。
この立体的な3次元の像の理解までも、かかりつけ医レベルで必要かどうかは微妙なところと思いますが、ブロンコ体操を紹介しておきます。(勝手にリンクしてすみません)
さて、病変を見つけるポイントは、シルエットサイン、無気肺のパターンを覚える、気管の偏位、胸水、リンパ節腫脹の見つけ方、心不全の所見を頭に入れておくことから始めましょう。
シルエットサイン
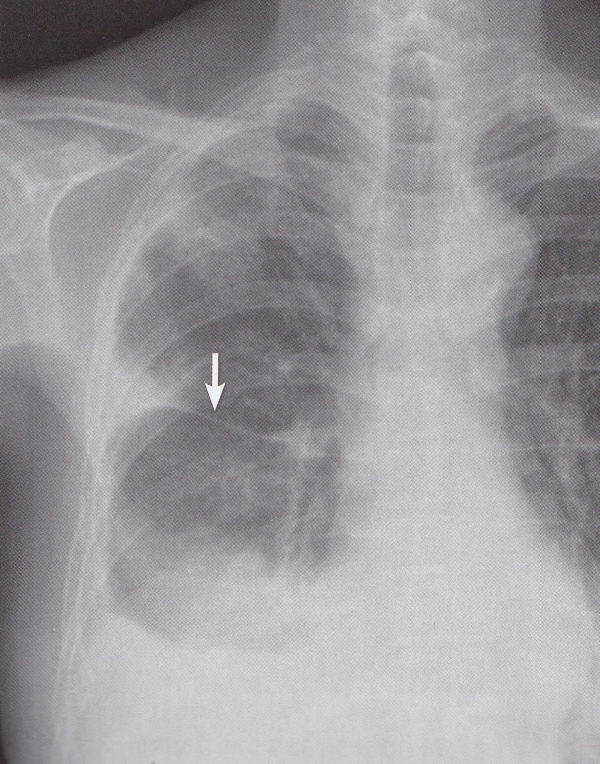
胸部レントゲンを撮ると正常構造物が作るいろいろな線が見られます。あるべき(見えるべき)線が消えているとそこに病変があるということがわかるのがシルエットサイン陽性です。たとえば、大動脈の陰影では上の方の線がきえていると左上葉S1+2あたりに病変がある、真ん中あたりだと右S6(下葉)下だとS10(下葉)に病変があることを示唆します。胸部レントゲンでは、誤嚥性肺炎などで病変自体ははっきりしない場合もよくありますが、あるべき線がない(シルエットサイン陽性)ことでそこに病変を想像できるようになればちょっと進歩ですよね。
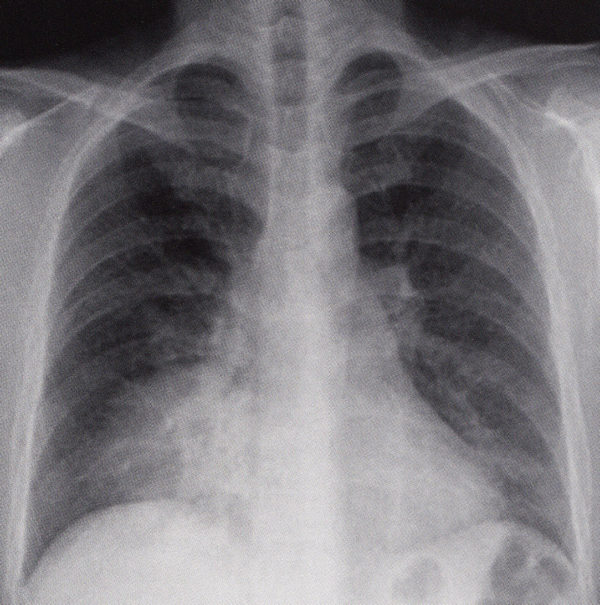
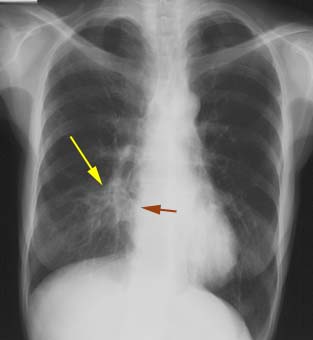
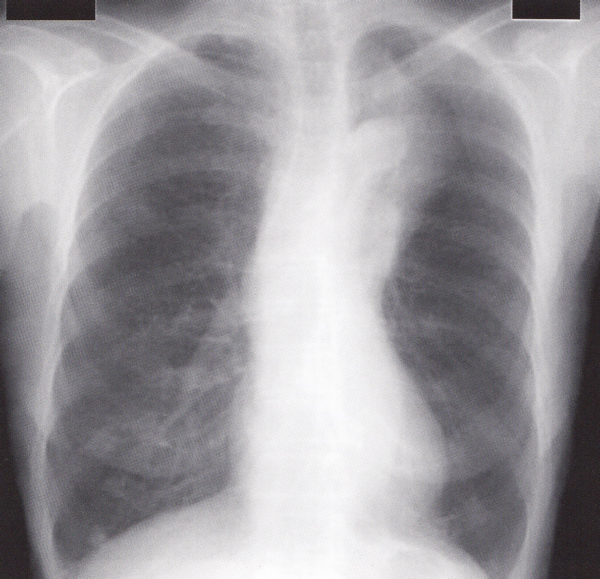
このレントゲンを説明すると右下肺野の浸潤影があると表現されますが、心臓の輪郭である右第2弓の線は消えています(シルエットサイン陽性)が、横隔膜のS8の線は消えていない(シルエットサイン陰性)ので、肺炎がある場所は、心臓と接する右S5(右中葉)にあることになります。
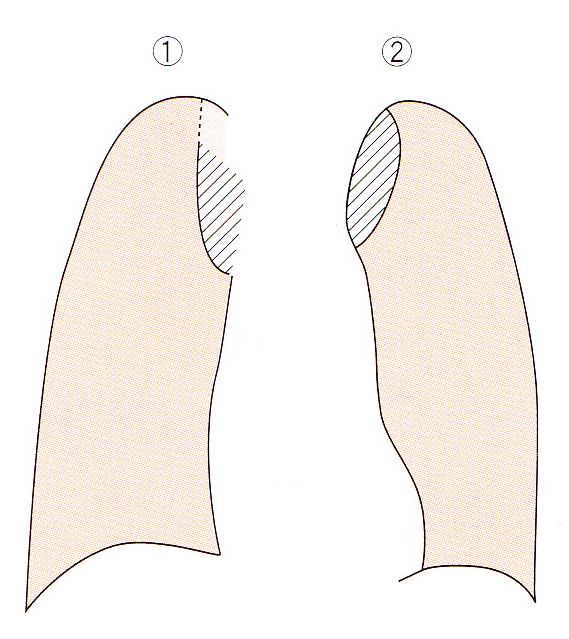
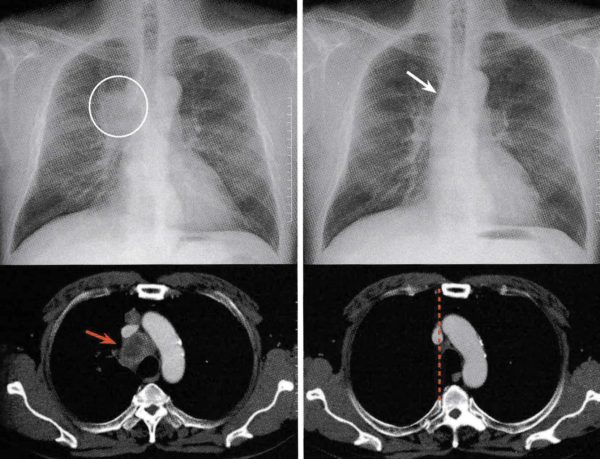
サービコトラチックサイン(cervico-thoracic sign)
鎖骨より上(肺尖部)にある腫瘍陰影は、後縦隔にあれば肺組織が接しているだけなのでその辺縁は明瞭に追えますが、前方にある時は前縦隔の軟部組織に接しているので辺縁ははっきりしない(シルエットサイン陽性)
① 腕頭動脈の蛇行、胸郭内甲状腺腫瘍など(シルエットサイン陽性=前縦隔に腫瘍がある)
② 後縦隔腫瘍
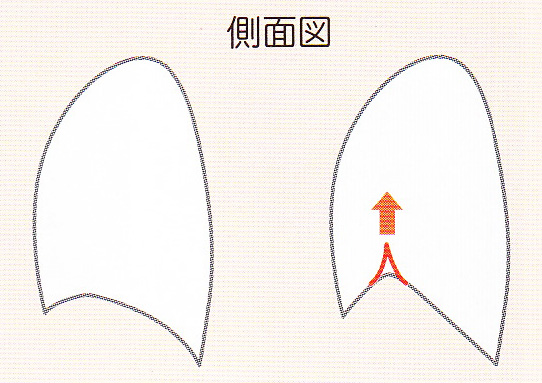
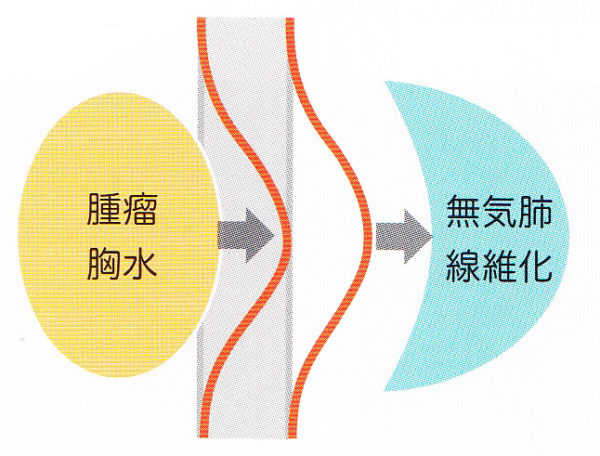
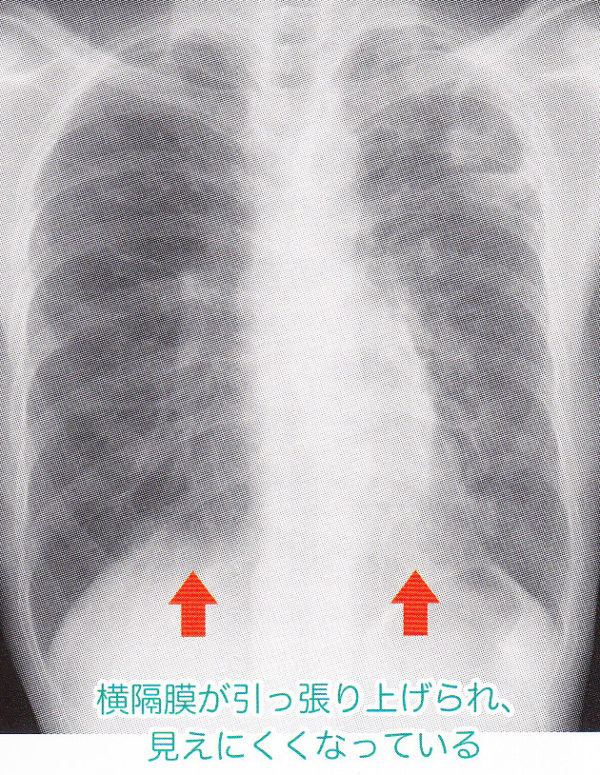 肺が縮む病変(非定型抗酸菌症)があって、横隔膜が引っ張り上げられると横隔膜のドームが引き伸ばされ、接線ができなくなり、横隔膜の陰影自体が不明瞭になっています。シルエットサイン陽性のようになにか腫瘍ができて横隔膜のラインが消えているわけではなく、横隔膜とレントゲン照射の方向で接線ができないため線が形成されません。
肺が縮む病変(非定型抗酸菌症)があって、横隔膜が引っ張り上げられると横隔膜のドームが引き伸ばされ、接線ができなくなり、横隔膜の陰影自体が不明瞭になっています。シルエットサイン陽性のようになにか腫瘍ができて横隔膜のラインが消えているわけではなく、横隔膜とレントゲン照射の方向で接線ができないため線が形成されません。
無気肺
無気肺のレントゲンは、パターンを憶えましょう。
右肺が真っ白ですね。これを見るとさすがにおかしいとおもいますよね。右肺の気管支の根本で詰まって、上葉も中葉も下葉もすべて無気肺になってしまったようです。
しかし、上葉だけ、中葉だけ、下葉だけの無気肺となるとなんとなくおかしいけど、知らなかったらスルーしてしまいそうな陰影ですね。
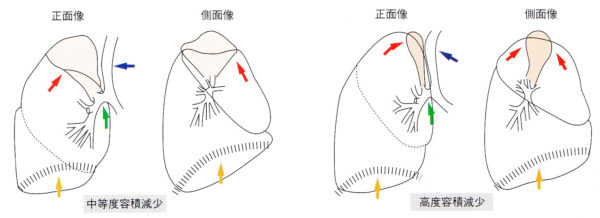
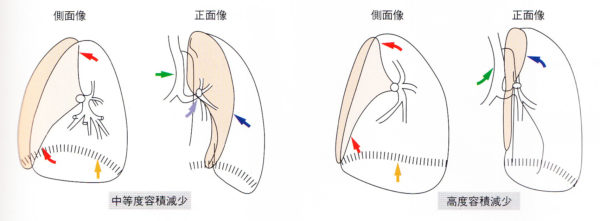
(1)右上葉無気肺
マイナーフィッシャーの上昇、気管が右へ偏位する、右肺門の挙上、右横隔膜の挙上が起こる。
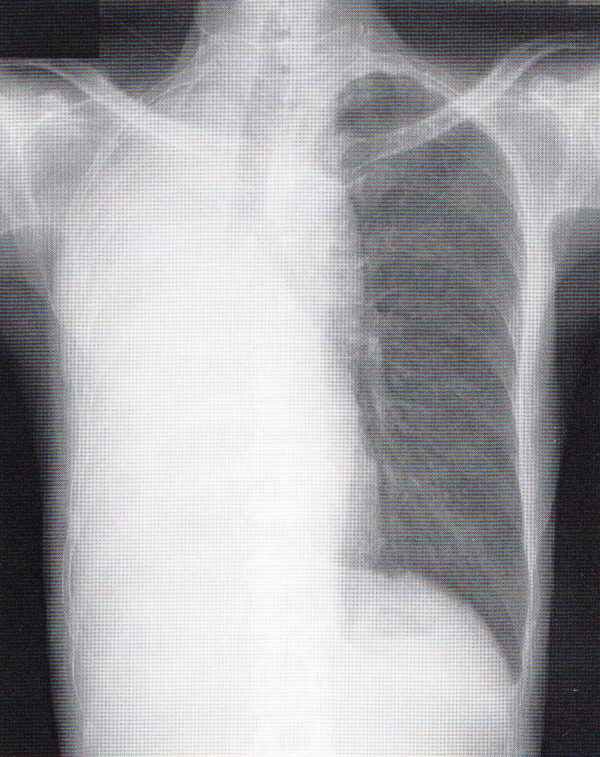
(2)右中葉無気肺
シルエットサイン陽性、側面では板状(線状)になります。
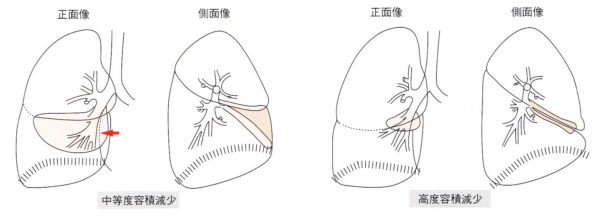
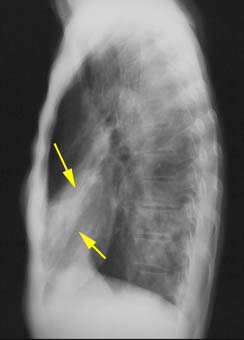
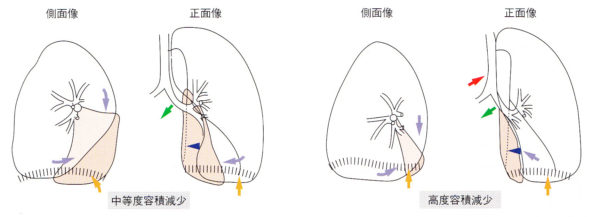
(3)下葉無気肺
メジャーフィッシャーは見えてくる。(本来は見えない)右心のシルエットサイン陰性。
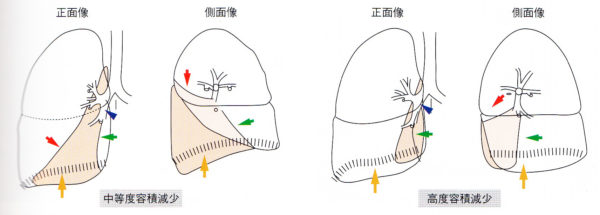
(4)左上葉無気肺
(5)左下葉無気肺
最もしばしば起こる。心臓とは違う三角形ができて、下行大動脈とのシルエットサイン陽性。
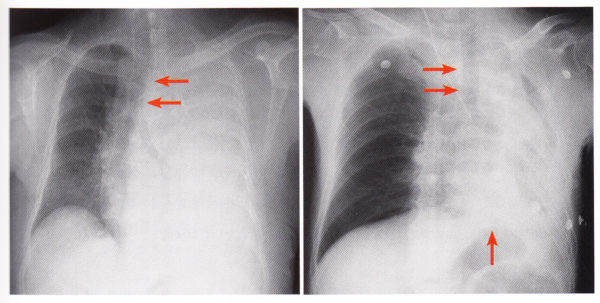
さて、最初の症例のように肺全体が真っ白になってしまっている場合、実際の臨床では無気肺と鑑別が必要な疾患もあります。無気肺は、肺が縮んでしまう病気なので、周りの臓器を引っ張りこむような所見があるかどうかがポイントです。気管や横隔膜の位置などを参考にします。
気管の偏位をみましょう。気管支が左(向かって右)に偏位しているとすると気管支がその方向に引っ張られているか、圧迫されているかのどちらかです。引っ張られているとすると左肺が縮む病気(無気肺や繊維化など)があると考えましょう。圧迫されているとすると右肺が膨らむ病気(腫瘍や胸水)があると考えられます。よって、左側の胸部レントゲンでは、気管支は右側に偏位しているということは、左肺が真っ白な原因は気管支を圧迫する病変があるということなので肺全体が腫瘍という可能性も否定はできませんが、臨床経過として、昨年の検診まで全く異常がなかった?熱もない?食欲不振、体重減少もない?などちょっと考えにくいですね。胸水かなと考えました。右側の胸部レントゲンでは、気管支は左側に偏位しているということは、左肺が真っ白な原因は気管支を引っ張る病変があるということなので無気肺と考えます。ちなみに、気管支は亀背など 体型や姿勢によっても容易に偏位して見られます。気管の左右に病変も見当たらない場合は気管支の偏位ばかりにあまり固執しないほうが無難です。ちゃんと撮像できているのか正面性の問題もあります。
胸水
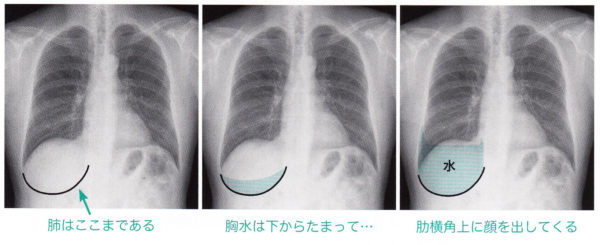
胸水とは、胸腔内、すなわち肺の外にたまった水のことです。健常者でも潤滑油として5〜10ml程度あります。正面像では胸水の量が少ないうちは横隔膜の下に隠れて見えませんが、およそ300mlを超えてくると肋横角(CP angle:costophrenic angle)付近に円弧として見える様になります。
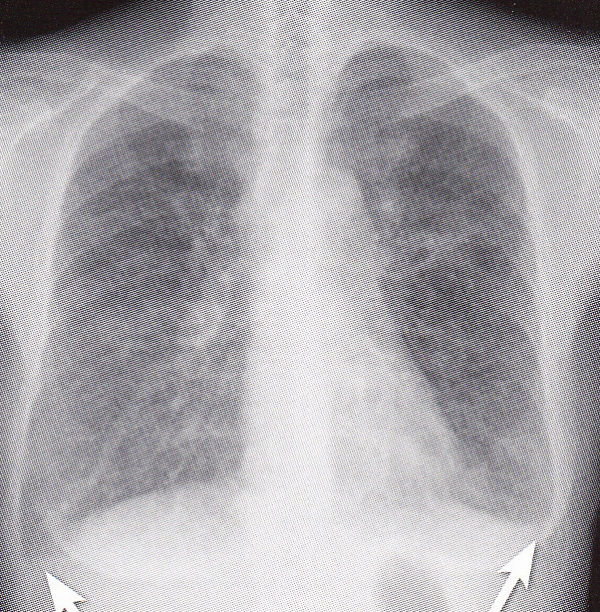
肋横角(CP angle)が鈍(dull)になっています。両側に胸水が溜まってきています。
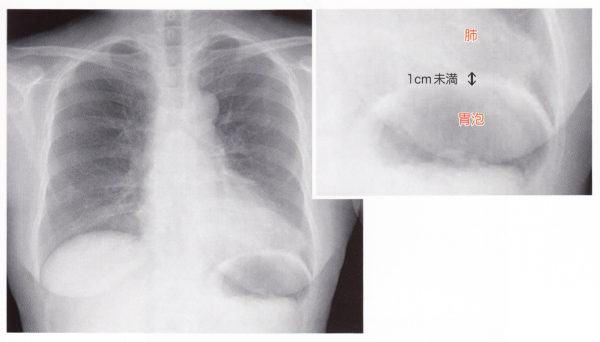
胃泡は胃の上部に空気が溜まって見えるものですが、胃泡と肺は横隔膜で分けられていますが、胃泡と肺との間は1cm未満です。この間隔が1cm以上ある場合はまず、胸水の存在が考えられます。稀に胃壁の肥厚(胃がんなど)肺内の腫瘤などもまれですが鑑別に入ります。
毛髪線(hair line)は右の上葉と中葉の間烈を正面から見たときに見える胸膜2枚分=0.5mmの毛髪の様に細い線です。これがくっきり見えること自体が異常所見です。最も多い理由は、臓側胸膜外に胸水が出現したことによって2枚の胸膜の間に水が溜まってはっきり見える様になったわけです。
リンパ節腫脹
縦隔のリンパ節腫脹を見つけるいくつかのサインがあります。
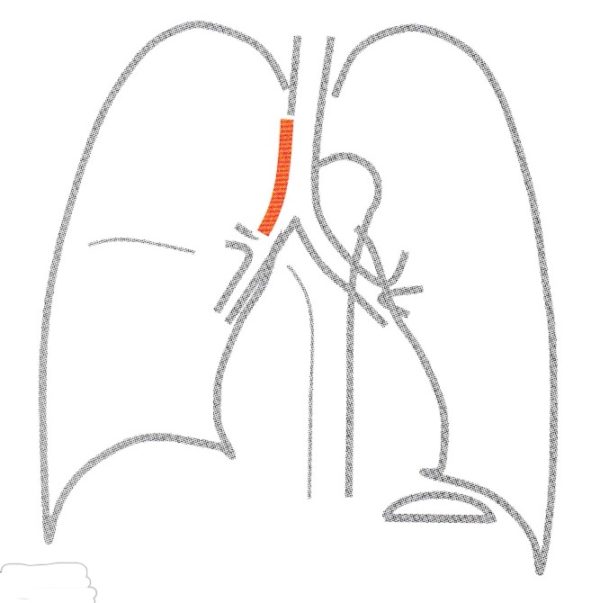
(1)傍気管線
傍気管線というのは、気管(の右端の壁)が右肺と接する部分が、線となって認識されます。実態は気管支の壁(+胸膜2枚分)が見えているわけで1〜2mmの太さの線として認識できます。
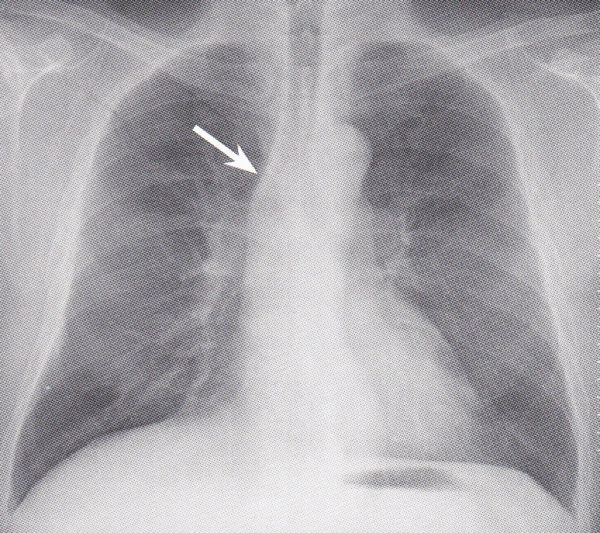
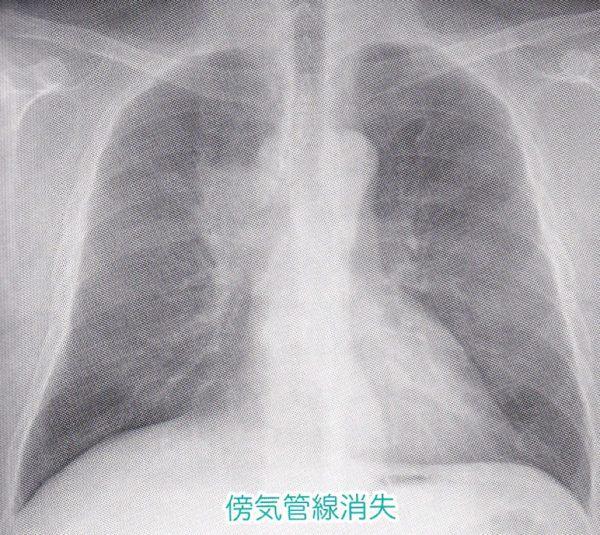
傍気管線のところに腫瘤が見られ、傍気管線が消失しています。そこにあるべき線がなくなっているということは、シルエットサイン陽性で、そこに病変があるということがわかります。今回の症例は、腫瘤が大きいので明らかに異常だと認識しやすいですが、腫瘍が小さいと異常なのかわかりにくい場合もあると思いますが、そこにあるべく傍気管線が消失していることがわかれば、なにかあると認識できるわけです。
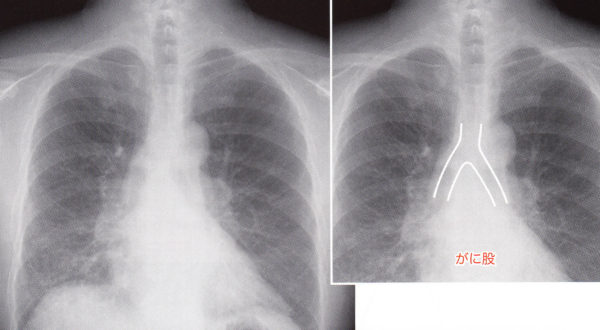
(2)気管分岐部の角度

気管分岐部の角度が開く場合、二つのパターンがあります。下方から圧迫されて分岐部を押すことで角度が開くのと左右に上向きに引っ張られて角度が開く場合です。
下方から押されて「がに股」分岐です。気管分岐下リンパ節(#7)の腫脹が疑われます。
(3)AP window

AP windowとは、大動脈と肺動脈の間のすき間の少し凹んだ場所のことです。
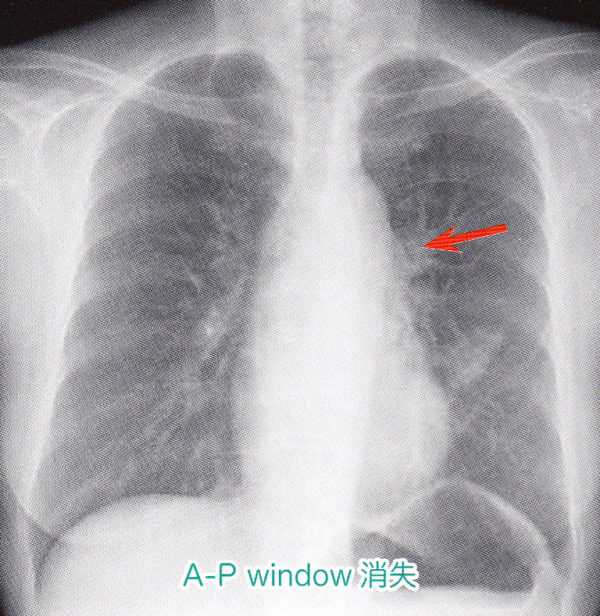
ここに#5#6といった縦隔リンパ節があり、その腫脹によりAP windowが埋まってくると凹みの部分が盛り上がってきます。(AP window消失)
(4)肺門部リンパ節
肺門部、左右の主気管支の外側に肺動脈が白い帯として認められます。左の方が1〜2cm高い位置にあります。肺動脈は10〜15mm程度であり、20mmを超えると明らかに拡大しているといえます。肺動脈に交叉する肋骨と比較して明らかに
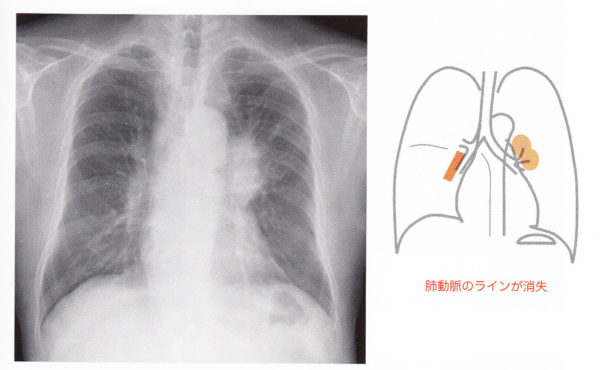
陰影がまっすぐであれば血管系、外向きに凸であれば腫瘍系と考えます。肺門部に腫瘤を認めた時は、肺動脈のラインが残っているか、消えているか(hilum overlay sign)で肺動脈と腫瘤が接しているかどうかを判定します。
心不全
バタフライ陰影とも呼ばれます。心不全にまつわる他の所見があるかどうかを確認します。心不全になると血液か血管内に貯留、うっ滞し、血管が膨れて、肺においては毛細血管壁から水分が滲み出してきて血管周囲の間質に溜まり(CTでは血管と血管周囲の水の区別がつかないので、血管が太くなって見える)さらに肺胞腔内にも水が溜まって(肺水腫)肺野の濃度が上昇してコンソリデーション(浸潤影=肺炎といっしょ)〜すりガラス様陰影に見えたりします。
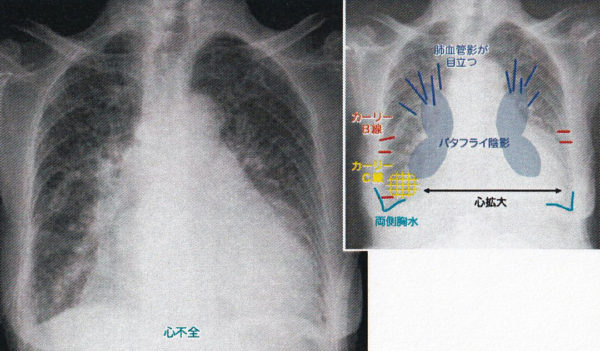
◎すりガラス〜コンソリデーション(浸潤影)が肺紋理付近に見られる(バタフライ陰影)
◎肺門部付近の陰影に引き続く血管影は特に頭側がふとくなる(cephalization)
◎カーリー線や気管支壁肥厚(間質の肥厚)
◎心拡大がある
◎両側胸水が見られる
 肺は肺葉に分けられます。
肺は肺葉に分けられます。