目次
気管支喘息
症例 58歳 男性
3日前から、感冒症状あり。昨夜より咳とゼーゼー、ヒューヒュー言って、寝られなかった。
今日も喘鳴と呼吸困難が続いており、救急外来を受診された。
来院時は、仰臥位が困難で、体温36.8度 SpO2 92% 血圧138/78mmHg 脈拍 120bpm
両肺でwheezes聴取する。以前、喘息と言われたことがある。
喘息?・・・
ベネトリン吸入を2回するも、喘鳴はやや軽快したが、症状は持続。
ソルメドロール125mg点滴静注するも、喘鳴はやや軽快したが、症状は持続。
喘息じゃない?・・・
胸部Xp 心拡大あり、胸水あり、うっ血も?
BNP 580
心不全として、紹介入院となる。
さて、気管支喘息(以下、喘息)の診断って、意外に難しいですよね。
いろいろな病院で、適当に「喘息」って言われていることもよくあるので、家族が「喘息です?」と言われた場合は、夜中にゼーゼー、ヒューヒューと呼吸困難になって救急車で入院したエピソードがあったり、吸入薬を定期処方されている子供さん以外は、まあ半々ぐらいかなと思っています。
喘息予防・管理ガイドラインでは、気管支喘息の定義を次のように示している。
(1)自然にあるいは治療により可逆性を示す種々の程度の気道の狭窄。
(2)気道の過敏性が亢進。
(3)Tリンパ球、マスト細胞、好酸球などの炎症細胞、気道上皮細胞、線維芽細胞をはじめとする気道構成細胞、及び種々の液性因子が関与する気道の慢性の炎症性疾患。
(4)持続する気道炎症は、気道傷害とそれに引き続く気道構造の変化(リモデリング)を惹起する。
小児と成人喘息は同一の疾患群ではあるが、多くの相違点がみられる。すなわち小児に比して成人では慢性化し気流制限が非可逆性になり、気道組織の質的変化・改築(リモデリング)を伴い易く、臨床的には慢性重症例が多いことが知られている。免疫反応としては、小児が吸入性アレ ルゲン(ダニ、ペット、カビ等)を主とするアレルゲンに対するアトピー((IgE抗体)反応によるのに比し、成人は非アトピー(IgE非依存・リンパ球依存型)によるアレルギー反応の割合が高くなる。
喘息の診断基準ってないの?
喘息の診断が難しいのは当たり前なんです。そもそも、○項目中○項目を満たせば確定などの診断基準ができていないのですから・・・。「喘息予防・管理ガイドライン2009年度版」で成人喘息の診断の目安って示されています。
①発作性の呼吸困難、喘鳴、咳の反復(夜、早朝に出現しやすい)
②可逆性気流制限:自然にあるいは治療により寛解する。
③気道過敏性の亢進
④アトピー素因:環境アレルゲンに対するIgE抗体の存在
⑤気道炎症の存在
⑥鑑別疾患の除外
診療所では、②は、気道可逆性試験?というβ2刺激薬の吸入前後に肺機能を行なう試験があるそうですが、手間がかかります。(清書でどうぞ。可逆性があれば、喘息の可能性が高い)③⑤を証明するのは、至難の業ですよね。気道過敏性試験?は、気管支収縮薬を吸入して、気道過敏性を評価するそうです。(清書でどうぞ。呼吸器専門病院以外では無理)また、喀痰中に好酸球増多を認めます。(清書でどうぞ。呼吸器専門病院で)まして、小児の喘息の診断は、スパイロメーターなどは、上手にできないわけですから、ほとんど無理ですよね。
春先や秋のお彼岸過ぎ、台風のころなどに、はっきりしたかぜ症状がなくて、日中は元気なのに、就眠時や深夜から早朝に咳込んで目が覚める子供たちがいます。喘息発作が、夜に起こりやすい理由として、家のほこりやダニを吸入したり、夜に副交感神経が緊張することや早朝に気温が急激に低下すると、気管支が収縮しやすくなること、夜間は寝ている間にたまる分泌物が気管支を刺激して咳を起こし発作を誘発するなどが言われています。病院に行くと「カゼ」でしょうと言われ「咳止めテープ」をもらうのですが、なかなかすっきりしません。幼少時は、気管支自体が細くて、少し痰が溜まると、ゼイゼイ言って、呼吸困難のように見えて「かぜ?喘息様気管支炎?」というあいまいな病名で、喘息の診断は一旦保留?されてしまいます。
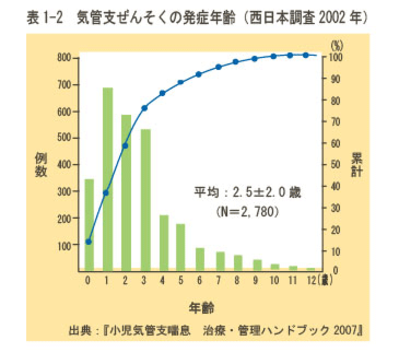
しかし、子どもの喘息は2~3歳までに発症すると言われています。(1歳前後の乳児喘息も多く、満3歳までにその80%の方が発症し、満5歳にはほぼ100%発症している)乳幼児の喘息は、どうやって早期にみつければよいのでしょう?小児科の先生に伺ってみると、日本小児アレルギー学会の「改訂版 喘息予測指標」というのものを参考にされているようです。3回以上「ゼーゼー、ヒューヒュー」を繰り返す、あるいは「痰のからむ咳込みのため目が覚める、寝られない」エピソードを繰り返す、アレルギー性鼻炎、花粉症、アトピー性皮膚炎、家族(とくに両親、兄弟)に喘息があるなどを参考にされているようです。
喘息の原因と増悪因子
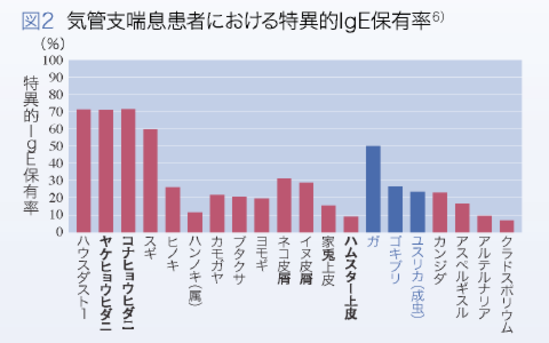
喘息は、個体因子と環境因子が複雑にからみあって発病します。個体因子では、アレルゲンに反応してIgE抗体を産生しやすいアトピー素因が最も重要な因子と考えられています。環境因子で最も重要なアレルゲンはダニであり、それ以外にカビ類、花粉、昆虫、ペットなどがあげられます。薬剤では、非ステロイド系抗炎症薬(NSAIDs)によって重篤な気管支ぜん息発作が引き起こされるアスピリン喘息が成人喘息の約1割にみられます。他の環境因子として忘れてはいけないのが、喫煙です。増悪因子としては、アレルゲン以外に、運動やアルコール、気象、月経、ストレスなどでも症状が悪化することがあります。

血液検査は、好酸球増多(4%以上)やRIST(総IgE)で上昇、卵、ミルク、ピーナッツへの感作(飲んだり食べたりして症状がなくても、血液検査で陽性の反応がある状態)環境アレルゲンに対するIgE抗体陽性などから早期発見、早期治療が大変重要なようです。昆虫アレルゲンは、問診などから聴取することが困難で皮膚試験用のエキスもなく、蛾やゴキブリ、ユスリカなどの陽性率も高く、無視できない存在です。当院では、吸入のトレーニングを受けた幼児は、フォローしていますが、乳児ついては、治療自体が難しいので、早すぎてよくわからないと言って逃げていますが(採血しない口実)あやしい場合は、小児科への受診を勧めています。
気管支喘息ってどんな病気
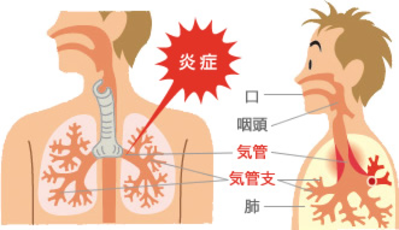 鼻や口から取り入れられた空気は、気管から気管支を通って肺に行きます。喘息とは気道(気管・気管支など=空気の通り道)に何らかの刺激が加わると気管支を取り巻く平滑筋が収縮して空気の通り道が細くなります。 さらにこの狭窄した気管の内側の粘膜が炎症をおこし、むくんだり、痰が分泌されてさらに空気が通りにくく狭くなっています。喘息の患者さんは、 狭くなった気道で無理に呼吸をしようとするため、読んで字のごとく「喘(あえ)ぎながら息(いき)をする」ヒューヒューゼイゼイといった喘鳴(ぜんめい)が特徴的で、これが喘息発作です。
鼻や口から取り入れられた空気は、気管から気管支を通って肺に行きます。喘息とは気道(気管・気管支など=空気の通り道)に何らかの刺激が加わると気管支を取り巻く平滑筋が収縮して空気の通り道が細くなります。 さらにこの狭窄した気管の内側の粘膜が炎症をおこし、むくんだり、痰が分泌されてさらに空気が通りにくく狭くなっています。喘息の患者さんは、 狭くなった気道で無理に呼吸をしようとするため、読んで字のごとく「喘(あえ)ぎながら息(いき)をする」ヒューヒューゼイゼイといった喘鳴(ぜんめい)が特徴的で、これが喘息発作です。
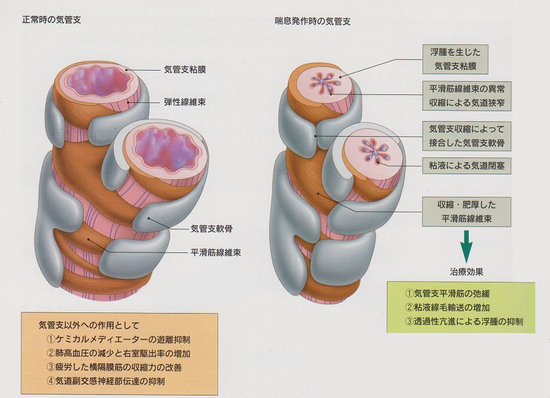
喘息は、決して急性の気道収縮発作ではなくて慢性的な炎症で起こる病気です。喘息発作が治まって、元気そうにみえても、実は気道の粘膜は、何回も発作を繰り返していると、慢性的に炎症が続いて、ボディブローのようにダメージを受けた状態(リモデリング→非可逆的)になると過敏になり、ちょっとした刺激でも簡単に発作を起こすようになってしまいます。
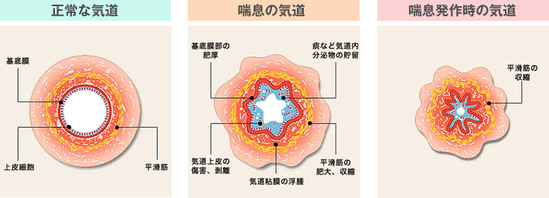

喘息の診断は、ファジーです。一番、大事にしていることは、本人が呼吸困難感を訴えて来院し、聴診で喘鳴(wheeze(笛声音)ゼーゼー、ヒューヒュー)を聴くことです。通常の呼吸でwheezeが聴取されない場合、強制呼出といって患者さんに力強く息を吐いたてもらって聴診することがありますが、子供や女性に「息を思い切り、吐いて下さい」と言っても、うまく出来ない人がたくさんいます。具体的な解決策として「かざぐるまを思い切り回してみて下さい」というのが良いかもしれません。
さて「気管支喘息」と間違えやすいのが「気管支炎」です。喘息の原因は、アレルギーで、気管支炎は、ウィルスや細菌による感染症です。臨床的には、かぜは、鼻水、くしゃみ、喉が痛い(上気道の症状)という症状が主体です。咳や痰(下気道の症状)が出だすと気管支炎と呼んでいます。聴診器で雑音が聞こえて、胸部レントゲンで影が出ていると肺炎です。出ていないければ、気管支炎というファジーな診断が行われています。喘息も胸部X線写真で異常なしです。肺炎や心不全の鑑別、COPDの合併などの確認ができます。
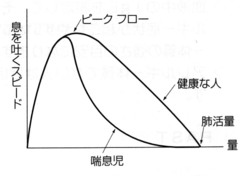
肺機能検査(スパイロメトリー)で、1秒量、1秒率率が低下するのが特徴です。(肺活量は正常で1秒量が低下する)フローボリューム曲線では曲線の描くパターンが喘息の診断に有用です。
小児ぜんそくは子どもに起こる喘息で、子どもの3~9%に起こる頻度の高い病気です。その多くは1~2歳頃から発症しますが、7~8割は思春期の頃までに症状が弱くなり治ってしまいます。しかし大人になってから風邪やストレス、妊娠などをきっかけとして、気管支喘息(成人型)として再発することもあります。
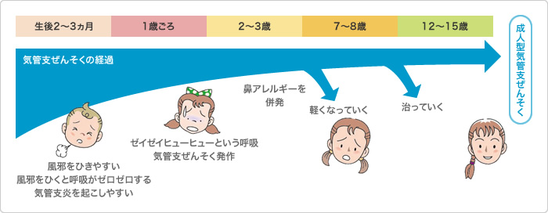
成人ぜんそくは、小児ぜんそくの継続や再発もありますが、約6割は成人してから突然発症したものです。成人してからの発症については60歳以上での発症もみられ、一定の傾向はありません。アトピー性が多い小児ぜんそくに対し、成人ぜんそくは感染やストレスなどが原因となる非アトピー性が多いことが特徴です。

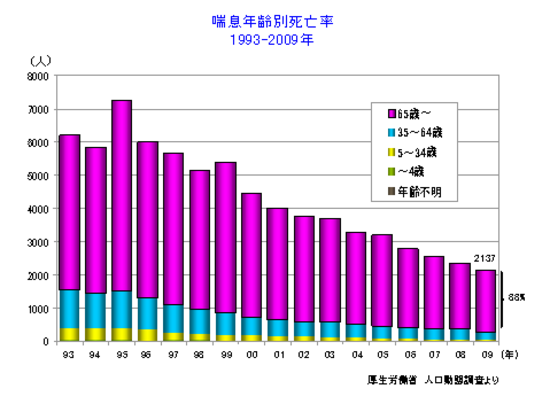
喘息死のほとんどは高齢者
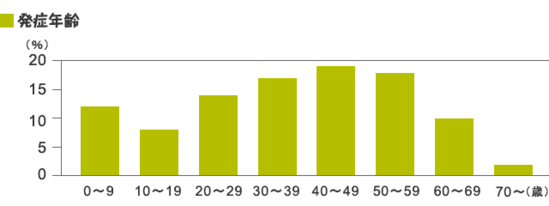
「喘息で死ぬことがある」というと、今の時代では、びっくりするかもしれませんが、僕が医師になったころは(1988年)救急当直では必ずと言っていいほどゼイゼイヒューヒューという喘息発作が担ぎ込まれて、ストレスの大きな疾患でした。厚生労働省人口動態調査によると、喘息の死亡数は、1995年の7,253人をピークに、2004年 3,283人と順調に減少し、2006年は2,778人とさらに減少しています。年齢別死亡率を見てみますと、65歳以上の高齢者の占める割合いは年々増加しています。2004年の3,283人のうち小児は40人、成人は3,243人で、そのうち成人の90%近くが65歳以上の高齢者となっています。
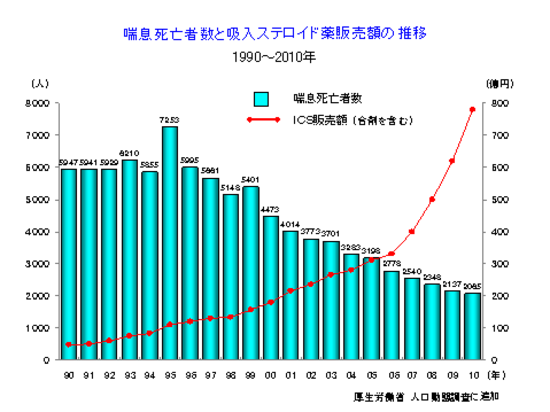
吸入ステロイド薬の普及率がまだまだ低い
死亡に至る原因は、重篤な発作による窒息死です。重篤な発作の誘因としては、気道感染が最も多く、過労、ストレスの他に、治療薬の中止、短時間作用性吸入β2刺激薬の過剰使用、非ステロイド性抗炎症薬(NSAIDs)の投与によるアスピリン喘息などが挙げられています。喘息死の解剖による検討では、臨床的には急死する症例も気道では慢性に炎症が存在しており、日常の喘息の管理が不十分な状態で生活していることが、喘息死を来すような重篤な発作を誘発する原因であるとされている。したがって、喘息死の予防には、炎症を鎮静し維持するための吸入ステロイド薬の長期管理の治療の実行が有効なことは、ステロイド薬の普及率と喘息死とが反比例することから広く認められています。
喘息死ゼロ作戦(厚生労働省)

厚生労働省では喘息死は防止できることを前提に「喘息死ゼロ作戦」を推進しています。兵庫県でも神戸大学や医師会が中心となり、地域の関係者が連携して、病診連携の構築や普及啓発、患者の自己管理の 徹底を図り、医療の質の向上を図るための取り組みが行われており、西播磨地域では、たつの市の山本裕之先生(山本内科医院)がその世話人になっています。
治療
1990年頃から「喘息は気道の炎症」という概念が提唱されるようになり、1992年に「喘息の中心的薬剤は吸入ステロイド薬」と位置づけされ、わが国でも1993年に吸入ステロイド薬を治療の中心にすえたガイドラインが発表されました。吸入ステロイド薬を積極的に導入するようになり、ひどい発作を起こす患者さんや入院する患者さんは激減しました。2002年にはフルタイド、パルミコート、キュバールなどの新しい吸入ステロイドが登場、同時に長時間作用性吸入β2刺激薬(セレベント)も発売されるようになり、喘息のコントロールはより容易になりました。喘息死をゼロを目指すためには、喘息の診療の現場において、吸入ステロイド薬(ICS)を使用することが最も大切です。2009年の治療ガイドラインからは、ステップ1(軽症間欠型 症状は軽度で短く、月1回〜年に数回)から吸入ステロイド薬(ICS)が長期管理薬として推奨されています。つまり、喘息は慢性の炎症ですが、同時に可逆性のある病態です(COPDは、可逆性がない)早期に介入し進行を予防すれば、正常に近い肺機能を維持でき、生涯にわたり健常人と変わらない日常生活が送れる病気だと言うことです。喘息の治療は、2種類あります。発作を改善する治療(リリーバー)するだけではなく、発作を起こさない(コントローラー)ように治療することが重要なのです。
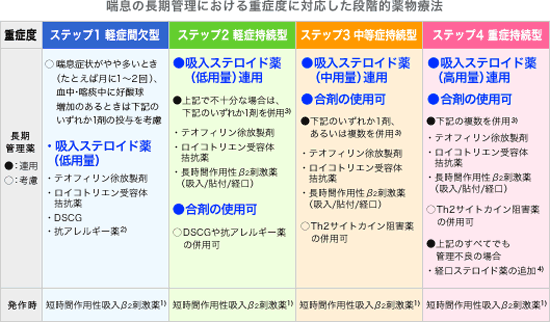

吸入薬は、さまざまな種類が出ており、それぞれの吸入器ごとに吸入動作や手順が少しずつ異なるため、きちんとした効果を得るためには、使用する吸入器に応じた正しい手技を身につける必要があります。
喘息治療の第一選択は、吸入ステロイドです。吸入ステロイドのみでコントロールが難しい場合は、吸入ステロイド/長時間作用型β刺激薬(ICS/ LABA)を使用します
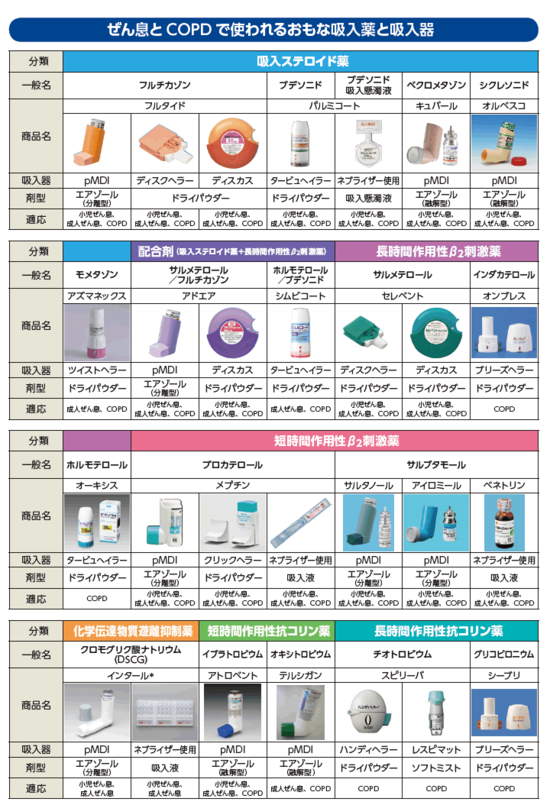
ICS(inhaled corticosteroid:吸入ステロイド薬)
LTRA(leukotriene receptor antagonist:ロイコトリエン受容体拮抗薬)
LABA(Long Acting β2 Agonist:長時間作用性吸入β2刺激薬)
SABA(Short Acting β2 Agonist:短時間作用性吸入β2刺激薬)
SAMA(Short-acting muscarinic antagonist:短時間作用性抗コリン薬)
LAMA(Long Acting Muskarinic Antagonist:長時間作用性抗コリン薬)
ICS/LABA配合剤
LABA+LAMA配合剤
これだけあると、本当、専門家以外は薬剤の使い分け、用法、用量、またその器具の手技をマスターするのには難儀しますね。
現在、エアゾールタイプ(pMDI=加圧式定量噴霧吸入)ドライパウダータイプ(DPI)ネブライザーの3つに分かれています。pMDI は押して吸うだけと操作はシンプルでわかりやすく、吸う力が弱くても大丈夫なのですが、吸入のタイミングが難しく(同調が必要)握力がないと押しにくいなどの欠点があります。DPIは吸入の同調は不要ですが、操作が煩雑で吸入に力がいるのが欠点です。高齢者や乳幼児は、エアゾールでは上手に吸入できない場合に、ネブライザーやスペーサー(吸入補助具)の使用も考慮し、取り扱いが容易な吸入器を選択することが大切です。
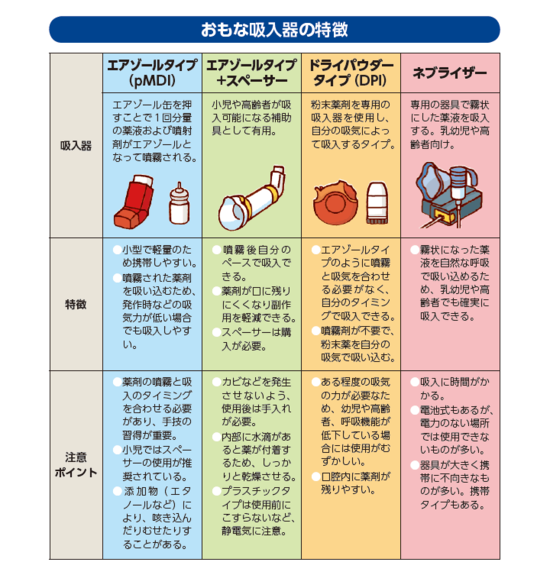
治療の肝
最も大事なのは、吸えているか、吸えていないか
ステロイド吸入を処方されている喘息患者さんで、うまくコントロールできない時、多くの場合は、吸入自体がうまくできていない(末梢気道に薬物が到達していない)ことが原因です。吸入薬は、処方したら終わりでは全くダメと言われています。つまり、飲み薬の比べて、アドヒアランスがとてつもなく悪いわけです。口から吸入された薬は、気管から気管支、細気管支と枝分かれして最後は肺胞にまでお薬を届けなければ、効きません。浅く吸っただけでは、喉の付近に薬が付着するだけで、効果がないばかりかさ声や口腔内カンジダ症など副作用ばかりということになりかねません。つまり、服薬指導が最も重要なわけです。
高齢者は、手技の簡単なエアゾール製剤やエリプタを使用することが多い。吸入する力が弱い人はエリプタは向いていないのでエアゾール製剤に。吸入のタイミングが合わない人は、噴霧速度がゆっくりにフルティフォームがおすすめ。めんどくさがりな人は、1日1回で済むエリプタがおすすめだし、吸入一本だけで済ませたい人は、SMART療法のできるシムビコートがおすすめです。
上手に吸入するポイント
(1)まず、深く息を吐ききることが大事です。
(2)ゆっくり吸う(エアロゾルは5〜6秒 ドライパウダーは2〜3秒)
(3)肺の奥までできるだけ深く吸う
(4)10秒間、息を止める(エアロゾルは必須)
(5)うがいをする)
どのデバイスが最適化?患者個人個人に合わせることが大事です。自分の意見はほどほどに!!
口腔カンジダや声がれの対策
(1)吸入直後にうがい(ガラガラ、ブクブク)を5秒以上かけて複数回行う。
(2)吸入前に水を飲むなどして、口腔内を湿らせておくと除去しやすい。
(3)食前に吸入することで、食事をすることで口腔内や咽頭部に残存した薬剤を洗い流せる。
(4)吸入速度が速すぎると副作用が出やすいので、2〜3秒かけて吸入する。
(5)薬剤の変更する。 ディスカス → タービュヘイラー → エアロゾル
吸気流速が問題になるとも言われています。
副腎皮質ステロイドは、最も効果的な抗炎症薬(好酸球による炎症)で、発作を起こさない(コントローラー)として重要です。吸入ステロイドが第一選択で、高用量吸入してもコントロールが不十分名場合は、経口ステロイド、急性増悪時に注射ステロイドを用います。
β刺激薬は、一般的には急性増悪時の発作を改善する(リリーバー)として用いますが、最近は、長期管理薬として長時間作用型が登場しましたが、単独では使用せず、吸入ステロイドとの併用が必須(単独で使用すると喘息死が増える)となっていることを忘れてはいけません。また、急性増悪時に短時間作用型(吸入)でも効果が不十分な場合は、注射薬(ボスミン)を用います。
長時間作用型抗コリン薬は、COPDでは長時間作用性吸入β2刺激薬よりも気管支拡張効果が高いため、COPDを合併した高齢者喘息に有効とされています。短時間作用型抗コリン薬は、急性発作時に短時間作用性吸入β2刺激薬に追加吸入が考慮されます。
ロイコトリエン受容体拮抗薬は、気管支の収縮、血管透過性の亢進、粘液分泌の増加、炎症性細胞の遊走、活性化などを阻害し、長期管理において、症状、呼吸機能、悪化回数、気道炎症、気道過敏性、QOL改善することがわかっています。
その他の抗アレルギー薬として、メディエーター遊離抑制薬、ヒスタミンH1拮抗薬、トロンボキサンA2阻害薬、Th2サイトカイン阻害薬などがあるが、軽症のアトピー型喘息の3割ぐらいに効果が認められています。
内服薬の2番手は、テオフィリン製剤です。昔は救急外来でよく使っていましたが、現在は日本だけ愛用されています。(僕はほとんど使っていませんというか、ここまで使わないとコントロールできない喘息は、専門医のお願いしています)最近は、テオフィリン製剤は、気管支拡張作用に加え、抗炎症作用やステロイド感受性の回復作用に期待して、長期管理薬として経口の徐放薬が用いられてたり、COPDに使用することが多いようです。注射薬(アミノフィリン)は、急性増悪時の奥の手として用いられますが、副作用が有名なので、至適血中濃度(5〜15μg/ml)を確認しながら使用することが重要です。
抗IgE抗体
商品名でゾレア(オマリズマブ)ですが、ヒト化抗IgEモノクローナル抗体
の注射薬で、経口ステロイドを増量しても効果がないような重症アトピー型(ダニ、真菌などのアレルゲン)の喘息に用いられます。僕らプライマリーケア医にはあまり関係ない薬のようです。
ここまで出来れば、完璧です。
ピークフロー(PEF)は肺機能検査の1秒量の約1/5の数値を示し、簡単な器具で自宅で行なうことができ、その数値によって喘息の状態を知ることができ、喘息の自己管理に有用です。

アスピリン喘息
喘息の患者さんの10~20人に1人はアスピリン喘息です。アスピリン喘息とは、アスピリンだけでなく、アスピリンと同じような作用があるほとんどすべての解熱鎮痛剤(非ステロイド性抗炎症薬:non-steroidal antiinflammatoty drugs: NSAIDs)によって誘発される喘息をいいます。
アスピリン喘息の特徴は、
(1)成人の喘息の5~10%に見られます(小児では稀)
(2)30~40代の女性にやや多い。(男:女=1:2)
(3)意識障害をきたすほどの大発作をおこし、重症で難治であることが多い。(重症喘息が半数以上を占める)
(4)鼻茸(85%)や副鼻腔炎(70%)を合併し、嗅覚が低下していることが多い。反対に、レントゲンを含めた耳鼻科的診断で副鼻腔炎が否定できれば、アスピリン喘息の可能性は低いと思われます。
アスピリン喘息の患者さんは、病院に受診された際、必ず「アスピリン喘息」であることを申告しなければ、大変なことになります。アスピリン喘息では、一般に解熱鎮痛剤(NSAIDs)を服用して15~30分後に喘息発作が起こりますが、遅い場合でも2時間以内に起こるとされています。市販されている大部分の総合感冒薬には、解熱鎮痛薬が使用されており、アスピリン喘息の方は市販されている総合感冒薬や鎮痛薬は使用できないことになります。(誘発物質は解熱鎮痛剤のほかに食品、医療添加物などがあります。)
アセトアミノフェン、塩基性解熱鎮痛薬、選択的COX-2阻害薬などは、アスピリン喘息は誘発されにくいとされていますが、誘発されることもあります。アセトアミノフェンでは、用量が多いとくに、1000mg/日以上(300mg/回以上)では誘発される可能性が高くなります。以前には塩基性解熱鎮痛剤でアスピリン喘息はほとんど誘発されないといわれておりましたが、ソランタールでもアスピリン喘息が誘発されたとの事例報告もあります。モ―ビック、ハイペン、セレコックスなどの選択的COX-2阻害作用を持つ薬剤ではアスピリン喘息は誘発されにくいといわれています。しかし、いずれの添付文書にも「アスピリン喘息又はその既往のある患者」は禁忌と記載されており(裁判では完全に不利な法的根拠にされています)注意が必要です。
アスピリン喘息は、COX阻害作用を持つNSAIDsによって強い気道症状を起こす不耐症であり、IgEを介したアレルギーではありません。

不耐症とアレルギー
「牛乳が苦手」という方は少なくなく、おなかがごろごろする、下痢するということをよく聞きます。その原因として「不耐症」と「アレルギー」があります。「乳糖不耐症」は、牛乳の中に含まれる「乳糖(ラクトース)」を消化吸収のため分解するラクターゼという消化酵素の小腸での分泌不足が原因で起こります。消化不良・腹部不快・腹痛・下痢・おならなどの症状がでます。症状には個人差があり、少しならいいけど、たくさん飲むとおなかをこわすという方がいます。量が多いとラクターゼの分泌が間に合わないと考えられるので、数回に分けて飲めば症状が出にくいでしょう。また、ホットミルクは大丈夫だけれど、冷たいのはダメという方もいます。温かいと下痢しにくいのは、体温に近い方がラクターゼの活性が上がることや、胃腸への刺激が少ないためではないかと考えられます。一般に、大人になるとラクターゼ分泌が減少することが多いため、子供のころは冷たい牛乳も平気だったけど、大人になってからいけないという人がいるのも特徴です。逆に子供のころから乳製品を続けてきた人は、なりにくいといわれています。市販されている、乳糖をあらかじめ分解したり除去した「おなかがごろごろしにくい牛乳」で牛乳に慣れていくうちに、だんだんラクターゼの分泌が増え、普通の牛乳も飲めるようになることもあるようです。
一方の「牛乳アレルギー」ですが、これは食物アレルギーのひとつです。原因となる食物を摂取した後にアレルギー反応が起こり、腹痛・下痢・じんましん・呼吸困難・アナフィラキシー反応などが起こる、より深刻な病態です。原因物質は、牛乳などの食品に含まれる、カゼインやβラクトグロブリンなどのタンパク質で、乳幼児に多く、3歳以降に自然治癒することが多いとされています。
痛み止めの湿布薬や塗り薬なら、大丈夫じゃないかと思われる方がいますが、経皮的に吸収されますので薬を服用した場合と同じことが起こる可能性が高いとされていますが、サリチル酸メチル、サリチル酸グリコールの製品(商品名:MS冷・温シップ、エアーサロンパス、サロメチ―ル、アンメルツヨコヨコなど)ではアスピリン喘息が起こりにくいようです。(添付文書にもアスピリン喘息禁忌の記載はありません。)
食品や薬剤などには着色料や防腐剤が含まれいますが、アスピリン喘息の患者さんでは、着色料(タートラジン:食用黄色4号など)防腐剤(パラベン、安息香酸ナトリウム)保存料・酸化防止剤(サルファイト:亜硫酸塩)にも注意が必要となります。自然界にもサリチル酸を多く含む野菜、果物などで発作が誘発されることがあります。イチゴ、トマト、キュウリ、メロン、パイナップル、キウイ、ブドウ、プラム、ミント、香辛料、アーモンドなどが誘発物質となります。
アスピリン喘息の患者さんで高熱が出た場合の対応ですが、基本的には、解熱鎮痛剤は使えませんので、全身(前頭部だけでなく、頸部、上腕、背部、腹部、大腿部、下肢など)を冷たいタオルで冷やすように指示しています。どうしても薬の処方を希望される場合は、ソランタールを処方しますが、高熱には効果はほとんどありません。漢方薬の葛根湯はアスピリン喘息を誘発しません。モルヒネ、ペンタゾシン、鎮痙剤などは、NSAIDsではなく、安全に投与できるとされています。
NSAIDsによる発作の既往がある場合は当然ですが、ない場合でも、慢性鼻炎、鼻茸、副鼻腔炎、嗅覚障害、ステロイド依存、喘息が重症などの臨床像が複数ある場合はアスピリン喘息に準じて扱い、NSAIDsは投与しないようにしています。
喘息の発作がひどいときにステロイドの注射を使用する場合がありますが、アスピリン喘息の患者さんでは一般に良く使われるコハク酸エステル型のステロイド(ソルコーテフ、サクシゾン、水溶性プレドニン、ソル・メドロールなど)を点滴や静注(とくに急速静注)すると発作が増悪することがあります。「ステロイドで調子が悪くなったことがある」と言われた時は、コハク酸エステル型ステロイド(メチルプレドニゾロン、ハイドロコルチゾン)のアレルギーを考えます。よって、アスピリン喘息の時は、リン酸エステル型のステロイド(リンデロン、デカドロン)を使用します。
・・・とは言うものの
デカドロン注射液には防腐剤であるプロピルパラベン、メチルパラベンのパラベンが含まれており、アスピリン喘息を誘発する可能性があります。また、リンデロン注射液も、リンデロンとの因果関係が否定できない喘息発作の増悪の報告が2症例あったようで、使用上の注意改訂情報として「本剤の投与により、気管支喘息患者の喘息発作を増悪させることがあるので、薬物、食物、添加物等に過敏な喘息患者には特に注意が必要である」 が追加記載されました。(2005 /6/8)リンデロンの内服では、発作は誘発されないことから、リンデロンの成分そのものではなくリンデロン注に添加されているソルビトール(梨、りんご、プラムなどの果実類含まれている化合物)または亜硫酸ナトリウム(酸化防止剤)が関与したのではないかと考えられています。著しい喘息発作(アスピリン喘息は、10人に1人)の時は、リンデロンやデカドロンなどのリン酸エステル型のステロイドを使用することが薦められていますが、大手を振って、リン酸エステル型のステロイドならアスピリン喘息患者に使用しても問題なしとは言えませんのでご注意ください。経口摂取可能であれば、内服で処方(効果は注射と同等)するか、ゆっくり点滴することで思わぬ事態も未然に防げるようです。
| コハク酸エステル型 (アスピリン喘息に控える) |
リン酸エステル型 | |
| 防腐剤として亜硝酸塩、パラベン添加 | ソルコーテフ 500mg プレドニン 10mg |
ハイドロコートン 100mg デカドロン リンデロン |
| 添加なし | ソルコーテフ 100mg サクシゾン ソルメドロール 125mg |
なし |
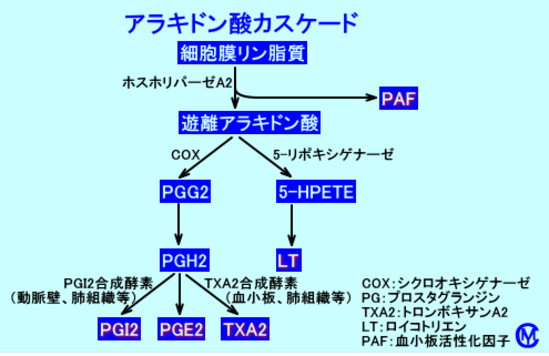
基本的にはすべての解熱鎮痛薬(酸性)を徹底してさけること、さらに食品・医薬品の添加物を除外することが重要となります。薬物治療は一般の喘息と変わりありませんが、アスピリン喘息には、ロイコトリエン受容体拮抗薬(オノン、シングレア、キプレスなど)が有効ともいわれています。アラキドン酸カスケードと言われる経路があります。細胞膜リン脂質からできたアラキドン酸が代謝されて、PG:プロスタグランジン(痛みや発熱)やLT:ロイコトリエン(アレルギーや喘息)ができる2つの経路があるんですが、アスピリンやNSAIDsは、COX(シクロオキシゲナーゼ)をブロックしてプロスタグランジンの産生を抑制します。(もうひとつの経路で、ロイコトリエンがたくさん出来て、アスピリン喘息が起こることがあります)ちなみに、ステロイドはもうひとつ上流のホスホリパーゼA2をブロックします。だから、ステロイドも鎮痛解熱作用があり、LT(ロイコトリエン)の産生も抑制するので喘息にも効くのです。
SMART療法
吸入薬には、ステロイド薬と長時間作用性β2刺激薬とが合剤になったものが使われています。これは、それぞれの薬の相互作用によるもので、吸入ステロイド薬の抗炎症効果が単剤で同じ量を使用するよりも強くなります。また、吸入ステロイド薬はβ2刺激薬の長期使用による作用の減弱を抑えてくれます。シムビコートに使われている長時間作用性β2刺激薬は、フェルモテロールを使用しています。

長引く咳、慢性咳嗽(3週間以上続く咳)の鑑別
まずは、ACE阻害薬の内服、喫煙を除外し、喘鳴、発熱、体重減少、呼吸困難などの問診、聴診所見、胸部Xpはチェックする。
上気道咳嗽症候群(後鼻後症候群)
最も頻度が高い。鼻水、鼻づまり、喉に鼻が落ちてくる感じ、喉のムズムズ感、咽頭粘膜に鼻汁の垂れ込みなどがある。しかし、こういった症状や咽頭の所見がなくても否定はできない。原因としては、急性鼻咽頭炎、アレルギー性鼻炎、血管運動性鼻炎などがある。まずは、第一世代の抗ヒスタミン薬(第二世代では効果ない)を処方し、治療効果を確かめる。
咳喘息
感染後咳嗽
胃食道逆流症
コーヒー カフェイン(テオフィリン)で気管支拡張