目次
心電図所見
健診の心電図は、ほとんどがコンピューター診断です。最近のコンピューターは、だいぶん賢くなっていて「異常なし」と判定された場合は、ほぼ正常といえるようなレベルになっています。ただ、いろいろ異常所見が書いてある場合は、まだまだおかしな面もたくさんあって、特に異常Q波の診断や不整脈、ST変化の判定などが苦手なので、人間の目で確認する必要があります。たつの市では、学校心臓検診と言って、小学校1年生と中学校1年生、約1600人の心電図検査を行っていますが、コンピューター診断をそのまま二次検診に回していると、保険診療がパンクしてしまうので、循環器専門の委員が心電図判定を行って、しっかりオーバーリードして本当に異常なものだけを二次検査に回すようにしております。
さて、あなたの心電図の結果、どういった所見が書いてありますか?
所見は、医学用語なので意味不明ですよね。
簡単に、説明しています。(自検例ではありません。他人のふんどしで相撲をとっているのであしからず)
詳しくは、かかりつけの先生に聞いて下さいね。
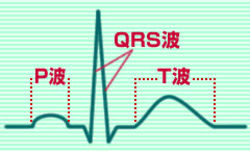
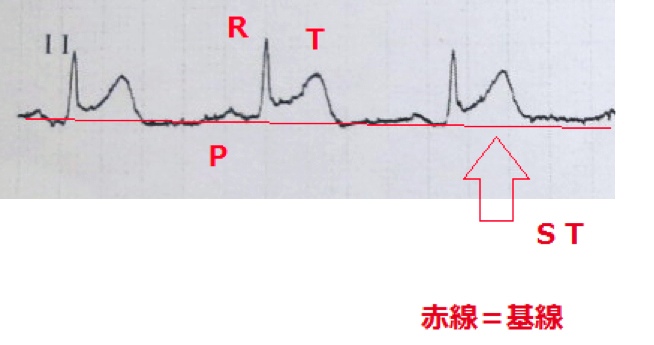
心電図は、心臓の収縮(電気的活動)を体表面から捉えたもので、P波は心房の収縮、QRS波は心室の収縮、T波は心室の弛緩を表しています。
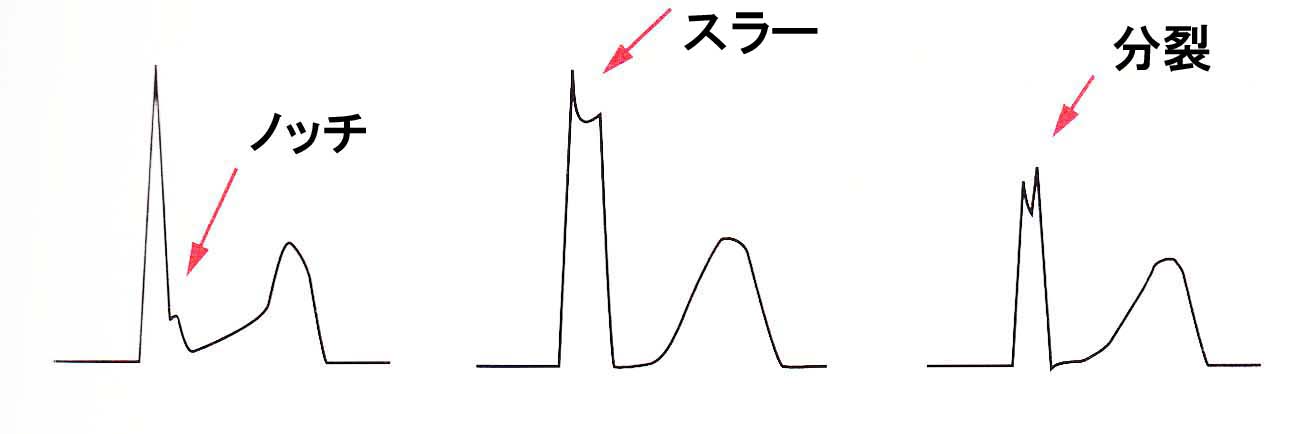
ノッチ、スラー、分裂
正常な心電図波形とは異なる場合でも病的な意義はなく、正常亜型(normal variant)と呼ばれる範疇の所見があります。Ⅲ誘導やaVL誘導、移行帯(胸部誘導のV3、V4誘導)では、心臓の電気的興奮ベクトルを垂直に近い方向から見ているので電気的興奮が心室を伝搬する過程でわずかな電気ベクトルの振れが正から負、負から正への電流の変化を生じさせるためにQRS波にノッチやスラー、分裂などの変化を起こす。
J波
早期再分極は、病的な意義はない良性の所見と長らく考えられてきましたが、近年、Brugada症候群と同様に、心室細動や突然死との関与が指摘されています。日本循環器学会のガイドラインでは、早期再分極は健常者(特に若年男性)にも比較的高頻度(3~ 13%)で認められ、特異度が低すぎるため(1)下壁誘導にJ波(ノッチ)を伴う早期再分極(特に 0.2mV 以上)(2)ST 上昇が下壁と側壁誘導の双方に認められ、かつ失神・めまい・動悸等重症な不整脈を疑わせる症状、または若年~中年者の突然死の家族歴がある場合に電気生理検査によるリスク評価の意義はあるとしています。

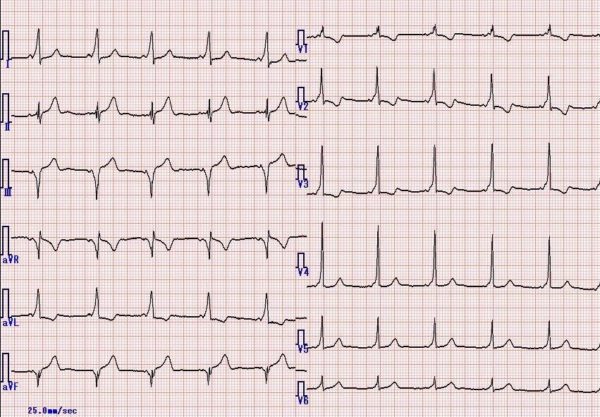
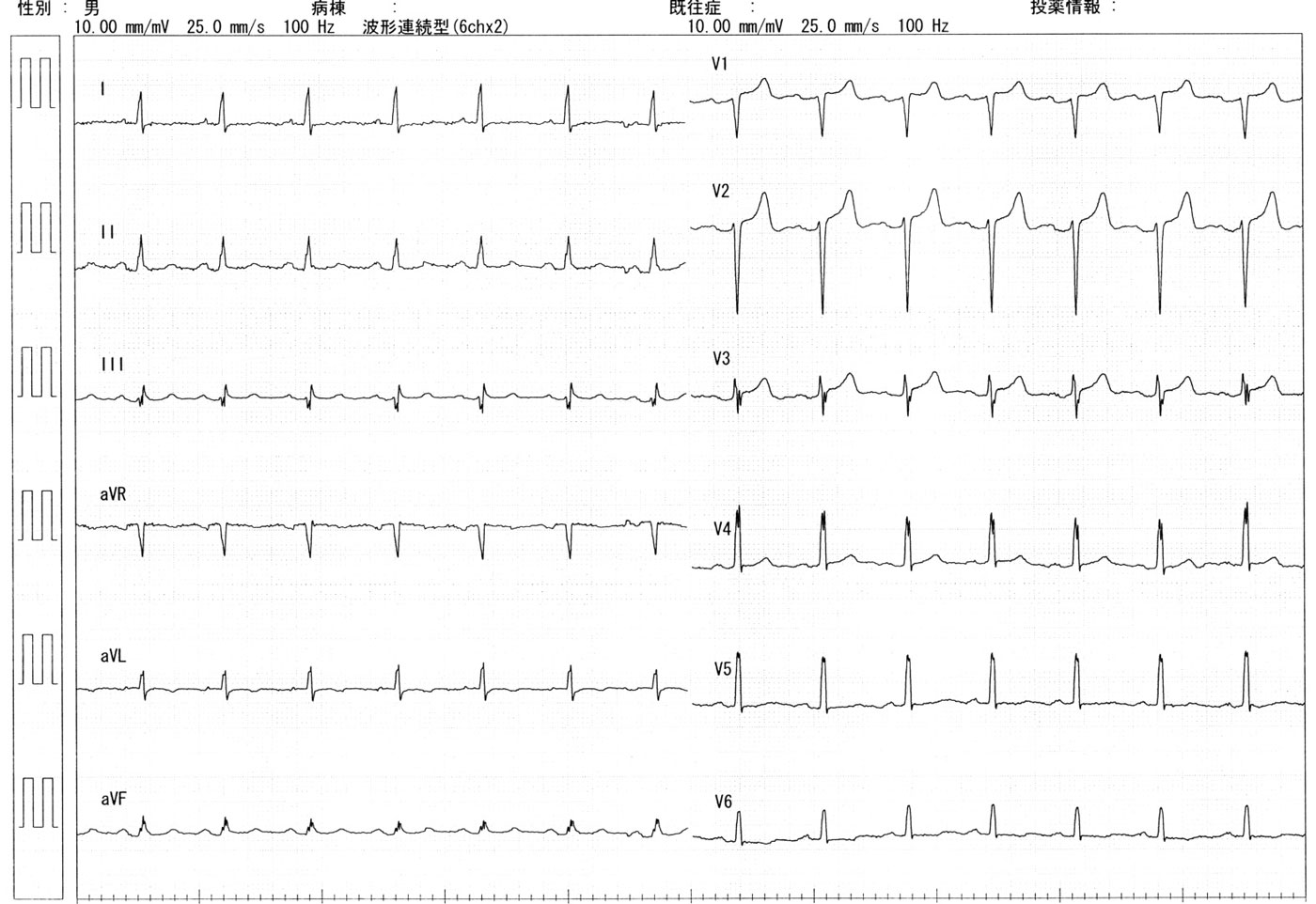
J波
12誘導心電図のIIIIIaVFV5V6のQRS波の終末部に注目してみると、小さなノッチが認められます。この小さく鈍なノッチは,J波と呼ばれています。(J波が記録される誘導は、下壁誘導(II,III,aVF)または側壁誘導(I,aVL,V4, V5,V6)です。低体温時に記録される場合はOsborn波とも呼ばれる)J波やST上昇は、V4あたりで最大の事が多く(ノッチやスラー、分裂などの成因として、電気的ベクトルを直角方向から見ている移行帯付近で見られやすい)健常者にもJ波が約2%認められますが、J波が認められる特発性心室細動の患者は,若い男性に多いことと報告されています。J波はQRS波の終末部であるため、脱分極異常ではなく,再分極異常なのかもしれません。

異常Q波
心筋に高度な器質性変化、特に壊死や障害が加わった際に、QPS波高は減少する。異常Q波は、Q波の幅が広く、深くなっています。心電図変化の中で最も重症な変化のひとつです。心筋梗塞がその代表疾患ですが、その他、心筋症や肺気腫、左脚ブロック、WPW症候群などがあります。いずれも精査が必要な疾患です。 心筋の異常がないかどうか、一度、心エコー検査をしてみましょう。
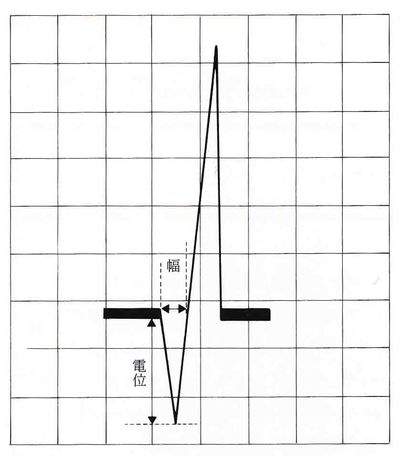
しかし、実臨床で最も多いのは、コンピューターの過剰診断です。本当に異常Q波ですか?ということと、異常Q波の出ている誘導がどこかということが大事なのです。QRS波形の最初の上向きの波(陽性波)をR波と言います。R波を挟んで、その前にある下向きの波(陰性波)をQ波と呼びますが、ⅠⅡaVLV5V6に見られる小さなQ波は、心室中隔の興奮で起こる正常なQ波で、中隔性Q波と呼ばれます。aVRは、異常Q波が出るのが正常です。健康者を主たる対象とした集団健診において、異常Q波と診断される大多数は健常者です。異常Q波とは、幅が0.04秒以上、深さはR波の1/4以上というのが一般的であり、両方、満たせばよりいいのですが、深さよりも幅が重要です。その診断には、Q波の測定は正確を期す必要がありますが、実際の臨床では、異常Q波なんて、だいたいでいいという感触はありますよね。
Q波の測り方
異常Q波の正常例を示します。
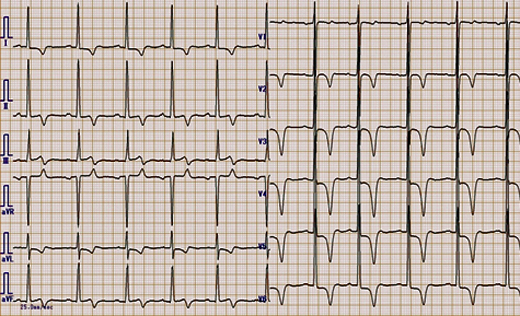
40歳 男性 生来健康で、健診で異常Q波を指摘されています。5mmを超える大きなQ波がⅢ誘導に認めます。Ⅲ誘導のみ(aVF誘導のみ、aVL誘導のみなども同じ)の異常Q波があってもかまいません。特に幅の狭い尖鋭なQ波、T波の陰転を伴わない場合は、正常と言ってもいいでしょうか。
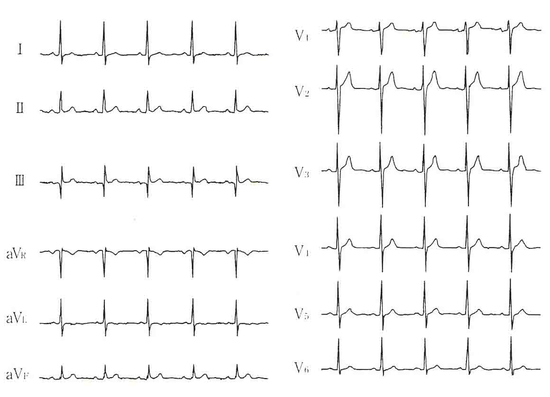
健常者(正常)
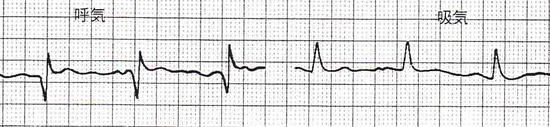
Ⅲ誘導に見られる小さなQ波は、しばしば陰性T波を伴うこともありますが、吸気でなくなる場合もあります。(心臓の位置がやや横位から縦になって、電気軸が変わるからでしょうか)
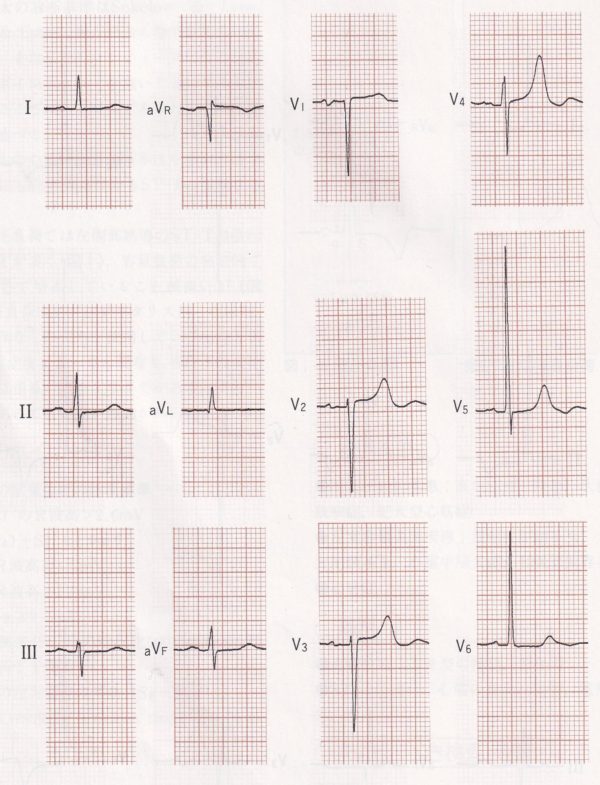
42歳 男性。ⅢaVF誘導に異常Q波を認め、Ⅱ誘導にも小さなQ波を認めます。このようにⅡ誘導にQ波を伴う場合は、深くなくても幅が40mm秒以上あれば心筋梗塞の疑いが強くなります。よって、Ⅲ誘導にQ波がある場合は、ⅡとaVF誘導とセットで見ることが大切です。Ⅲ誘導には陰性T波もあり、下壁の心筋梗塞の疑いが濃厚ですが、実は正常です。本症例は、移行帯がV5V6になっており、時計軸方向回転によってQ波が見られています。時計軸方向回転が起こると、前額面では、ベクトル環の上下が入れ替わり、興奮ベクトルはまず左上を向いてから左下、右上と回ります。左上に向かう初期ベクトルは、ⅢaVF誘導にに大きなQ波をⅡ誘導にも小さなQ波を作ったわけです。そして、最後に興奮が伝わる左室後基部の右上後へ向かう終末ベクトルがより右に向かうことで、Ⅰ誘導でS波が、aVR誘導でR波が描かれます。心筋梗塞との鑑別には、下壁梗塞では、初期ベクトルが下方へ向かわないで、右上に向かうのでaVRの初期r(rS波)で始まるはずである。
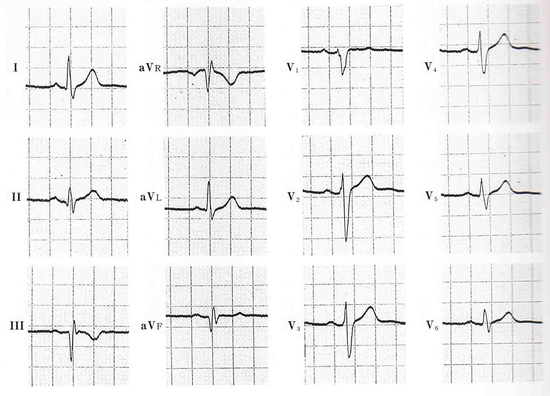
健常者(時計軸方向回転)
41歳 男性 BMI29の肥満体です。横位心では、左軸偏位を呈しやすいが、ⅢやaVFにQ波が認められる時には、Ⅰ誘導でS波を呈することが多い。この症例もaVRで終末R波が認められることから下壁梗塞は否定できそうです。
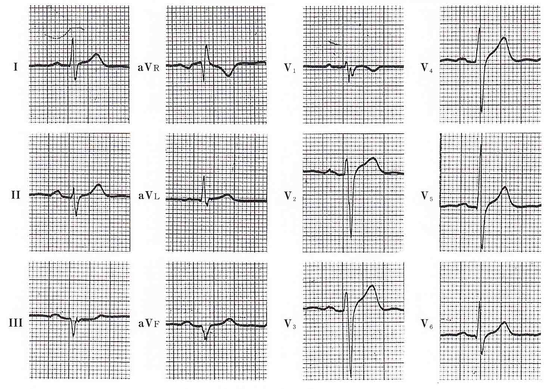
健常者(肥満)
では、本当に病気があって、異常Q波になっている症例です。
75歳 男性。V1〜V3のQSが目立ちます。心筋梗塞との鑑別には、Q波の起始部にスラーやノッチがなく、ST-Tも異常を認めない。また、V5V6でR波の電位が小さいので、肺気腫の可能性が高い。QS波形が、肺気腫により滴状心となり、心臓より相対的に高い位置で記録された結果なら、1〜2肋間下方で記録することで、rS波が記録されるはずである。(もし、心筋梗塞なら同じQS波形のままで記録される)
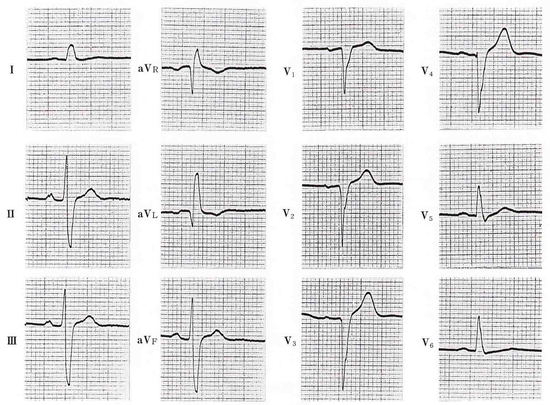
慢性閉塞性肺疾患(肺気腫)
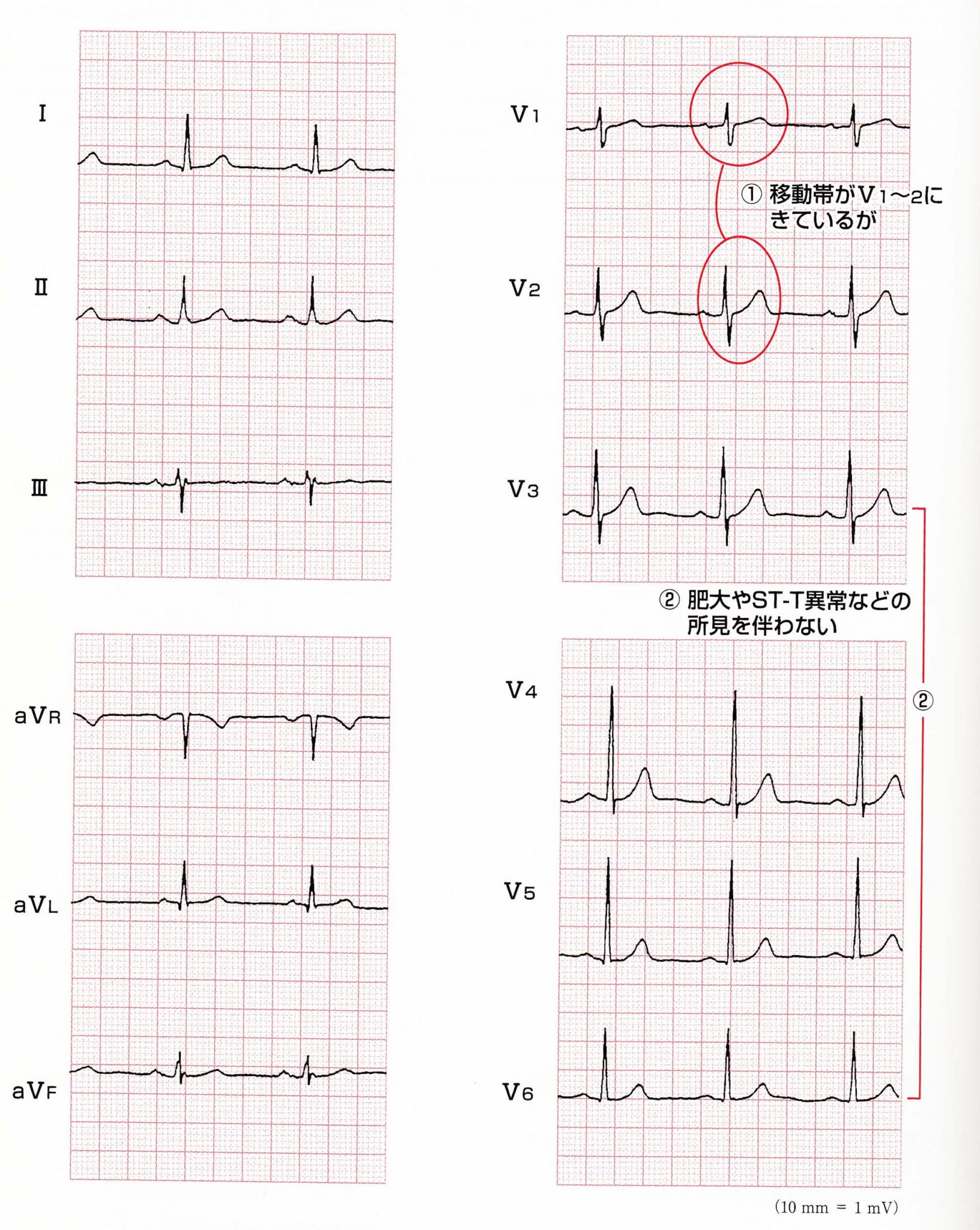
36歳 女性。V1〜V3に見られるスラーやノッチは、たとえ小さくても(異常Q波の診断基準を満たしていなくても)陳旧性心筋梗塞に見られる特徴的な所見ですが、年齢からは、虚血性心疾患は考えにくい。ST変化もエストロゲンによるジキタリス様効果の可能性が高い。よく見るとⅡaVRV4〜V6に小さなδ波に気づくかどうかで診断がつきます。B型WPW症候群の診断は、明らかなδ波があれば容易ですが、臨床的には、はっきりしない場合も多く、QRS波の立ち上がりに鋭さを欠いていないかそういう目で見ることが大事です。また、別の機会に記録した心電図と比較することも有用です。
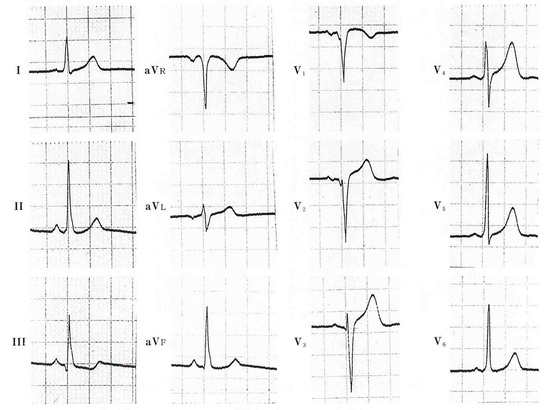
WPW症候群
V1〜V4の同時記録で時相分析してみると、V1V2でQ波の起始部に見えた時相は、V4に示されたδ波の始まりに一致しており、V1V2のQSの所見は、真のQSではなく、陰性δ波が先行した結果QS様に見えただけというわけでした。
トリは、主役の心筋梗塞ですが、誰にでもわかるようなものはおいといて、あえて「ん〜 どうかな」という症例を出してみます。
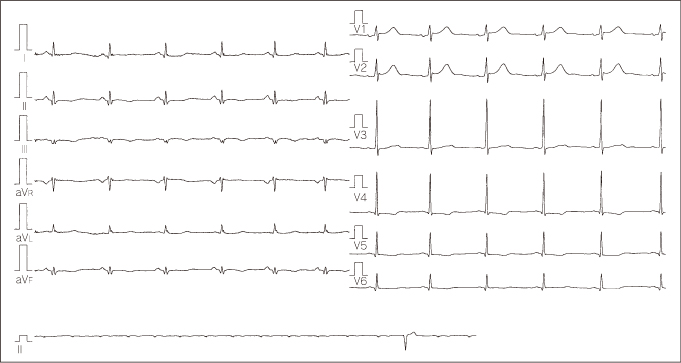
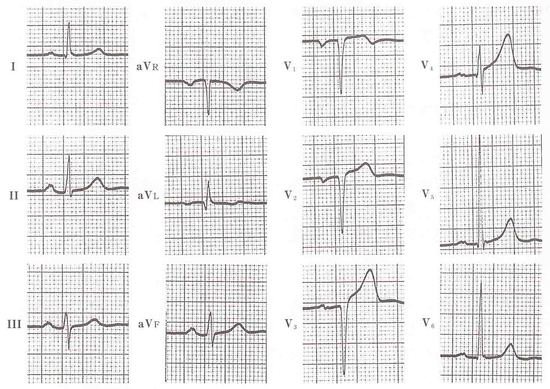
65歳 男性。高血圧の初診の心電図である。もしこれが、集団健診での心電図だったら、文句なく「異常なし」と判定されてしかるべきものであろう。しかし、1年前に狭心症を思わせる胸痛の既往があったため「ん〜 どうかな」となったわけです。V1〜V3のQSは、きれいであり、肺気腫も疑われますが、V5V6のR波の振幅が減少していない点が合いません。V1のJ点がわずかにあがり、STがわずかに上昇しながら、陰性Tに移行(T terminal inversion=心筋症でも見られる)している部分に心筋梗塞のなごりが残っています。心エコーで、前側壁と心尖部に運動低下を認め、冠動脈造影で左前下行枝seg6に90%の狭窄を認めました。
急性心筋梗塞での心電図変化を示します。まず、T波が増高し、ST上昇を認めます。胸が痛くなって、すぐに来院された場合は、この時点での心電図にお目にかかることが多いようです。その後、異常Q波が出現し、数日かけてSTが下がってきてT波が陰転し、最終的には、異常Q波と冠性T波が残ります。
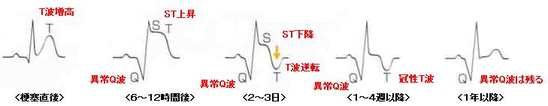
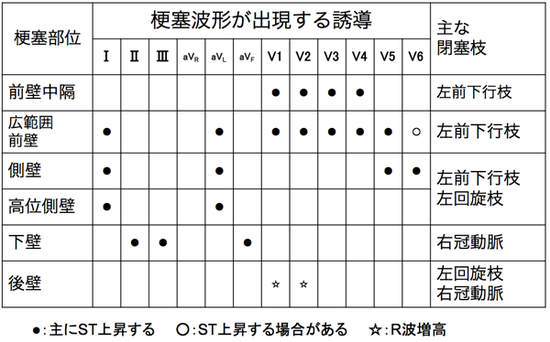
心筋梗塞では、心臓のどこの部位の血管が詰まると、12誘導のどこの部分にST変化や異常Q波、陰性T波が出るというパターンがあります。例えば下壁の心筋梗塞の場合では、II, IIIとaVF、前壁中隔だとV1〜V4、側壁だとⅠaVFV5V6という具合です。
R波の増高不良
poor r progressionのみで、他にST-T異常を伴わない場合は、異常なし。
reversed poor r progressionは、ほとんどが心筋梗塞(心筋症でも見られる)
心筋梗塞以外でもV4V5のQ波は左室肥大で
リバースなら必ずおかしい
電気軸
心臓電気軸とは、心筋の興奮により電気変化を生じます。この電気変化を記録したものが心電図です。心臓は立体的構成物ですから、その興奮により作られる電気変化も立体的に変化します。従って、心起電力は大きさと方向を持っており、ベクトル量として表現されます。この心起電力ベクトルの方向が心臓電気軸です。
通常、心臓電気軸というと前額面における心臓電気軸の方向を意味します。心起電力ベクトルにはいろんな要素があり、P軸、QRS軸、T軸などもあるのですが、一般にQRS軸を心臓電気軸と言っています。これは、心室の興奮が心起電力の中で最も大きく、かつ臨床的意義も重要であるためです。さらに、QRS電気軸という場合にはQRS平均ベクトル(面積ベクトル)を意味しています。心起電力ベクトルの前額面における投影の表現として、左軸偏位、正常軸、右軸偏位などと記載されます。
右軸偏位、左軸偏位
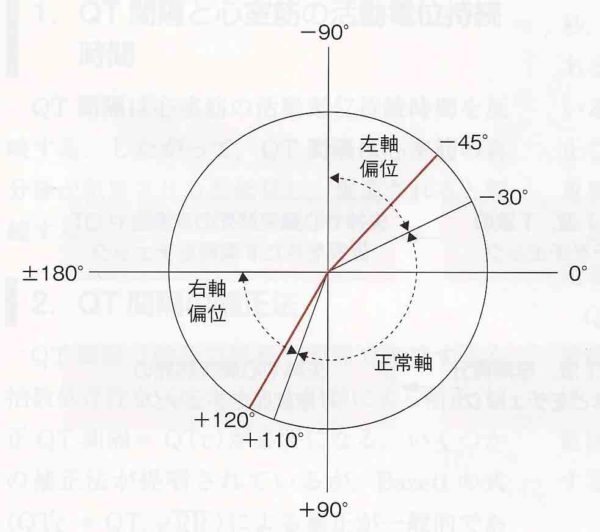
QRSの平均電気軸はー30°〜+110°が正常範囲であると言われています。ただし電気軸は年齢とともに右軸方向から左軸方向へ偏位していくため40歳以上では90°以内である。よって40歳以上の成人においては電気軸の正常範囲は、ー30°〜+90°である。
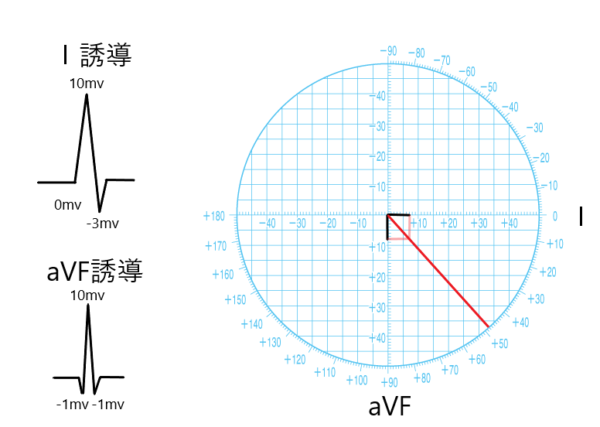
平均電気軸の求め方は、右軸偏位、左軸偏位を表すのは、前額面の心電図、四肢誘導です。Ⅰ誘導(右から左方向)とaVF(上から下方向)を用いるのが一番簡単です。両方とも+なら0°〜+90°になり計算しなくても正常軸です。心室の興奮開始から終了までまとめて考えてみると、各誘導で、この下向き(陰性)のフレと、上向き(陽性)のフレの差が、全体の向きと大きさになります。これを興奮の平均ベクトルといいます。Ⅰ誘導では上向きに10mV、下向きに3mVですから、10-3で、上に+7mVというのがⅠ誘導に投影した興奮の平均の大きさです。同じように、aVFでは上向きに10mV、下向きに1mVですから、10-1で、上に+9mVというのがaVF方向の心室の興奮開始から終了までの大きさの平均値となります。興奮全体としては、Ⅰ誘導方向には7mV、aVF方向には9mVの大きさと向きになります。それぞれグラフに書き込んで、それぞれ垂線の交点を結ぶと電気軸は+48°となります。
正常電気軸は、ー30°〜+90°とするのが一般的ですが、電気軸は、加齢によって左に偏位すると言われている。+90°以上の右軸偏位も30歳前であれば正常である。
ー30°〜ー90°の左軸変異は健常者にも見られ、その頻度は加齢とともに増加する。左軸偏位をきたす基礎疾患として最も多いのは左室肥大でその他、下壁梗塞や左脚ブロックなどがあり、右軸偏位は滴状心が多い。
電気軸の偏位自体は病的意義はないことがほとんどです。電気軸の偏位で頭に置いておく重要な疾患は、右室肥大と左脚前枝ブロックの診断です。
左軸偏位
左脚前枝ブロック 虚血性心疾患が隠れていくかもしれません。
右軸偏位
右室肥大 右室肥大の原因検索に心エコーをして見ましょう。
時計方向回転、反時計方向回転
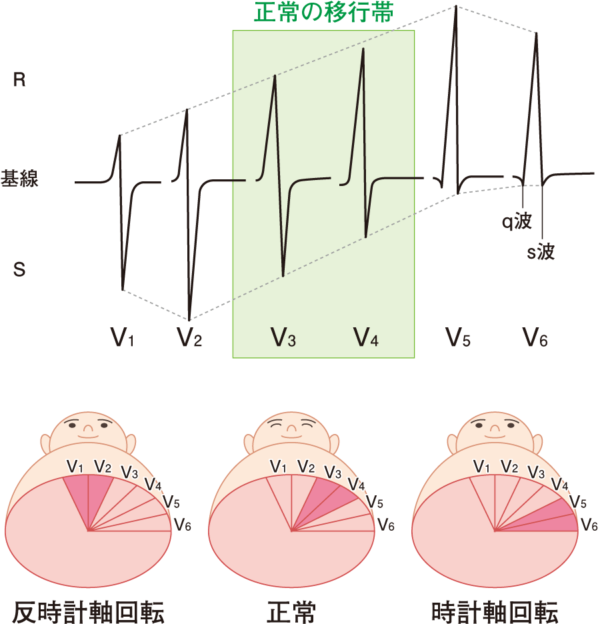
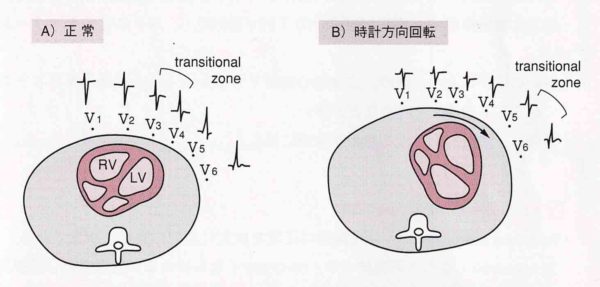
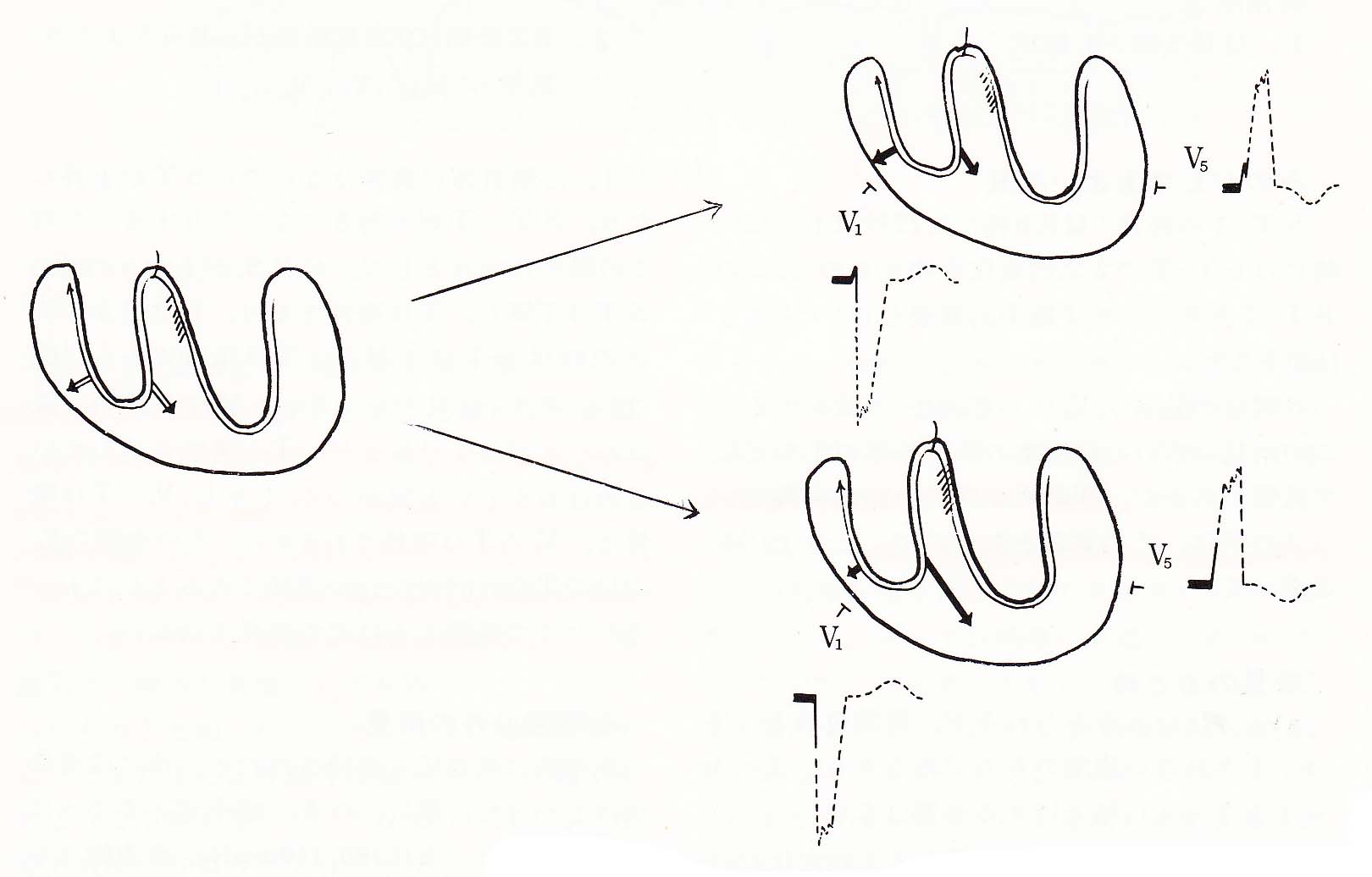
水平面の心電図、胸部誘導です。心起電力ベクトルの水平面における投影の表現として、心臓長軸周りの回転として時針方向回転(clockwise rotation)反時針方向回転(counterclockwise rotation)などと記載されます。正常パターンは、胸部誘導におけるr波の増高は、V1からV2、V3と進むにつれて順次r波が大きくなりV5で最大になり、S波はV2で最も深くなり、V4以降は消失するか小さくなります。本当はR/S比で判定するのですが、R波の高さとS波の深さが等しくなる誘導を移行帯とよび、V3かV4付近でR/S比が<1から>1に逆転し(移行帯)正常では、V2~V5の間にあります。V2よりも右側の移行帯は反時計軸回転、このr波の増高がなかなか進まず移行帯がV5付近にずれ込んでいるのを時計方向回転と言います。しかし、時計方向回転は、胸部誘導での体の横断面での電気軸の変化を表しており、前額面上での電気軸(左軸偏位、右軸編位など)とは関係ありません。この時計、反時計は心臓を下から見上げたときの回転方向です。
反時計方向回転 移行帯がV1V2に来るだけで、STT変化を伴わない。
S1S2S3パターン
S1S2S3パターンとは、文字通りに解釈すれば、I、II、III誘導のすべての誘導にS波が認められるパターンを指します。教科書的には、S1S2S3パターンが見られる場合として、 右室の肥大(大血管転移症、Fallot四徴症、心室中隔欠損症) 肺気腫、肺塞栓、自然気胸、漏斗胸、Straight back syndromeなどが疾患が記載されていますが、検診レベルの集団においては、S1,S2,S3パターンは、健常者(若年者、無力性体質者) がほとんどで、臨床的な意義はなく、放置可でOKとされていることが多いようです。 肺疾患を心電図で見つけたいのならば、S1S2S3パターンよりは、肺性PやS1,Q3,T3、右脚ブロックなどの所見の方が有用でしょう。
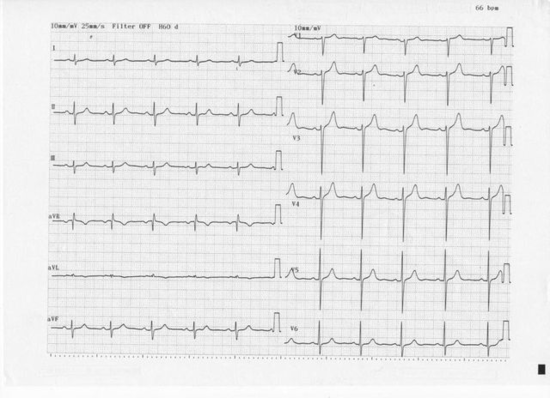
上記の心電図は、広義のS1S2S3パターンです。狭義では、I、II、III誘導のすべての誘導で、R波よりもS波が大きいときを言います。 広義のS1S2S3パターンでは、正軸も含め、いかなる電気軸もとりうることになります。 I、II、III誘導のすべての誘導で、R波とS波がほぼ等しい場合、前額面に対して垂直なので電気軸を測定することが困難となり、不定軸と呼ばれます。狭義では、極端な軸偏位、-90度から-150度になります。
高電位
右室肥大
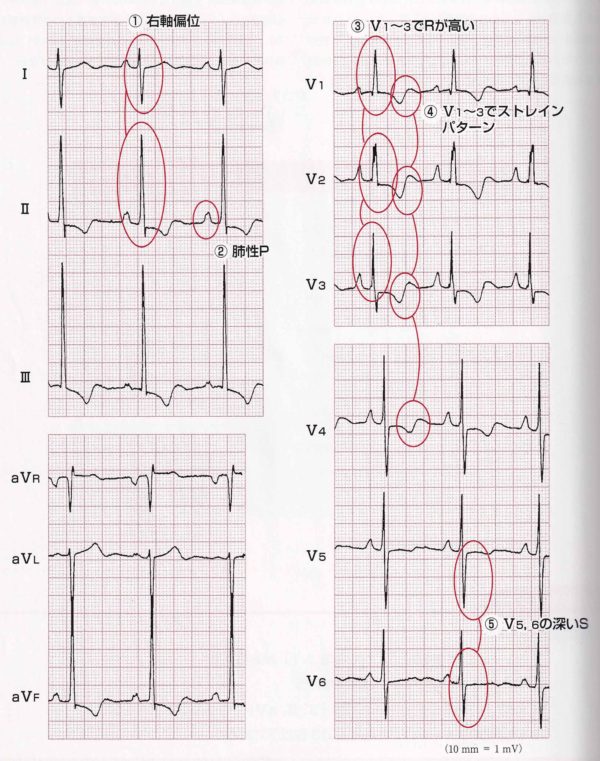
右室の慢性的な圧負荷によって生じ、原発性肺高血圧症や二次性肺高血圧症を招く、僧帽弁狭窄症、慢性肺塞栓症、ファロー四徴症、肺動脈弁狭窄症、慢性閉塞性肺疾患などで観察される。心電図所見としては、右軸偏位(110°以上のことが多い)肺性P波、V1〜V3(ⅡⅢaVFも)のR波増高(R/S比>1)ストレイン型STT変化、ⅠaVL V5V6の深いS波などが複数以上存在する。 IIⅢaVFのストレイン型STT低下のみでは垂直位の心臓における左室肥大の場合もある。
左室肥大
左室肥大の診断基準としてSokolow&Lyonらの、V1のS波+V5orV6のR波>35mmが有名です。心エコー所見からのCornell criteriaでは、V3のS波+aVLのR波>28mm(男)>20mm(女)というものもありますが、若年者に当てはめるとみんな左室肥大になってしまうので、35歳以上という条件付けが一般的です。
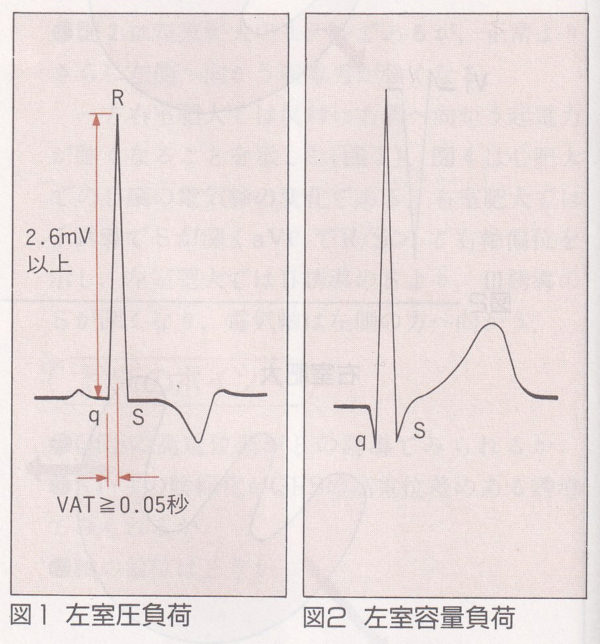
左室肥大の典型的な心電図は、左側胸部誘導、V5V6IaVLの高電位差とST-Tの陰転です。左室圧負荷を示す高血圧症、大動脈弁狭窄、肥大型心筋症は「ストレイン型パターン」になりますが、虚血との鑑別は難しいところですが、やはりR波高が大きい場合は、虚血を絡んでいるにしろ左室肥大が濃厚です。容量負荷疾患としては、僧帽弁閉鎖不全、大動脈弁閉鎖不全、心室中隔欠損症、動脈管開存などでは、T波は陽性のまま増高していることが多い。
左室圧負荷 RV6は5.4mVと著明な高電位差を呈し、ST -Tはストレイン型を示す。
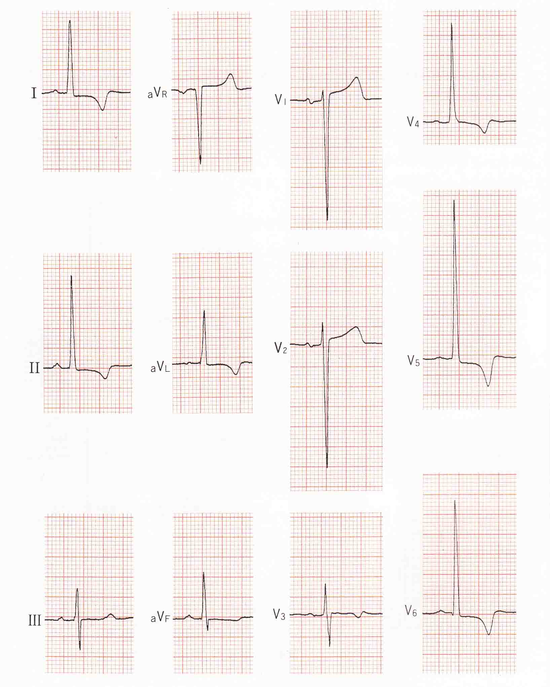
左室容量負荷 RV5は3.4mVと著明な高電位差を呈し、T波は陽性でー/+の二相性のU波が見られる。
ST-T異常
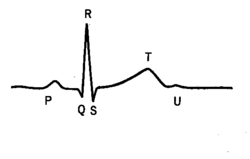
心電図でST部分(QRS波の終わりからT波の始めまで)からT波にかけての部分の異常で、主にこの部分の変化をいうが、では正常なST-Tは、どういうものなのかというわけですが、STというと水平な部分があってというイメージですが、実際はそうではなく、ニュアンス的には、だらっと上がって、すっと下がるのが正常です。
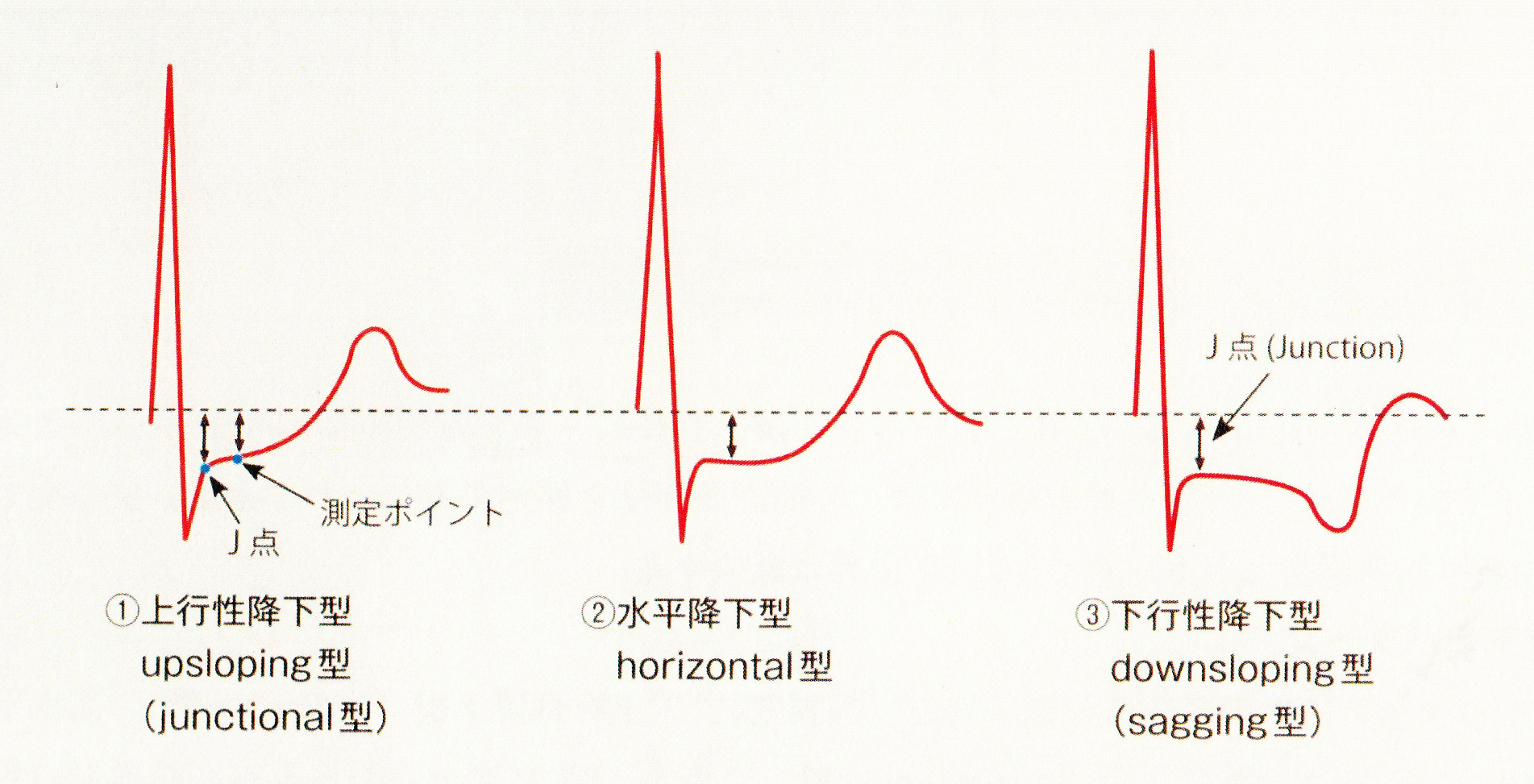
ST-T異常は、主にST低下が多く、その変化の仕方によっていろいろな分類がされていますが、一般的には、A:上り坂(upstroke) は、正常な場合が多く、B:ストレイン型(strain) は、左室肥大(虚血もありえる)、C:盆状降下(sagging) は若い女性の非特異的ST-T変化、D:水平(horizontai)とE F :下り坂(downstroke)は、虚血性心疾患を疑わせます。
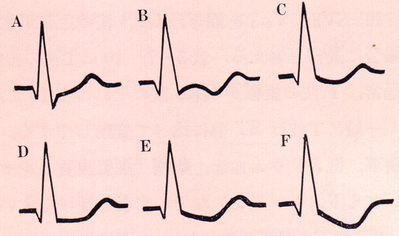
A:上り坂(upstroke)
B:ストレイン型(strain)
C:盆状降下(sagging)
D:水平(horizontai):
E :下り坂(downstroke)軽度
F :下り坂(downstroke)高度
45歳 女性。BMI18のやせ型。集団検診で心電図異常でチェックされました。なんの自覚症状もありません。V5V6のST低下が目立ちます。軽いストレイン型ST低下のパターンで、左室肥大や虚血を疑うST変化ですが、どうでしょうか。V5のR波が2.6mVぎりぎりですが、やせ型なのでありかなって感じです。高血圧もありません。ストレイン型にしては、T波の終末に陽性相あり(一般的には、陰性T波に引っ張られてSTが下がって基線にもどるので、陽性相はないと言われている)陰性T波が浅い割には、J点からST低下が大きいので虚血の方が疑われそうですが、動脈硬化のリスク因子はひとつもありません。こういった非特異的ST−T変化と呼んでいますが、集団検診などで、健康な女性(特に中年女性に多い)にしばしば見られ、悩ましい限りです。
健常者(神経循環無力症)
よく模式図的に示されているような真っすぐなSTがあって、ぴょこっと左右対称のT波が盛り上がっているような場合は、prolongation of ST segmentもしくは、sharp angle of ST-Tと表現され、ちょっと虚血の臭いがする心電図というわけです。
陰性T波
心電図変化の中で最も頻度が高いのは、T波の変化です。その中で、T電位の減少は女性に多く、そのほどんどが健康者です。陰性T波の臨床的意義判定に当たっては、年齢、性別、誘導の情報が必須です。健常者でも、過呼吸、食事、精神的要因で起こることも知られています。一般的にT波は、陽性(上向き)でR波の1/10以上あるとされています。陰性T波とは、T波が陰性(下向き)で、0.5mV以上のものをいうことが多く、臨床的に問題となる最も多いものは、虚血性(狭心症や心筋梗塞)の疾患で、同時にQRS波の異常やST部分の異常を伴うことが多い。元来、V1V2で陰性T波を示すことはしばしばあり、特に女性ではV3まで及んでも正常範囲として良いと思われます。一般的に陰性T波の正常限界は-5.0mmである。
健常者(若年性T変化、女性、過呼吸症候群、神経循環無力症、局在性T陰性症候群、運動家等)高血圧症(軽度で慢性的に持続した変化)
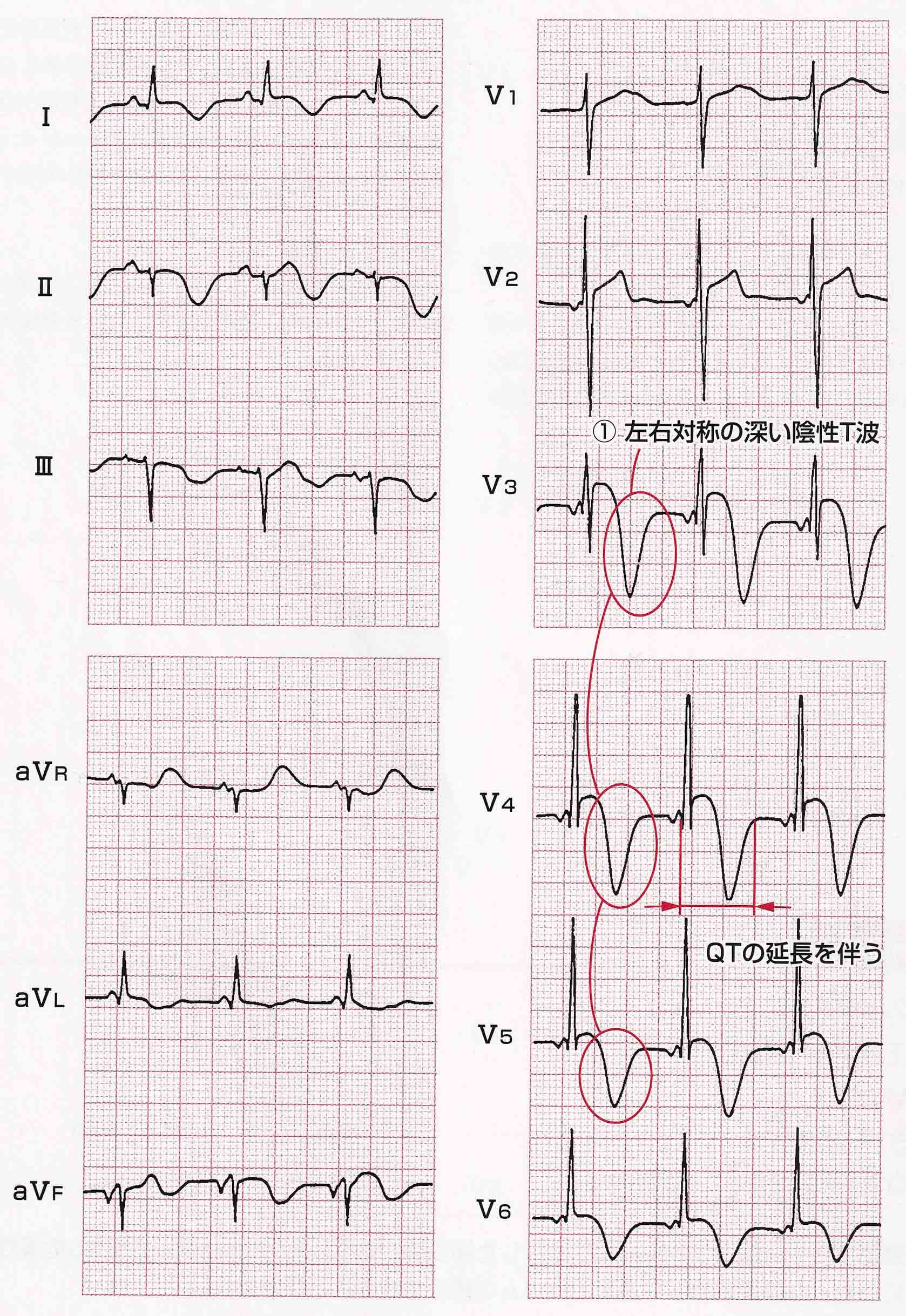
巨大陰性Tは、左右対称の10〜15mm以上の深いT波である。心内膜下梗塞(非Q波心筋梗塞)や心尖部肥大型心筋症の頻度が高いが、鑑別疾患として脳血管障害、たこつぼ型心筋症、褐色細胞腫などを見逃さないようにする。(脳卒中は巨大陰性T波、T波の幅も広い)
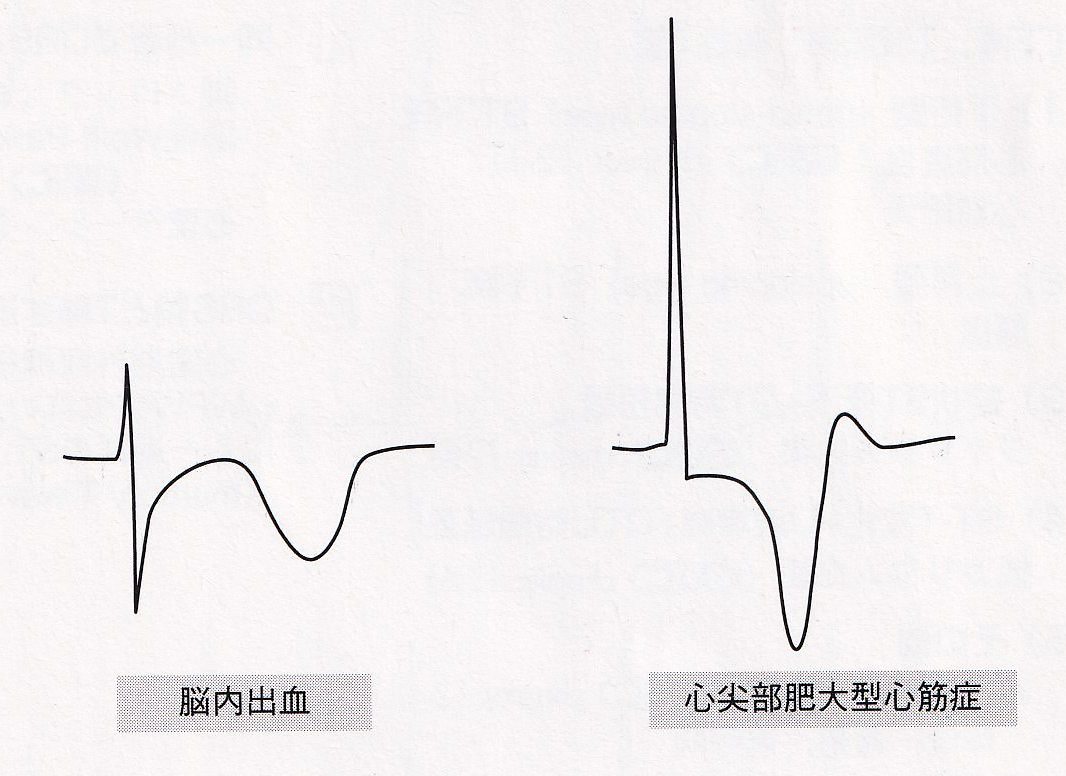
褐色細胞腫による巨大陰性T
T波の増高
心電図では、QRS波は心室脱分極を表し、ST-T -U波は心室再分極を表している。T波の増高が正常か異常かの診断にはSTやU波も見る必要がある。T波の増高が疑われたら治療に緊急性を要する高カリウム血症(テント状T波)と急性心筋梗塞超急性期(上行脚が上に凸のT波)を鑑別する。
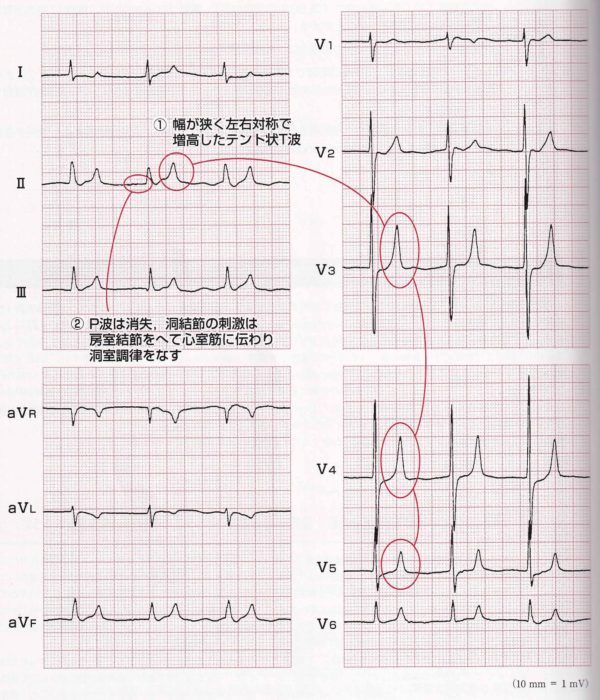
高カリウム血症
初期は、左右対称で高いピンっと尖ったテント状T波(1.0m Vを越えることは少なく、QRS波高の1/2以下であることが多い)QT時間の短縮
高度になると自動能が抑制され、P波の減高、消失、房室結合部調律、心室調律(QRS時間の延長)
さらに進行するとQRS波はサインカーブ様の波形を呈し、心室細動、心停止になる。
T波の減高
心電図では、QRS波は心室脱分極を表し、ST-T -U波は心室再分極を表している。T波の減高は、心筋虚血など緊急性を要する疾患でも見られるが、電解質異常や自律神経などの影響も受け、正常亜型のSTT変化も認めるため、その診断にはSTやU波も見ると同時にl、被験者の年齢、性別、体格、自覚症状、基礎疾患、臨床経過などから総合的に鑑別診断を進めることが重要です。
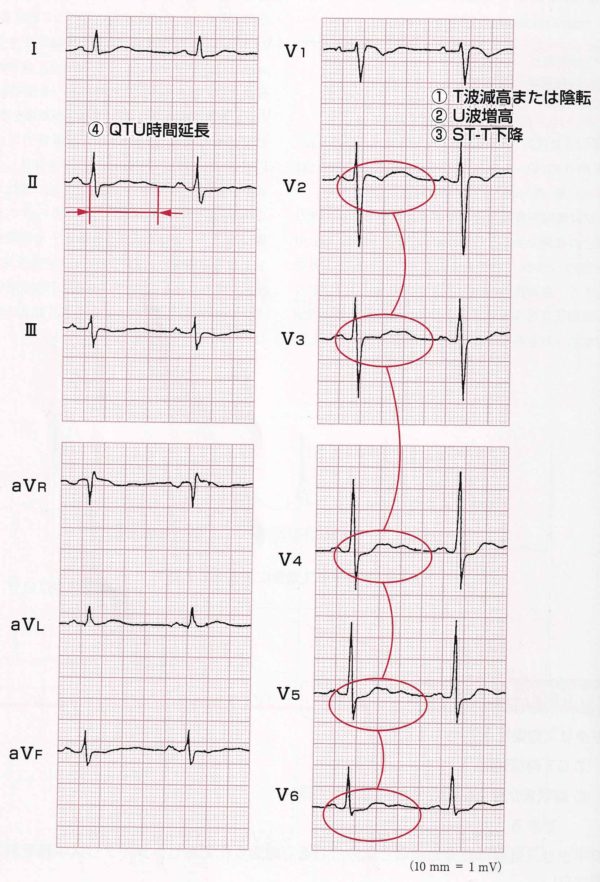
低カリウム血症
Kが低くなると テントの布が余って、T波の減高とU波の増高が特徴的所見です。
ST-T低下、QTU時間の延長を認める。抗不整脈薬投与中に低カリウム血症を合併した場合は、torsade de pointes出現の危険性あり。
下の心電図は、K1.8m Eq/lです。
平低T波
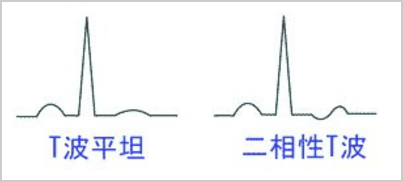
心電図変化の中で最も頻度が高いのは、T波の変化です。その中で、T電位の減少は女性に多く、そのほどんどが健康者です。平低T波や二相性T波の臨床的意義判定に当たっては、年齢、性別、誘導の情報が必須です。健常者でも、過呼吸、食事、精神的要因で起こることも知られています。一般的にT波は、陽性(上向き)でR波の1/10以上あるとされています。平低T波とは、T波がR波の1/10以下のもの、二相性(陰性と陽性)のT波のものをいうことが多く、臨床的に問題となる最も多いものは、虚血性(狭心症や心筋梗塞)の疾患で、同時にQRS波の異常やST部分の異常を伴うことが多い。
PR延長(Ⅰ度房室ブロック)
心房〜心室間のどこかで伝導が遅れた(0.2秒以上)状態です。ただ遅れるだけでP波の後に必ずQRS波が続きます。迷走神経が亢進している若年者や運動選手ではよく見られる変化で、進行しなければ心配ありません。より重症な房室ブロックⅡ進行すれば、めまいや眼前暗黒感などの症状がおこります。症状がなければ、経過をみましょう。
房室ブロックⅡ度(モビッツ)
房室ブロックⅡ度(ウェンケバッハ)
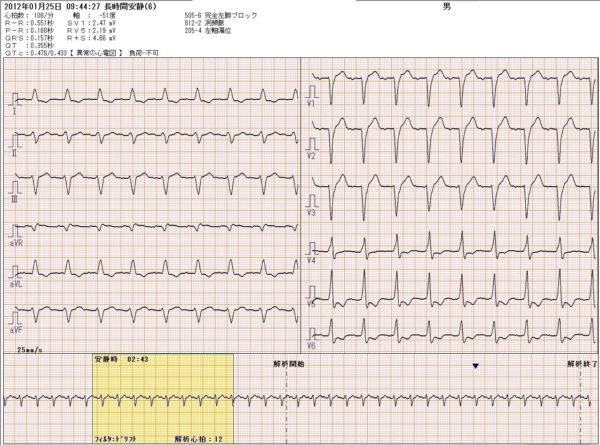
完全房室ブロック
WPW症候群
RSR’パターン
不完全右脚ブロック
完全右脚ブロック
右脚は1本 左脚ブロックは前枝と後枝がありますが、たこの脚どころか沢山あるので切れにくい 完全に切れる場合は、かなり広範囲でやられないとおこらない=重症と考えます。
脱分極と再分極の生理
脱分極と再分極は反対方向なので同じ方向
追いかけるので逆を向く
清く正しいのは、V1がrsR’の二峰性になる、V6幅の広いS波、aVRが幅広いR波がある。
理由があるか 前下行枝の心筋梗塞 右室肥大(右軸偏位 肺性P 右側胸部誘導にストレインT波=右室肥大)右室の心筋症など
完全左脚ブロック
四肢標準誘導のI誘導・aVL誘導でq波が欠如し、胸部誘導のV1・V2誘導で小さいr波と幅広く深いS波を、V5・V6誘導で上向きのQRS波でR波は幅広く分裂または結節を認める。QRS時間は0.12秒以上で完全左脚ブロックと診断。
正常な心電図では、ⅠaVLV5V6には、中隔性Q波があるが、左脚ブロックでは、これがないのが特徴。左脚ブロックを呈する症例は虚血性心疾患、強度な大動脈弁石灰化や左室肥大を伴う高血圧性心疾患など心筋障害が左室全体に広範囲に生じるような疾患を基礎とする症例が多い。Fahyらの疫学調査によると、左脚ブロックは0.1%に認められ男性の高齢者に多かった。約9年の観察期間中に、左脚ブロックを有する群では急性心筋梗塞や突然死が多く認められた。完全左脚ブロックは、重篤な心臓病が見られ予後も悪いと言われるが(左室全体が刺激伝導系を通っていないので、背後に心筋梗塞などの異常が隠れていてもわからないので、全例精査が必要)経過も良い場合も少なくない。また、同じ完全左脚ブロックでもV1〜V3がQS型を示す例とrS型を示す例がある。これは、右室壁の興奮が早めに起こればV1でrSとなり、右→左への心室中隔興奮の方が主として反映されれば、QSとなると解釈されている。
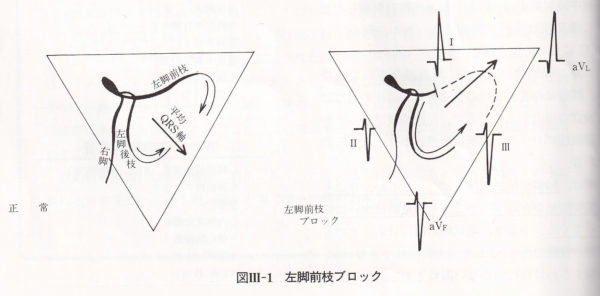
左脚前枝ブロック
左脚は前枝と後枝に分かれている。前枝は左室前壁を左方に向かい、後枝に比べ前枝は長く細く、また大動脈弁の近くを走行するため硬化性病変にまきこまれやすく、左前下行枝のみから血流を得ているため、前枝の方が傷害されやすい。基礎疾患としては、虚血性心疾患(心筋梗塞など)高血圧性心疾患、特発性心筋症、心筋炎、大動脈弁疾患、心臓手術後、サルコイドーシスなどがある。また、三尖弁閉鎖や心内膜欠損症など先天性心疾患の際にも見られる。一方で左脚前枝ブロックを呈する症例は稀ではなく、集団健診の1%(40歳以上では5%)に見られ、その多くは健常者です。
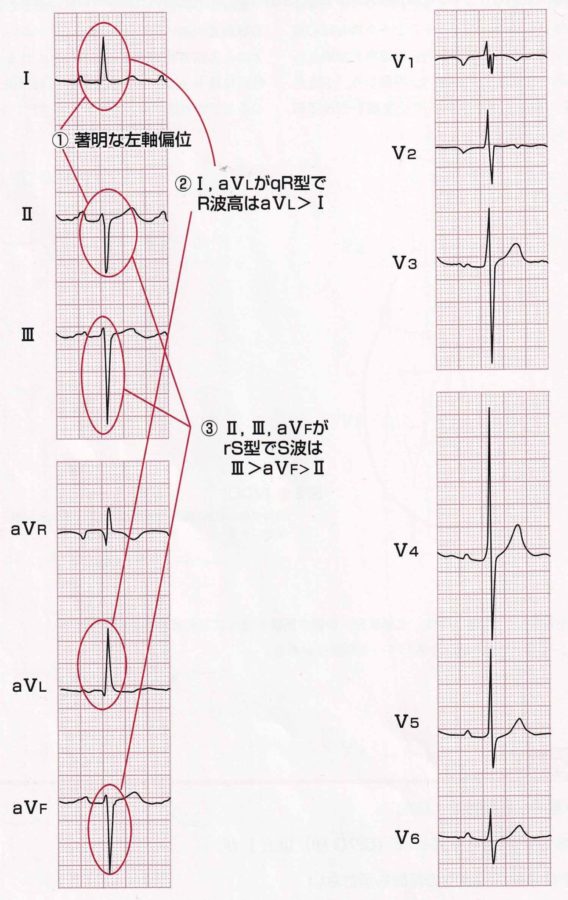
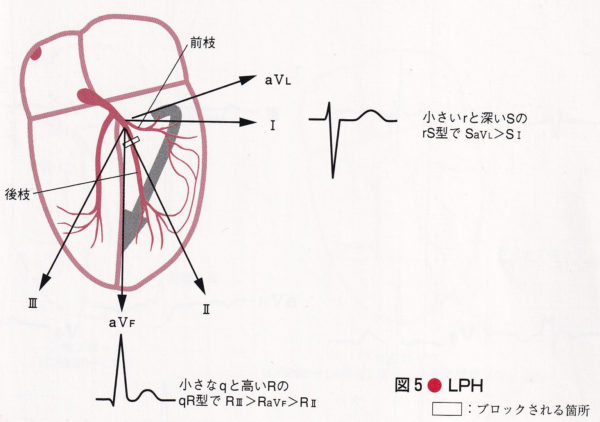
左脚前枝ブロックの特徴は、左軸偏位です。ー30°以上、多くはー45°以上の左軸偏位を呈する。IやaVLにqRになるのが典型的(RaVL>R1)であるが、心室中隔が時計方向回転していたり、心筋梗塞など線維化があればq波が見られないこともある。 IIⅢaVFでは初期は下方ベクトルによりr波が形成されるが、後半の左上方ベクトルにより深いS波が作られr Sを呈する。この左上方ベクトルは第Ⅲ誘導に最も並行な方向のためSⅢ>SaVF>SⅡの順になる。aVLにおける近接効果の遅れが重要な所見で、V6よりもさらに遅れる点が特徴です。
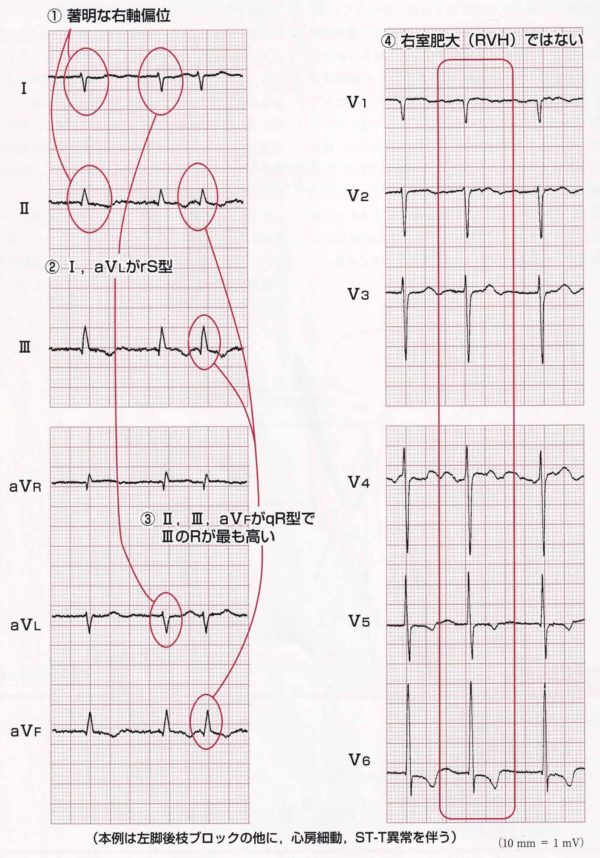
左脚後枝ブロック
心室内ブロック
心室全体への興奮の広がりが遅くなり、QRS波の幅が広くなっています。心筋の異常が原因となっていることもあるので、一度、心エコー検査をしてみましょう。
QT延長
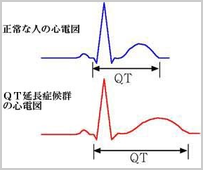
QT延長症候群とは、①心電図上のQTc間隔の延長、②失神発作(あるいは急死の家族歴)を示す症例をいいます。 心電図のQT間隔が延長するような状態では、心室筋各部で興奮持続時間のばらつきが多くなり、いろいろな危険な不整脈が生じ易くなります。
日常診療で、このような心電図異常を見る場合は、抗不整脈薬や向精神病薬の副作用、電解質異常 (低K血症、低Ca血症, 低Mg血症 )など後天性のものがほとんどで、その他、循環器疾患、神経系疾患でみられる。一方、明らかな原因が無く、 先天性(遺伝性)QT延長症候群があります。最近、心筋細胞膜のイオンチャネルの遺伝子異常が原因であることがわかってきました。「QT延長症候群」の遺伝には2つのタイプがあります。子供4人のうち3人が病気になる優性遺伝(Roman-Ward症候群)と子供4人のうち1人しか病気にならない劣性遺伝(Jervell and Lange-Nielsen症候群)です。劣性遺伝の患者さんの場合は、生まれつき両耳の聴力が低下しています。そのため生まれつき耳の不自由な方では1,000人に2~3人の割合でこの病気が見つかると言われています。
Roman-Ward症候群(先天性QT延長症候群の90%がLQT1〜3で占められる)
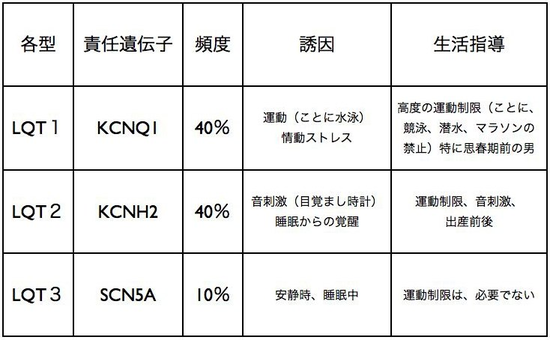
発作が起こらなければ無症状です。発作による症状は立ち眩み、動悸、気分不快などで、ひどい場合には意識を失います。治療は、交感神経の働きを抑える薬により突然死はかなり予防できます。しかし、薬物療法にて効果のない症例は、交感神経の切断やペースメーカー、植え込み式除細動器の手術を行います。

torsade de pointes(Tdp)
torsade de pointes型心室頻拍の( torsade de pointesという言葉は、フランス語で、「トルサード・ド・ポアンツ」と発音します。torsadeとは「捻れた房毛」、 pointe(s)は「針、釘、(針の)尖端」などの意味です) 心電図所見は極めて特徴的で、QRS軸の極性が5~20心拍を周期として徐々に変動します。(上に尖ったり、下に尖ったりしてます) 直ちに適切な治療を行わないと極めて容易に心室細動に移行するため、極めて危険な不整脈です。

心電図ドリル
ブルガダ症候群
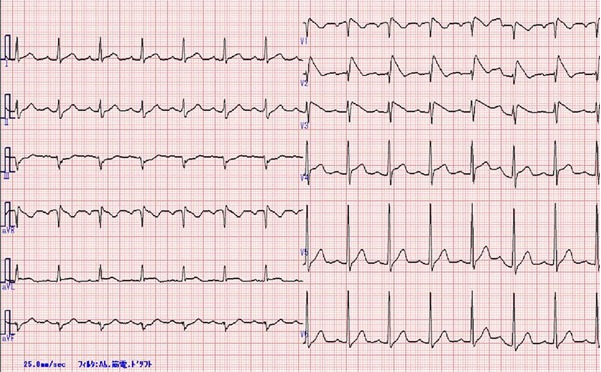
WPW症候群
心尖部肥大型心筋症