子宮頸がん
妊娠・授乳中の薬剤
最も問題になるのは、妊娠判明までに知らずに服用してしまった薬が胎児に及ぼす影響(催奇形性)ということになります。統計的には薬とは無関係に一般的な新生児の3~5%に小奇形を含めた奇形の自然発生が認められています。妊娠中の薬物服用と催奇形性に関しては、妊娠時期との関係が最も重要です。

まず、妊娠週数の計算が出来なくては、判断できませんよね。昔から「十月十日(とつきとおか)」といわれるように、妊娠期間は10ヶ月程度であることは知られていました。しかし、その後の統計で、妊娠期間は「280±15日」であることが分かりました。これをもとに、WHO(世界保健機構)では、「1週を7日とし、妊娠持続を40週とする」「妊娠歴の1ヶ月を28日とし、妊娠持続を10ヶ月とする」「正常な妊娠持続日数を280日とする」などを定めました。この定義によると、妊娠40週0日(妊娠40週の開始日)は280日目にあたり、この日が分娩予定日となります。
週数の数え方ですが、最終月経の生理初日を1日目(妊娠0週0日)として計算します。(解説書により、1日目として(妊娠0週1日)としているものもあります)妊娠2週の開始日(妊娠2週0日)は14日目、妊娠4週の開始日(妊娠4週0日)が28日目で、妊娠4週目は妊娠2ヶ月目にあたります。
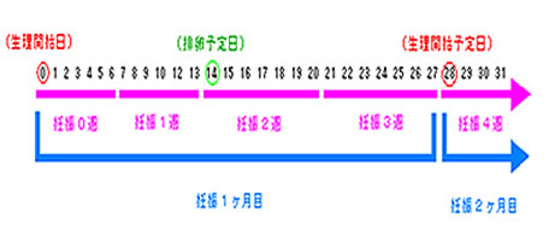
妊娠週数の数え方で注意していただきたいのは、月経周期が28日の人の場合の計算となります。(妊娠0週0日)は、最終月経の生理初日を1日目となっています。決して、排卵日(赤ちゃんができた日)や、着床して(受精卵が子宮内膜にくっつく)妊娠が成立した日ではありません。つまり、現在の計算方法では着床するおよそ妊娠3週までは妊娠していない状態ですが、妊娠期間に含まれることになっています。月経周期が35日の人は、月経周期が28日の人に比べて、排卵日が7日遅れているという考え方をするため、妊娠週数も7日遅らせて計算します。月経周期が一定していない人の場合は、「低温期から高温期に移行する日」を排卵日とし、この日を「妊娠2週0日」として、妊娠週数を計算します。
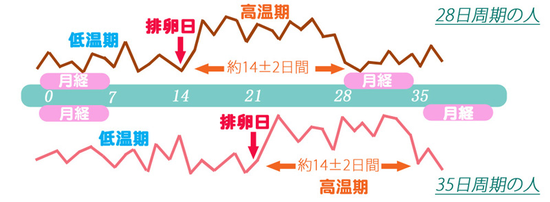
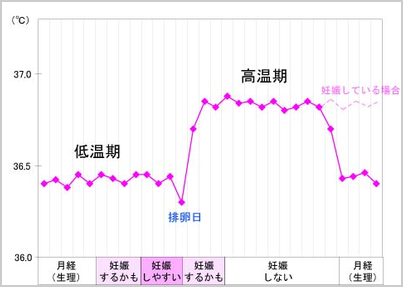
よって、妊娠0週0日は、排卵日より逆算して決まるので、排卵日は妊娠週数にとって大変重要です。通常、精子の寿命は3日以内、卵子の寿命は24時間といわれています。排卵された卵子が卵管、子宮へと進む間に、精子と出会えば受精が行われます。受精のタイミングは非常に微妙です。単純に考えると1年に12回の機会があるわけです。通常、次の月経開始の約2週間前に排卵があります。排卵時、基礎体温はそれまでの低温相よりもまた一段低い体温を示し、その翌日には高温相に変わります。月経周期が短い人も長い人も、高温相の期間は約2週間と一定しています。月経開始日のみで排卵日を予測するのには非常に難しいことです。より正確に測定するためには「基礎体温測定」が必要となります。基礎体温計(普通の体温計は小数点第1位まで。婦人用は小数点第2位まで表示します)を用意します。毎朝、ふとんから出る前(起床する前)に誤差の少ない口腔(舌下)で測定し、測定データをグラフに記入します。
妊娠1ヶ月(0~3週)では妊娠の自覚症状はありません。 妊娠2ヶ月(4~7週)に入り、月経の遅れやつわりなどの妊娠の症状が出るようになり、妊娠5週目あたりには胎芽(妊娠8週までの胎児)が、妊娠7週前後には胎芽から心拍が測定できるようになります。妊娠検査薬は予定日の1週間前後より検査可能です。最終月経の初日がわからないときは、尿妊娠反応が陽性になった日を5週0日とするか、あるいは超音波診で見た胎児の大きさを参考にします。

妊娠検査薬
妊娠すると、hCG(human Chorionic Gonadotropin: ヒト絨毛性性腺刺激ホルモン)というホルモンが、胎盤でつくられ始めます。このhCGは普通、着床(受精卵が子宮の壁の中に取り込まれる現象)してから初めて体の中でつくられ、妊娠4週目頃から尿の中に出てきます。市販の妊娠検査薬には、「生理予定日の1週間後」から検査してください。と書いてあります。最近の検査薬は感度が良く、妊娠3週目から陽性にでることもありますが、(早期妊娠検査薬という25mIU/mLから反応するとされているものがあります)陽性に出ても、化学流産や子宮外妊娠などもあるので、妊娠の確定は、やはり婦人科受診をお勧めします。
妊娠時期と催奇形性
妊産婦へ薬剤 を処方する場合、胎児や妊娠、授乳への影響を考えて薬剤の選択に苦慮することも多い。薬剤服用後に妊娠が判明し、その影響を尋ねられることも多いと思われる。甲状腺疾患や膠原病などの女性に多い疾患や慢性高血圧症や慢性腎炎などの患者が妊娠し、投与中の薬剤を継続するか中止すべきか迷うこともある。
薬剤の催奇形性・胎児毒性
ヒトの先天異常の推定される原因では、原因不明が65%、遺伝的な問題が20~25%ある。 薬物などの比率は1%程度であるが、妊婦の薬物使用は、回避することが可能であり、適切な危険度評価が欠かせない。
薬剤が胎児へ及ぼす影響は、薬剤を服用した時期によって危険度が変わってきます。
1)受精前および受精から2週間(妊娠3週末:妊娠1ヶ月)まで

最終月経開始日を1日目として計算して、28日目までに服用された薬については、その種類を問わず胎児に対し影響がありません。胎芽に与えられたダメージは流産を引き起こす可能性はあるが、流産しなければ、影響を与えていないか、与えていても修復されて奇形は起こらない。つまり、この時期に薬剤の影響を受けたとしても、全く生まれてこないか、正常に生まれてくるかの二者択一なのです。これを「All or Noneの法則=全か無かの法則」といいます。(ヒトでも、サリドマイド事件で立証済み)しかし、エトレチナート(角化治療薬)、風疹生ワクチン、金チオリンゴ酸ナトリウム(抗慢性関節リウマチ薬)などの薬剤は、器官形成期(妊娠4週~10週くらい)まで残留する可能性があるためAll or Noneの法則は働かない場合があります。
2)妊娠4週以降7週末まで(2ヶ月)
この時期は、中枢神経、心臓、消化器官、四肢などの重要臓器が作られるため、薬剤に対して最も気を付けなければならない時期に当たります。特に注意が必要な薬剤として、ホルモン製剤、ワルファリン、向精神薬、ビタミンAなどがあります。
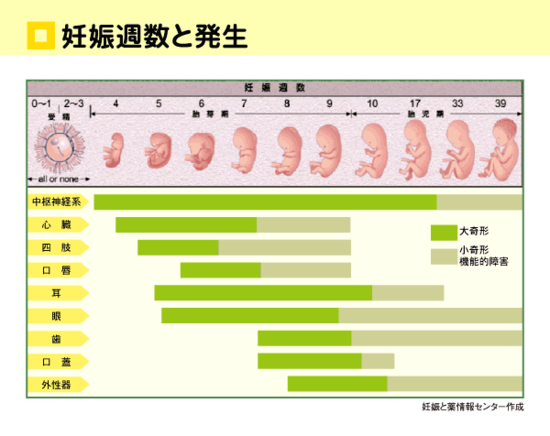
3)妊娠8週以降15週まで(3ヶ月〜4ヶ月
胎児の重要な器官の形成は終わっているが、口蓋や性器などの形成は続いており、大奇形は起こさないが小奇形を起こし得る薬物が少数あります。
4)妊娠16週以降(4ヶ月以降)
器官の分化は完了しているため、この時期の薬物服用では奇形は起こり得ません。ただし、薬物服用により胎児機能障害や胎児毒性を考慮しなければならない。

妊娠中期(4〜7ヶ月)以降に、解熱鎮痛目的でNSAIDsを使用する場合は注意が必要です。
消炎鎮痛剤については、ヒトでの催奇形性の報告はありませんが、妊婦がNSAIDs(インドメタシン、ジクロフェナクナトリウム) を使用した場合、胎児に薬剤が移行し、プロスタグランジン合成抑制作用により胎児の動脈管が収縮し胎児循環持続症(PFC)羊水過少、新生児壊死性腸炎が発症する危険性が指摘されているので、妊娠末期での使用は避けるべきです。添付文書にて妊娠中禁忌とされるのは、インドメタシン、ジクロフェナック、ロキソプロフェン(妊娠末期のみ禁忌)です。アスピリン・イブプロフェン・アセトアミノフェンは、治療の有益性が危険を上回るときのみ投与可とされ、アセトアミノフェンを除いて妊娠末期は投与しないことが望ましいとされています。妊娠中に解熱鎮痛薬を服用しなければない場合は、アセトアミノフェンの使用をお勧めします。ただし、抗炎症作用がそれほど強くはありませんので抗炎症作用を期待する場合は妊娠初期から中期であればアスピリンを使用することも可能です。 本邦の薬剤添付文書では全妊娠期間中禁忌としています。
医薬品添付文書とFDAカテゴリー分類
医師が薬剤を処方する際にまず参考にするのは医薬品添付文書である。しかし、わが国の医薬品添付文書には様々な問題点が指摘されています。特に「妊婦への使用」の項目には「妊娠あるいは妊娠している可能性のある婦人には、治療上の有益性が危険性を上回ると判断される場合にのみ投与する」と記載されていることがほとんどで、妊婦へ投与して胎児への悪影響が有るのかどうか明らかでありません。また、妊婦への投与が「禁忌」とされている薬剤もありますが、実際にヒトにおいて催奇形性が証明されている薬剤は少ないことが知られている。しかし、医薬品添付文書は、唯一薬事法に法的根拠を持つ、わが国で最も重要な医薬品に関する情報資料であり、臨床医は常にこの医薬品添付文書に縛られており、保険適応や記載事項に反して使用して、有害事象が発現し訴訟になれば責任を問われる事になることは承知しておかなければなりません。しかし、実際に医薬品添付文書の内容を熟知している医師はほとんどいないのではないでしょうか?
胎児への影響を検討する際、わが国の医薬品添付文書は客観的なデータに乏しく、日常診療においては、米国食品医薬品局: FDA(The Food and Drugs Administration)のカテゴリー分類を参考にすることが多い。(その他に、アメリカ小児科学会の勧告、オーストラリア基準、虎ノ門病院基準などがある)FDA カテゴリー分類では、ほとんどの薬剤がBとCの分類に入る.
カテゴリーA~Cの薬が一般的に使用可能と考えられている薬剤です。(Cは治療上の利益が潜在的危険性を上回る場合にのみ使用)Dは生死に関わるような重篤な危険を回避するような場合に限って使用が容認される薬、Xは妊娠中Xは絶対的使用禁忌の薬とされています。
米国食品医薬品局(FDA)のカテゴリー分類

ヒトで催奇形性・胎児毒性を示す証拠が報告されている薬剤として、アンギオテンシン変換酵素阻害剤(ACE-I)およびアンギオテンシン受容体拮抗薬(ARB)は妊娠中期・後期に投与すると胎児腎障害・羊水過少、肺低形成、頭蓋変形などを来すので禁忌である。抗てんかん薬には中枢神経系、心臓奇形、発育遅延などが報告されているため、妊娠中は催奇形性の低い薬剤や単剤への変更、減量を考慮し、抗てんかん薬を服用しても健常児を得る確率が高いことを十分説明する。抗凝固剤のワーファリンは、胎盤を通過し、胎芽病、点状軟骨異栄養症、中枢神経異常などがあるため、妊婦には禁忌である。人工弁などで抗凝固療法を行う場合はヘパ リンを使用する。うつ病に対し処方する機会の多いセロトニン再取り込み阻害薬SSRIは、心奇形や新生児肺高血圧症が報告されカテゴリーDに変更された。
その他のD、Xのお薬
アタラックスP X
セルテクト X
リザベン X
カナマイシン D
ストレプトマイシン D
テトラサイクリン D
ミノサイクリン D


妊娠中、投与可能なお薬
カゼ薬 葛根湯 小青竜湯
消炎鎮痛薬 アセトアミノフェン(カロナール)
ロキソプロフェン(ロキソニン)妊娠後半期はダメ
鎮咳薬 デキストロメトルファン(シーサール)
気管支拡張薬 硫酸サルブタモール(ベネトリン)
去痰薬 塩酸ブロムヘキシン(ビソルボン)
カルボシステイン(ムコダイン)
抗ヒスタミン薬 マレイン酸クロルフェニラミン(ポララミン)
抗アレルギー薬 フマル酸ケトチフェン(ザジテン)
インタール
クラリチン
ジルテック
アレグラ
キプレス
抗生物質 アモキシシリン(サワシリン)
セファレキシン(ケフレックス)
エリスロマイシン(エリスロシン)
クラリスロマイシン(クラリス)
アジスロマイシン(ジスロマック)
抗ウイルス薬 タミフル バルトレックス
胃腸薬 制酸薬(アルサルミン)
鎮痙薬 ブスコパン
制吐薬 メトクロプラミド(プリンペラン)
つわりには、半夏厚朴湯
緩下薬 ピコスルファート(ラキソベロン)
センノシド(プルゼニド)
酸化マグネシウム
鉄剤 フェロミア、フェロ・グラデュメット
授乳中の薬剤投与
米国小児科学会(American Academy of Pediatrics; AAP)は、2001年に授乳中の薬剤投与に関するガイドラインを公表しています。薬剤投与時の注意として薬剤投与が本当に必要か検討すること(服用後授乳を断念するあるいは服用を断念して授乳を続ける)、最も安全な薬剤を選択する、乳児への薬剤の影響を最小にするためにできれば授乳直後か児がある程度長い眠りに入る直前に服用すること、可能な限り乳幼児の治療にも使われる薬剤から選択すること等の指針を示しています。
ここまでは、建前です。日本の添付文書では、確たる証拠があるわけでもないのに、殆どの場合に「投薬中の授乳は中止させる、あるいは避ける」断乳するように書いてあります。実際の臨床においては、薬剤の選択と授乳中の投薬に関する考え方として、母乳中へ移行しやすい薬物の性質として、分子量の小さいもの、脂溶性薬物、血漿蛋白と結合率の低い薬物、弱塩基性薬物などがあり、一方ほとんどの薬物が母乳中に移行しますが、乳児にまで移行する薬物の量は、通常母親に投与された薬物量の1%を超えることはないと言われ、実際には影響は小さいか無視しうると言う考えもあります。お母さんの体調を考えて、必要なお薬なら、ほとんどのお薬は飲んでも問題ありません。そのために、母乳栄養をあきらめるなんて本末転倒もいいところです。母乳栄養中に中止すべき薬剤としては、放射性物質、抗がん剤、リチウム、フェノバルビタール、ヨード製剤等、僕らプライマリーケア医が一般外来ではほとんど使わないものばかりです。あまり、神経質にならずに、大変なお母さんの味方になってあげたらいいのではないかと思っています。
授乳中、投与可能な薬
カゼ薬 葛根湯 小青竜湯 五れい散
消炎鎮痛薬 アセトアミノフェン(カロナール)
イブプロフェン(ブルフェン)
ボルタレン
鎮咳薬 デキストロメトルファン(シーサール)
気管支拡張薬 硫酸サルブタモール(ベネトリン)
去痰薬 カルボシステイン(ムコダイン)
抗ヒスタミン薬 アレグラ クラリチン
抗アレルギー薬 フマル酸ケトチフェン(ザジテン)
抗生物質 アモキシシリン(サワシリン)
セファレキシン(ケフレックス)
エリスロマイシン(エリスロシン)
クラリスロマイシン(クラリス)
胃腸薬 制酸薬(アルサルミン)
ファモチジン(ガスター)ラニチジン ザンタック
鎮痙薬 ブスコパン
制吐薬 ナウゼリン(大量はダメ)
つわりには、半夏厚朴湯
緩下薬 センノシド(プルゼニド)
酸化マグネシウム
抗血栓薬 ワルファリン
消化器官用薬 ウルソデオキシコール酸 ウルソ
片頭痛治療薬 スマトリプタン (イミグラン)
甲状腺ホルモン薬 チラーヂンS、チロナミン
痛風治療薬 ザイロリック
糖尿病治療薬 インスリン
ややこしい吐き気止め
ナウゼリンの添付文書では、妊婦 、産婦 、授乳婦等への投与への記載に、
1)妊婦又は妊娠している可能性のある婦人には投与しないこと。[動物実験(ラット)で骨格 、内臓異常等の催奇 形作用が報告されている。]
2)授乳中の婦人には大量投与を避けること。[動物実験 (ラット)で乳汁中へ移行することが報告されている。]
と書いてあります。
一方、プリンペランの添付文書では、妊婦、産婦、授乳婦等への投与への記載は、
1)妊婦等:妊婦又は妊娠している可能性のある婦人には、治療上の有益性が危険性を上回ると判断さ れる場合にのみ投与すること。[妊娠中の投与に 関する安全性は確立していない。]
2)授乳婦:授乳中の婦人への投与は避けることが望 ましいが、やむを得ず投与する場合は授乳を避けさせること。[母乳中に移行することが報告され ている。となっています。
最近は、ネットやすぐに情報が得られますから、嘔吐症と診断されて、ナウゼリンを処方してもらって、実は「つわり」だったとわかった場合などに、顔色を変えて医療機関に来られる患者さんもおられる訳です。日本の添付文書は、ヒトの疫学調査はほとんど反映されておりません。ヒトに対して催奇形性がないとされている薬物でも、動物実験では催奇形性が認められてしまうこともしばしば起こります。(79%)妊娠中は、プリンペラン、授乳中は 、ナウゼリンというのは原則ですが、妊婦が、ナウゼリンを飲んだからといって、今まで、ナウゼリンが処方されてきた長い歴史の中での疫学から判断すれば、催奇形性はないと考えるべきで、決して慌てる必要はありません。同様に、クラビットやハルシオンなどの禁忌薬(根拠があまりない)を服用したことを理由に、今回の妊娠をあきらめるなんてことがあってはいけません。
妊産婦とインフルエンザ
産婦人科学会のガイドラインによるとインフルエンザワクチンの母体および胎児への危険性は全妊娠期間を通じて極めて低く、ワクチン接種を希望する妊婦には摂取することを推奨している。(通常、妊婦には防腐剤のエチル水銀が含まれていない妊婦用ワクチン製剤を用いるが、含んでいる製剤もエチル水銀含有量は極少量であり、妊婦にエチル水銀含有製剤を投与しても差し支えないとしている。)また、感染妊婦・授乳婦への抗インフルエンザウイルス薬(リレンザ、タミフル)投与は利益が不利益を上回ると考えられている。
虎ノ門病院の基準(妊娠中、投与可能な薬) http://www.okusuri110.com/kinki/ninpukin/ninpukin_02-04.html
国立成育医療センター(授乳中、投与可能な薬) http://www.ncchd.go.jp/kusuri/lactation/druglist.html


若年女性の腹痛
子宮外妊娠
妊娠可能女性は、すべて妊娠反応検査を
全妊娠の1%(妊婦死因の1割)
危険因子 卵管の手術 子宮外妊娠の既往 性行為感染症 経口避妊薬 不妊治療
卵管の膨大部に多い
生理の期間と量をきちんと聞く
三徴 腹痛 無月経 不正性器出血 3つとも揃うのは半分以下
「99%妊娠してませんか?100%妊娠してませんか?」
「病的妊娠を探しているので、念のため調べときましょうか」
排卵日(安全日)にコンドームつけて性交した場合の妊娠率は、15%あります。
腹腔内出血すると腹膜刺激で腸蠕動が亢進し、下痢することが多いので、感染性胃腸炎と誤診することあり。
腹部エコーで、胎嚢(GS)は6週で見える。(血清βーHCS>2000mIU/ml)
尿検査は4週で妊娠反応陽性
Morrisonもチェック
PID 骨盤腹膜炎
クラミジア 淋菌が多い
子宮頚部可動時痛
両側下腹部痛 子宮口から膿性帯下
肝周囲炎(Fitz-Hugh-Curtis症候群)
月経困難症とは、月経痛があって困ることを言います。子宮筋腫や子宮内膜症に伴う器質的なものと若い女性に多い機能的なものがあります。治療は、NSAIDs(あらかじめ飲んでおく)低用量ピル、漢方薬です。
クラミジアスクリーニング
性交経験のある女子高生の13%にクラミジア感染を認めています。10代女子は子宮が未熟で頸管粘液が少なく、膣内細菌叢の形成が不十分なことからクラミジア感染が成立しやすいと考えられています。PIDや卵管炎に発展すると、子宮外妊娠や不妊の原因になるので、10代で性交渉のある女子には、無症状でも尿検査によるクラミジアDNA検査(TMA法)を施行することが勧められています。陽性の場合は、性生活の指導(パートナーや他の性感染症)も含め産婦人科にコンサルトしています。
妊婦の腹痛は、プライマリケア医にとっては、最高難度の疾患でしょうか。僕の場合は、胎児のこともあるので原則として産婦人科に紹介しております。まずは、バイタルが問題です。ショックバイタルや重症妊娠高血圧症候群(160/110mmHg以上)、子癇(けいれん発作)を除外します。異常な場合は、妊婦を側臥位(大静脈の圧迫解除)にし、酸素、点滴して救急車です。妊娠後期の妊婦が、心窩部痛を訴えた時は、HELLP症候群と劇症肝炎(急性妊娠脂肪肝)を疑います。持続的な腹痛なら子宮破裂、板状硬の腹痛は、常位胎盤早期剥離が疑われ、破水や出血(臍帯脱出)がないか確認します。
産科崩壊は社会問題になっています。お産とは、もともと大きなリスクも伴う大事件ですが、世界最高水準の新生児死亡率を背景に、無事に生まれてあたりまえと考えられ、結果が悪い場合”おめでた”からのギャップもあり、少子化も伴ってか訴訟問題に発展することは、福島県で起こった大野事件も記憶にも新しいところですが、産科未受診の飛び込み出産などの問題もあるようです。